内踝截骨术的临床应用与进展
李学谦 施忠民
(1.上海交通大学医学院,上海 200025;2.上海交通大学附属第六人民医院足踝外科,上海 200233)
距骨是负重的主要结构之一,距骨病损对于下肢负重影响很大,严重者会导致足踝部功能受限[1]。距骨骨折通常为高能量损伤,发生率往往较低,但多数为复杂骨折[2,3];近年来随着交通事故发生率及高处坠落患者增多,距骨骨折发生率有上升趋势[4]。距骨骨软骨损伤指距骨关节面或软骨下骨的损伤,是导致踝关节痛、不稳、骨关节炎的常见原因[5]。如果按照Elias 等[6]提出的将距骨分成9个区域,则相应病变最常位于内侧中部[7]。由于内踝的覆盖,距骨周围有骨性遮挡,常规的前内侧手术入路对距骨内侧病损不能很好地显露[8]。内踝截骨术(medial malleolus osteotomy)将距骨内侧骨性遮挡截断以显露距骨,对累及内侧部的距骨骨折和骨软骨病变提供极佳的治疗入路[9,10]。内踝截骨的方式有多种,每种方式都各有优缺点,目前并没有标准的截骨方式[11,12]。截骨后充分暴露距骨病损就可以选择具体治疗方案。截骨端的内固定包括传统的张力带固定、螺钉固定和新型接骨板内固定等。本文对内踝截骨术的临床应用及进展进行综述。
1 相关解剖结构
内踝是胫骨远端内下方的突起,内踝表面覆盖的软组织较少,有大隐静脉及其属支和隐神经通过,分离软组织时要注意保护大隐静脉和隐神经,结扎大隐静脉的属支。逐层分离软组织,可见内踝的前方由内向外分别是胫前肌腱、长伸肌腱和趾长伸肌腱,内侧由前向后分别是胫后肌腱、趾长屈肌腱和长屈肌腱,它们从内踝的后方经过,可见胫骨与胫距关节囊,前侧切开关节囊显露内踝穹窿部,并将胫后肌腱腱鞘打开,将胫后肌腱及其后的血管神经束向后牵拉以保护肌腱及血管神经束。内踝处有三角韧带附着,截骨点通常在内踝近端2 cm处由内上向外下,内踝截骨后需要将远侧截骨端连同三角韧带浅层向下牵拉以充分暴露距骨内侧病变,截骨后将内踝与肌腱分离方能将远侧截骨端翻起。
2 截骨指征
内踝截骨术主要用于距骨体骨折特别是累及内侧部分的骨折[1,4];大的距骨的骨软骨损伤,特别是合并囊性变的损伤,累及内侧部分[13-15]。
Muir 等[10]通过对如何选择垂直进入距骨穹窿的手术入路的研究,发现17%(10%~24%)的内侧距骨穹窿不实行截骨术是无法达到垂直入路的,采用内踝截骨可将内侧的病灶完全显露。Thordarson和Kaku[16]认为内踝截骨是广泛显露距骨穹窿的一种很好的、可重复使用的方法。陈志达等[4]在研究经内踝截骨入路微型接骨板固定治疗Hawkins Ⅲ型距骨颈骨折的手术方法及疗效中发现,内踝截骨入路对于距骨颈骨折部位也可以很好地显露。这一观点与Liu 等[17]的结论相符,杨世明等[18]同样提出对于Hawkins Ⅱ、Ⅲ型距骨颈骨折,经内踝截骨及空心钉固定治疗可以获得良好的疗效。杨杰等[19]认为在治疗距骨体骨折合并踝关节、距下关节脱位时,内踝截骨不仅可以良好地显露骨折块及辅助复位,而且可以更好地保护胫后动脉至三角韧带和跗骨管的分支血管,而这些血管是距骨体部的主要血供来源。Sawa 等[20]通过临床回顾性研究证实,应用内踝截骨自体骨移植治疗有症状的距骨骨软骨病变合并软骨下囊肿取得了很好的效果。van Bergen 等[21]指出,距骨内侧的骨软骨病变也需要进行内踝截骨,从而提供一个完好的通路,以进行下一步治疗如自体骨软骨移植等。尼加提·阿不力米提等[22]对距骨骨软骨病变合并软骨下囊性变患者行内踝双平面截骨,对病变暴露较好。然而有研究显示,对于行基质增强骨髓刺激+Ⅰ/Ⅲ型胶原支架的距骨内侧骨软骨病变是否行内踝截骨,对预后的差异没有统计学意义[23]。
3 截骨方式
患者麻醉后在大腿近端扎止血带,在胫前肌和胫后肌之间,从内踝近端到舟状骨远端做一个约10 cm皮肤切口,分离软组织以显露内踝。于内踝尖与胫骨成45°穿入空心螺钉预钻孔。前侧切开关节囊显露内踝穹窿部,术中应切开胫后肌腱鞘,注意保护胫后肌腱和三角韧带,从而避免骨块血供受损,进行内踝截骨,将连着三角韧带的内踝向下拉开,显露距骨体内侧部分[1]。
3.1 横型截骨
早在1947 年,Ray 和Coughlin 就提出了横行内踝截骨,沿关节面水平行内踝横行截骨。冯延冰等[24]通过比较经内踝横行截骨与非内踝截骨入路开放复位内固定治疗Hawkins Ⅱ、Ⅲ型距骨颈骨折的临床效果发现,截骨组手术时间、切口长度、术中失血量和住院时间均显著优于非截骨组;王成润等[25]同样认为内踝截骨空心钉内固定治疗复杂距骨骨折脱位,手术区域显露充分,利于操作,方便骨折解剖复位及固定坚强。横行操作简单,但是暴露的范围较为局限。
3.2 倒“U”型截骨
截骨的宽度和高度需要根据MRI 或CT 图像规划,确保有足够的骨移植物进入骨软骨损伤处。用微矢状锯进行倒“U”型截骨,截骨后的骨片向下方缩回附着于三角韧带上。胫距关节撑开是通过外部固定器或非侵入性的踝关节撑开技术来实现的,然后开始进行关节内手术。在临床实践中,内踝倒“U”型截骨有足够的暴露量和固有的稳定性,术后开始负重时疼痛较轻。但是,这种截骨方式不适用于患者有较大病变、踝关节活动范围受限或关节狭窄[11]。
3.3 斜型截骨
自内踝近端1~2 cm 处由内上斜向外下进行截骨。关于截骨角度,van Bergen 等[21]对46 个踝关节距骨骨软骨病变进行斜型截骨,发现斜型内踝截骨截骨面与胫骨长轴成(30.4±3.7)°进入关节为最佳角度,复位后可能不影响关节面的稳定性。黄雯洁等[26]的结论是:内踝截骨与胫骨长轴平均角度(31.0±2.1)°,截骨可获得良好的复位。两者的结论相似。如果截骨面与胫骨长轴的角度太小(<30°),可能导致关节面的移位,截断的骨折块向远处移位。如果角度太大(>30°),可能会导致截断的骨折块向内侧移位[21]。Weigelt 等[27]通过内踝斜型截骨对距骨骨软骨病变行自体基质诱导软骨生成技术,手术视野暴露良好,术后随访效果好。内踝斜型截骨具有操作简便、显露充分、再复位固定可靠的特点,是临床常采用的手术方式(图1)。

图1 截骨后清晰地暴露距骨内侧的病变
3.4 阶梯式截骨
先平行于胫距关节面横切胫骨并延伸到胫骨内踝窝(axilla)水平,然后从前向后切割胫骨远端,切割时不要向内侧或外侧偏斜。Thordarson 和Kaku[16]对14例有关节内病变的患者评价了阶梯式内踝截骨,认为该术式对踝关节的暴露比较好,所有患者均在6周内迅速愈合,没有复位缺失。Siegel和Mount[28]通过对2 例距骨骨软骨病变患者(病例1 发现距骨体后内侧有2.5 cm×1.75 cm 的粉碎性骨折合并后韧带松弛;病例2 发现有距骨后内侧骨软骨缺损,关节病变累及了距骨内侧前1/3)行内踝截骨,同样证实了阶梯式截骨对距骨内侧病变显露的效果好。与斜型截骨相比,阶梯式截骨的固有稳定性可最大限度地降低康复过程中的移位风险。斜型截骨时,如果不小心可能会将胫距关节关节面切开,造成负重平面的破坏;如果切口低于胫骨内踝窝(axilla),就不能完好的显露病变[16]。
在此基础上,Lee等[29]进行改良,截骨斜向下方和外侧,使其与传统的阶梯式截骨术的横切面呈45°,然后通过垂直截骨达到内踝窝(axilla)。通过对11例患者内踝实行改良阶梯式内踝截骨,认为改良阶梯式内踝截骨比传统的阶梯式内踝截骨暴露内侧距骨穹窿效果更好,同时也保留了传统阶梯式截骨的优点。还有学者先平行于胫距关节面截骨,然后在前侧行矢状面截骨,最后在内侧行冠状面截骨,认为部分阶梯式截骨能够充分暴露病变[30,31]。
3.5 倒“V”型截骨
常规入路暴露内踝以后,用克氏针标记,作为截骨的顶点,行倒“V”型截骨。导针合适的角度是非常重要的,一般认为截骨面与胫骨长轴的平均截骨角度一般以30°为参考,但是要基于术中对病变定位的评估。Lamb 等[9]通过对62 例进行倒“V”型内踝截骨患者进行随访,58 例患者(94%)获得了满意的效果,没有疼痛等相关症状,认为倒“V”型内踝截骨展示了满意的愈合和固定的效果。胡喜春和黄长明[32]对距骨颈骨折患者行内踝chevron截骨入路空心加压钉内固定治疗,末次随访时美国足踝外科协会(American Orthopaedic Foot and Ankle Society,AOFAS)评分明显升高,认为该技术暴露充分,疗效满意。阿发武等[33]认为,倒“V”型截骨相比于横行截骨,手术视野更清楚,手术时间明显缩短,临床疗效更好。倒“V”型截骨术提供了大面积松质表面,对愈合提供了一种理论上的稳定性[12]。
4 截骨端的内固定方式
内踝截骨端内固定物需要有很好的生物力学特性,抗拉力和抗扭转作用是很重要的。内固定的效果确切,截骨后并发症会大大减少,患者能更快恢复。
4.1 张力带固定
张力带固定的一个主要问题就是内置物向皮肤表面突出,因为在突出部分的表面软组织覆盖较少,会导致长期慢性疼痛,影响功能。
4.2 螺钉固定
用2 枚平行的空心螺钉固定,操作较为简单,几乎可以用于所有的截骨方式。截骨前先以克氏针标记截骨平面并对内踝进行预钻孔,C 形臂X 线机确认,截骨端复位后用克氏针插入预先钻的孔中以确保解剖复位后打入螺钉。但是此方式仍有截骨端移位的风险,拉力螺钉植入的方向应该与截骨面垂直。如果螺钉与截骨面的夹角过小(<90°),可能会导致截断的骨折块向上方移位;如果夹角过大(>90°),可能会导致截断的骨折块向下方移位[21]。Bull 等[12]发现,施行双平面“V”型截骨,2 枚螺钉固定截骨端的畸形愈合率为30%,平均有2 mm的移位。Lamb 等[9]在2 枚3.6 mm 钛螺钉的基础上,在稍近端横行打入第3 枚螺钉,以此来防止截骨端的移位,并维持其解剖学位置。Levent等[34]同样认为第3枚横向螺钉能减少骨折端的移动和分离。在材质方面,Acar 等[35]通过研究发现,生物可吸收镁加压螺钉能起到与钛钉相似的治疗效果,认为生物可吸收镁钉也是一种可替代的内固定方式。Corey等[36]对半螺纹松质螺钉和无头加压螺钉对内踝骨折的标本进行生物力学比较,发现2 种螺钉引起骨折移位1、3、5 mm 的轴向旋转力较大,两组之间差异无统计学意义,认为内固定效果较牢靠。Levent 等[34]通过评估斜型截骨和双平面chevron截骨内固定装置的生物力学特性发现,皮质螺钉相对于髓质螺钉能提供更好的稳定性。
4.3 新型接骨板固定
雪橇板是近年来出现的一种新的装置,Maniar等[37]通过比较普通螺钉固定和雪撬板固定发现,两组患者在愈合率、疼痛视觉模拟评分、内固定物取出和植入点疼痛等方面的差异均无统计学意义。而使用雪橇板的患者可以更早的进行负重,并且没有因为开始负重引起的并发症发生,表明雪橇板内固定可以获得更大的收益。与张力带内固定相比,雪橇板向表面突出的程度更小,因此皮肤相关的并发症更少。Wegner 等[38]在雪橇板与松质螺钉的生物力学特性的比较研究中发现,内踝雪橇板固定和平行单皮质松质螺钉固定在平均刚度和使关节移位2 mm的力上差异有统计学意义——内踝雪橇板的平均刚度显著高于单皮质松质螺钉结构。内踝雪橇板固定的偏移拉力载荷平均为232(SD=83)N/mm,而平行单皮质松质螺钉固定的平均刚度为102(SD=20)N/mm;使骨折块移位2 mm 内踝雪橇板组所需的力为595(SD=112)N,而平行单皮质螺钉为392(SD=34)N,内踝雪橇板对移位表现出明显高的抗性,高出平行螺钉结构52%。表明内踝雪橇板固定可以取得令人满意的效果。Kuru 等[39]对内踝骨折的尸体标本的内固定方式包括雪撬板、内踝螺钉、双皮质螺钉和传统的张力带等进行生物力学比较发现,相比于其他两种方式,雪撬板对横向和轴向破坏性损伤的力量抵抗更强,认为其可能是一种更为成功的内固定方式。但是,由于雪橇板价格明显高于内踝螺钉,所以应用时还需考虑患者的经济条件(图2,图3)。
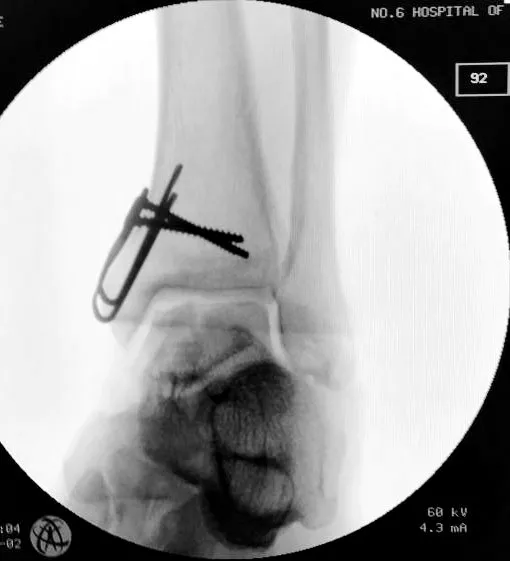
图2 术中透视
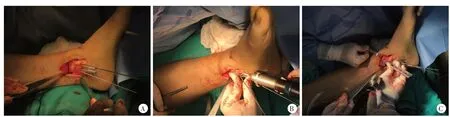
图3 新型接骨板固定
5 术后处理
术后常规使用抗生素预防感染,采用小腿石膏托或支具将内踝固定于功能位6~8周,术后第一天开始练习足趾活动、肌肉收缩活动或非负重下地活动,6周后复查X线,根据愈合情况去除石膏托更换行走靴,进行踝关节关节活动,8~12周开始扶拐逐步负重,复查X线检查显示完全愈合去除拐杖完全负重行走[1,4]。Maniar等[37]在内踝螺钉与雪橇板内固定的生物力学对比研究中指出,术后2周非负重或足趾在小夹板辅助下承重,术后4周A组患者在步行器帮助下运动练习,术后6 周开始脚趾负重且鼓励完全负重。B组患者术后2周开始部分负重,持续2~8周后开始鼓励完全负重,提示雪橇板内固定可更早活动。
6 总结和展望
累及距骨体内侧的骨折或骨软骨病变由于内踝的骨性遮挡往往难以完全暴露病变,内踝截骨术能充分地暴露病变,并提供垂直入路以便于对病变部位进行处理,有学者指出可以应用直角探针来确保精确截骨[40]。内踝截骨术后并发症少,可获得更好的AOFAS评分。有报道1例患者通过内踝截骨治疗距骨动脉瘤样骨囊肿,术后1年随访病变愈合,疼痛消失且无复发[41]。截骨方式和内固定方式各有特点,具体选择何种方式要结合经验综合考虑。总之,内踝截骨术对于处理距骨内侧病变来说是一种值得采用的方式。

