保留控尿结构的钬激光前列腺剜除术治疗大体积前列腺增生疗效观察
王明远
(河南省长葛市中心医院 长葛461500)
前列腺增生主要发生于中老年男性,为影响中老年男性生活质量的常见病,以尿动力学障碍为主要临床症状,严重者可并发急性尿滞留、肾积水等,造成患者生活质量进行性下降[1]。对于药物保守治疗效果不佳或符合手术适应证者,手术为主要的治疗方法,但不同手术方式对患者术后生活质量的影响存在一定差异[2]。目前临床上针对前列腺大体积的定义没有统一标准,有研究定义为大于80 ml以上,或58~150 ml,也有研究定义为100~150 ml[3]。本研究中拟定将体积60 ml以上的前列腺增生患者纳入,分组探讨保留控尿结构的钬激光前列腺剜除术治疗效果。现报道如下:
1 资料和方法
1.1 一般资料 回顾性选取2019年1月~2020年1月在我院进行手术治疗的大体积前列腺增生患者100例为研究对象,根据手术方式不同分为观察组和对照组,各50例。观察组年龄54~75岁,平均(67.56±4.13)岁;病程6~18个月,平均(11.67±2.38)个月;前列腺体积72.14~85.13 ml,平均(81.25±3.36)ml。对照组年龄56~74岁,平均(67.44±4.20)岁;病程7~19个月,平均(11.58±2.44)个月;前列腺体积72.56~85.10 ml,平均(81.33±3.48)ml。两组患者年龄、病程、前列腺体积等一般资料比较,无显著性差异(P>0.05)。本研究经医院医学伦理委员会审批通过。
1.2 入组标准 纳入标准:明确为良性前列腺增生症,无硬结;具有明显的下尿路症状,且患者生活质量下降明显;具备手术指征;超声检查显示膀胱壁毛糙、增厚,或小梁、小房、憩室形成,或存在肾功能损伤;尿动力学检查明确有膀胱出口梗阻;对本研究内容知晓且签署知情同意书。排除标准:合并糖尿病性周围神经病变或血糖控制欠佳等严重内科疾病;其他原因导致的下尿路梗阻;合并凝血功能障碍;盆腔手术史;合并逼尿肌无力等疾病;近期服用影响排尿功能的药物;沟通障碍。
1.3 手术方法 两组均完善术前检查,告知患者及家属可能存在的风险,术前进行灌肠处理,禁食8 h、禁水4 h,术前半小时给予预防性应用抗生素,常规备血。
1.3.1 对照组 采用经尿道前列腺电切术。硬膜外麻醉,患者膀胱取截石位,经由尿道放置电切装置,于内镜辅助下探查膀胱内、精阜、前列腺等相关情况,了解增生腺体与精阜之间的位置关系;从接近膀胱颈前列腺中叶至精阜前列腺尖部进行切除,切除深度需达到外科包膜;之后以外括约肌作为操作界限,对于双侧腺叶进行完整切除,再以冲洗器将前列腺组织块冲出,术后进行病理检查,生理盐水持续膀胱冲洗。随访1年。
1.3.2 观察组 采用保留控尿结构的钬激光前列腺剜除术治疗。硬膜外麻醉,患者取截石位,保持足够大的手术操作空间,钬激光频率设为40 Hz、功率设为2.0 J,经尿道将钬激光镜置入膀胱,逐步探查,于尿道内口12点钟方向的腺体作纵向切开,切开位置直达环状纤维,同时切断距尿道内口0.5 cm处以及精阜近端的尿道黏膜、平滑肌,处理完毕后,后退钬激光镜至精阜两侧,继续切断表面的黏膜、平滑肌,注意不要超过12点钟方向对侧,也不要损伤膀胱颈,逐步进入膀胱,剜除两侧叶结束后回收钬激光镜至腺体尖部,切断腺体尖部与腺体连接的尿道黏膜、平滑肌,动作轻柔,操作精准,保护尿道括约肌;随后使用组织粉碎器吸出剜除的前列腺组织,确认无活动性出血和组织残留后退出钬激光镜,置入三腔导尿管,适当加压牵引,隔离前列腺腺窝与膀胱。术后给予生理盐水持续冲洗膀胱。随访1年。
1.4 观察指标 比较两组患者前列腺相关症状指标以及术后1年生活质量改善情况。前列腺相关症状指标包括国际前列腺症状评分(IPSS)、残余尿(PRV)、最大尿流量(Qmax)、前列腺切除质量。生活质量改善情况采用生活质量评分(QOL)进行评估。
1.5 统计学方法 采用SPSS20.0统计学软件进行分析处理数据,计量资料进行独立样本和组间配对t检验,采用(±s)描述,计数资料进行χ2检验,采用率描述,检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者IPSS、PRV、Qmax比较 两组患者术前IPSS、PRV、Qmax比较无显著性差异,P>0.05;两组术后IPSS、PRV、Qmax比较均明显改善,且观察组IPSS、PRV均低于对照组,Qmax高于对照组,P<0.05。见表1。
表1 两组患者IPSS、PRV、Qmax比较( ±s)

表1 两组患者IPSS、PRV、Qmax比较( ±s)
?
2.2 两组患者前列腺切除质量及生活质量评分比较 两组术前生活质量评分比较无明显差异,P>0.05;两组术后生活质量评分比较均明显升高,且观察组高于对照组(P<0.05);观察组前列腺切除质量大于对照组(P<0.05)。见表2。
表2 两组患者前列腺切除质量及生活质量评分比较( ±s)
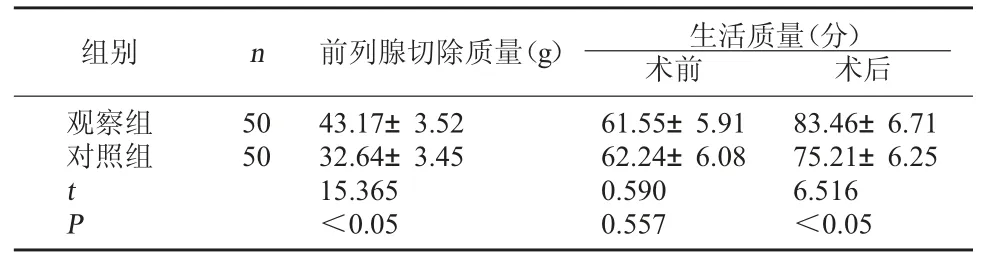
表2 两组患者前列腺切除质量及生活质量评分比较( ±s)
?
3 讨论
随着年龄增长,正常男性前列腺体积也会逐渐增大,前列腺增生患病率也不断升高。前列腺增生与诸多因素有关,如前列腺炎、激素、种族、非甾体类抗炎药、饮酒、肥胖等,主要发生在前列腺移行区或尿道周围,从前列腺部的尿道黏膜下开始,可向周围扩展,压迫正常组织,并形成外科包膜,引起一系列临床症状[4~6]。经尿道前列腺电切术是前列腺增生治疗的首选术式,但经过临床时间证明该术式也存在一定的缺陷,特别是前列腺体积越大,手术风险越高,且止血效果不甚理想,术后存在一定的再次手术概率,并发症也较多,影响整体治疗效果[7]。大体积前列腺手术难度高,手术并发症多,如出血、前列腺手术综合征、尿失禁、恢复不佳等,对手术要求更高[8]。需求良好的手术方案对患者术后远期生活质量意义重大。
钬激光前列腺剜除术具有诸多优势,钬激光组织穿透度在0.5 mm以下,可对前列腺组织进行汽化切割,光纤间接接触组织具有凝固作用,可做到切割与凝固同时进行,具有良好的切割和止血效果,降低术中风险,避免误伤其他组织,易把控切开深度,可有效保留控尿结构;相比于经尿道前列腺电切术,该术式中无须来回更换器械,降低了因器械更换导致的黏膜损伤风险[9]。本研究结果显示,观察组患者术后IPSS、PRV、Qmax以及术中前列腺切除质量、术后生活质量改善方面均明显优于对照组,差异显著(P<0.05)。
综上所述,保留控尿结构的钬激光前列腺剜除术在大体积前列腺增生患者中治疗效果显著,可明显改善患者前列腺相关症状,前列腺增生组织切除率高,患者术后生活质量改善显著,具有明显的临床应用价值。

