滋阴止眩汤联合氟桂利嗪治疗阴虚阳亢型前庭性偏头痛临床观察
陈 清 张 肖
湖北省中西医结合医院耳鼻喉科,武汉 430015
前庭性偏头痛(vestibular migraine,VM)是一种临床常见的反复发作性的眩晕疾病[1]。研究[2-3]表明,VM在耳鼻喉科门诊的实际就诊比例高达4.2%~29.3%,占眩晕类疾病的10%,是仅次于良性位置性眩晕的第二大引起反复眩晕发作的因素;其近一半患者伴随精神焦虑、抑郁等心理障碍,症状也较其他类型眩晕更加严重。而VM的临床诊断效率并不高,不仅临床上容易被误诊[4],西医治疗也并不系统,疗效参差不齐,副作用较多。中西医结合治疗VM具有多层次、疗效显著、副作用小等优势,逐渐成为VM治疗的发展趋势。目前临床上普遍认为,VM临床分型中最常见的是风阳上扰型,其次为痰浊上困、瘀血阻络型[5],而气血亏虚、阴虚阳亢(肝阳上亢)型则较少,相应的临床研究文献更是资源匮乏。鉴于此,本文观察了滋阴止眩汤联合氟桂利嗪中西医结合治疗阴虚阳亢型VM患者的临床疗效及安全性,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2018年10月—2019年10月收治的VM患者84例,按随机数字表法分为观察组和对照组,每组42例。观察组,男19例,女23例;年龄(43.65±8.42)岁,年龄范围为19~64岁;病程(15.71±3.78)个月,病程范围为3~29个月。对照组,男18例,女24例;年龄(44.23±8.93)岁,年龄范围为18~61岁;病程(16.83±3.37)个月,病程范围为4~33个月。2组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 诊断标准
西医诊断标准:符合2013年Barany学会提出的VM诊断标准[6]:前庭症状至少发生5次,发作时间持续5 min~72 h;伴有或不伴有符合国际头痛分类(international classification of headache disorders,ICHD)诊断标准的先兆偏头痛既往史或现病史;一半以上的发作需满足以下3项中的至少1项,头痛症状符合单侧、搏动性、中度或重度、日常劳动加重4者中的2者或以上,存在视觉上的先兆,畏光和声音;不可用其他前庭性疾病或用ICHD其他诊断解释。
中医诊断标准:符合《中医内科常见病诊疗指南·中医病证部分》[7]中眩晕、头痛阴虚阳亢证的辨证标准:主症为眩晕,视物旋转;次症为耳鸣,头痛且胀,目涩,心烦失眠,多梦,面赤,盗汗,手足心热,口干口苦;舌红少苔、脉细数或弦;患者必须符合主症、舌脉,并伴随2个及以上次症。
1.3 纳入及排除标准
纳入标准:符合上述诊断标准;18岁≤年龄<65岁;患者签署治疗知情同意书,获医院伦理委员会批准。
排除标准:所有患者均行纯音测听、前庭功能检查、颞骨+头颅CT/MRI排除其它类型眩晕疾病或合并症;合并有严重的呼吸系统、循环系统、神经系统、消化系统、血液系统等疾病;妊娠、哺乳期妇女;不能配合完成治疗或有精神疾患;近期服用治疗VM的其他相关药物;对本研究治疗药物过敏者。
1.4 治疗方法
对照组患者给予盐酸氟桂利嗪胶囊(西安杨森制药有限公司,国药准字H10930003),10 mg,1次/d,睡前口服,疗程4周。
治疗组在对照组治疗基础上加用滋阴止眩汤,以天麻钩藤饮为主,辅以杞菊地黄丸加减而成,方药组成为天麻9 g、钩藤15 g(后下)、石决明18 g(先煎)、栀子12 g、菊花15 g、桑寄生12 g、杜仲12 g、生地15 g、茯神12 g、夜交藤9 g、牡丹皮12 g、益母草12 g、牛膝12 g、玄参15 g、白芍15 g。1剂/d,煎取药汁300 mL,分早晚2次饭后半小时温服,疗程4周。
1.5 观察指标及疗效评价标准
眩晕障碍量表(dizziness handicap inventory,DHI)评分:采用DHI评分评价患者治疗前后的社会劳动生活功能的改变状况,此表分25个方面量化了功能、感情、躯体3个维度的情况,总分100分,得分越高代表患者受眩晕影响程度越严重。
医院用焦虑抑郁量表(hospital anxiety and depression scale,HADS)评分:采用HADS评分评价患者治疗前后的精神情绪变化,此表包含14个评分项目,其中7个为焦虑相关,另7个为抑郁相关,每个项目3分,总分42分,得分越高证明患者焦虑抑郁精神问题越严重。
中医证候积分:主症包括眩晕(头晕目眩、视物旋转)、头痛(胀痛为主)、耳鸣耳聋、恶心呕吐,根据症状的无、轻、中、重度,分别计为0、2、4、6分;次症包括心烦、手足心热、失眠多梦、腰膝酸软、面赤盗汗、口干口苦、舌红苔少脉细数或弦,根据症状的无、轻、中、重度分别计为0、1、2、3分;得分越高代表患者病情越重。
临床疗效判定标准:痊愈 临床症状、体征基本消失,证候积分减少≥75%;显效 临床症状、体征明显改善,75%>证候积分减少≥50%;有效 临床症状、体征有所改善,50%>证候积分减少≥25%;无效 临床症状、体征基本无改善,证候积分减少<25%。总有效率=[(痊愈+显效+有效)例数/总例数]×100%。
1.6 统计学方法
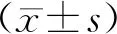
2 结果
2.1 DHI评分、HADS评分及中医证候积分比较
治疗前,2组患者DHI评分、HADS评分及中医证候积分比较,差异均无统计学意义(P>0.05)。治疗后,2组患者DHI评分、HADS评分及中医证候积分均较治疗前明显降低,且观察组显著低于对照组(P<0.05)。见表1。
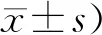
表1 2组患者DHI评分、HADS评分及中医证候积分比较(n=42,分,
2.2 临床疗效比较
治疗后,观察组患者临床治疗总有效率明显高于对照组(P<0.05)。见表2。

表2 2组患者临床疗效比较(n=42,例,%)
2.3 不良事件发生情况比较
治疗过程中,对照组患者出现嗜睡1例,口干1例,不良事件发生率为4.76%(2/42),停药2 d后症状均消失。观察组患者出现轻度腹胀、大便偏稀2例,乏力、精神欠佳1例,不良事件发生率为7.14%(3/42),停药2~3 d后症状均消失。2组患者不良反应发生率比较,差异无统计学意义(P>0.05)。
3 讨论
VM的病理生理机制尚不明确,目前大多认为与脑功能障碍及继发血管性病变有关。离子通道缺陷是近年来越来越公认的VM发病机制,钙离子通道等功能异常可能导致脑皮层扩布抑制(cortical spreading depression,CSD),三叉神经血管系统被激活,促进了脑内神经递质如降钙素基因相关肽、P物质等神经肽的异常释放,扩张局部血管、渗出血浆并引起肥大细胞脱颗粒,损伤内耳前庭功能,引起眩晕反复发作,而前庭通路与偏头痛通路存在交叉,故同时又带来了偏头痛的发生[8]。VM患者非急性期西医治疗首选药物之一是钙离子通道拮抗剂氟桂利嗪,其一能有效抑制钙离子通道,缓解颅内平滑肌痉挛,减轻外周感觉器官、前庭神经等触发因素对偏头痛通路的影响,从而避免CSD及局部内耳血管神经源性反应,保护内耳功能,减少眩晕的发作;其二能扩张微动静脉,改善内耳及脑部的微循环功能,恢复前庭代谢,进而改善头痛及眩晕、头昏症状[9]。另有研究[10]显示长期服用氟桂利嗪可能导致锥体外系症状、抑郁症等中枢神经系统反应、药源性帕金森病、眩晕、变态反应、可逆性痴呆等,而联合运用中药可提高疗效,缩短服用氟桂利嗪的时间,减少此类不良反应。
本研究结果显示,2组患者治疗4周后,中医证候积分、DHI及HADS评分均较治疗前明显降低,提示不论是单用氟桂利嗪还是联合运用滋阴止眩汤,均能有效改善阴虚阳亢VM患者临床症状及精神状况;治疗4周后,观察组临床疗效显著高于对照组,中医证候积分、DHI及HADS评分显著低于对照组,提示氟桂利嗪联合滋阴止眩汤对阴虚阳亢型VM患者进行辨证施治能起到协同作用,提高疗效,有效改善患者一系列阴虚阳亢证候,且在改善患者焦虑、抑郁状态方面优于单用氟桂利嗪,并能进一步减少眩晕、偏头痛等症状的反复发作,打破恶性循环,提高患者日常生活质量。
祖国医学认为,VM属于“头痛”“眩晕”“头风”等范畴,发病于头窍,病位在肝、脾、肾。所谓“无风不作眩”,头为“诸阳之会”“清阳之府”,五官七窍皆是清窍,最易受风邪所扰;而肝为风木之脏,以动以升为主,又主藏血,喜条达,体阴而用阳,不仅肝经直接循经脑窍,肝阴也上养髓海与清窍,肝气还主导疏泄气机条畅情志。叶天士《临证指南医案·眩晕》云:“所患眩晕者,非外来之邪,肝胆之风阳上冒。”阴虚阳亢型VM患者眩晕、头痛症状之发作,“风”“火”为主要病因病机。火为肝肾阴虚、肝阳偏亢之虚火,风为肝阳上亢引发的肝之内风[11],风火皆属阳,阳性主动,两动相搏则气机逆乱[12]。阴虚阳亢型VM患者本虚标实,肝肾阴虚,肾水不足,精液亏损,则腰膝酸软,苔少而薄;阳气有余,耗伤阴津,则面赤盗汗,口干口苦,手足心热,舌红脉细数;余热扰神,则心烦不安,失眠多梦,烦躁易怒;水不涵木,阴不敛阳,肝阳动越而上亢于头面,则头闷胀痛不适,善激易惹,耳鸣如蝉,引发肝风内动则头晕目眩、恶心呕吐。
《医宗必读》有云:“东方之木,无虚不可补,补肾即所以补肝;北方之水,无实不可泻,泻肝即所以泻肾。”故治疗本病应从肝入手,兼及肾脏,治疗以滋阴潜阳、平肝息风为治则,调和肝肾阴阳为最终目的[13]。本研究采用自拟滋阴止眩汤,以天麻钩藤饮为主,辅以杞菊地黄丸加减而成。阴虚阳亢者重在治标实之肝阳肝风,故以天麻、钩藤为君,二者为平肝息风之要药,天麻质润而不燥,能息肝风兼养肝血;钩藤性凉,在息风止眩的同时清肝热;两药合用,为平肝息风之经典配伍。现代医学认为,天麻素能快速改善基底动脉系统循环障碍,并能扩张血管改善局部缺血缺氧,减轻眩晕、耳鸣、恶心、偏头痛等症状[14],天麻素还可直接透过血脑屏障并迅速降解起效,减少单胺氧化酶并增加脑内多巴胺、5-羟色胺含量;钩藤总碱、异钩藤碱能通过调节下丘脑-垂体-肾上腺轴功能减少血清中的肿瘤坏死因子和一氧化氮含量,均具有抗焦虑抑郁、神经保护的作用[15]。臣药石决明为咸寒重镇之品,一则加强君药平肝潜阳,二则能除热明目,熄虚旺之火。栀子清肝凉血除烦,能泻肝阳化热扰心之火,菊花清利头目的同时又能平肝潜阳,两者合用,共清肝泻火,败折上亢之肝热。杜仲、桑寄生、牛膝均入肝肾经,协同补肝肾、填精髓,合牛膝成“小三味”能补肝肾阴精,并能通经络。《雷公药性赋》记载泽泻“利水通淋而补阴不足”,阴虚阳亢型患者以滋阴清热为主而非利水,故去杞菊地黄丸中的泽泻,而加生地、玄参、白芍加强滋肾阴、实肾水、润肝燥、凉肝热,意在滋水涵木,佐金平木,济生化之本,协同菊花、栀子对抗肝阳之偏胜,兼制杜仲之辛温。而山茱萸以补肝肾、收涩为主,恐有困遏浮火之嫌,予以去除。此外,虽“风”“火”“痰”“虚”均可至眩,但无论是何证型,“瘀”常客观存在,兼夹为患,故我们使用牛膝、牡丹皮、益母草活血化瘀、行气通经,牛膝为引经之药,引火引血下行;牡丹皮凉血活血,益母草清热解毒,能合栀子、黄芩泻相火。肝阳有余,化热扰心神,故心烦不安、失眠多梦,除使用清热滋阴药外,加以夜交藤、茯神合用养血宁心安神,精神定则气血稳,神志安则阴阳和。诸药合用,共奏潜阳息风、滋阴柔肝、通络安神定眩之效。另外,2组患者的不良反应发生率较低,不良反应轻微,且停药后完全消失,提示不论是单用氟桂利嗪还是联合滋阴止眩汤均具有较高的安全性。
综上所述,中药滋阴止眩汤联合西药氟桂利嗪治疗阴虚阳亢型VM患者能有效提高临床疗效,改善患者精神状态及日常生活质量,且不良反应轻微,值得临床推广。

