非小细胞肺癌组织中PDHA1、GBP1 的表达及临床意义
李丰环 康丽君
山东省烟台市烟台山医院呼吸与危重症医学科,山东烟台 264000
肺癌是全球范围内最常见的恶性肿瘤之一,非小细胞肺癌(non-small cell lung cancer,NSCLC)是肺癌的主要亚型,占所有肺癌病例的85%[1-2]。NSCLC 早期临床症状并不明显,大多数患者在诊断时已进入晚期,严重影响其预后,因此阐明NSCLC 的潜在机制对改善患者的不良预后极为重要。丙酮酸脱氢酶复合物(pyruvate dehydrogenase complex,PDHc)存在于线粒体中,是细胞有氧氧化过程中重要的调控位点[3]。PDHcE1α亚单位(PDHcE1α subunit,PDHA1)是PDHc 的活性位点,PDHc 的磷酸化和去磷酸化可调节其活性,进而调节细胞代谢过程[4]。有研究表明,当敲低食管癌组织中PDHA1 的表达时,可引起瓦尔堡效应,增强肿瘤细胞的迁移能力和对化疗药物的耐药性[5]。鸟苷酸结合蛋白1(guanylate binding protein 1,GBP1)属于GTP酶超家族,正常人皮肤及组织中不表达GBP1,当GBP1 表达升高时,表明可能有炎症反应的发生[6]。据报道[7-8],GBP1 可调节口腔鳞状细胞癌细胞的迁移和侵袭,但具体生物学机制尚不清楚。因此,本研究旨在分析NSCLC 组织中PDHA1 与GBP1 的表达及其与预后的关系,为临床治疗提供新的依据。
1 资料与方法
1.1 一般资料
选取2016 年1 月至2017 年10 月山东省烟台市烟台山医院收治的84 例NSCLC 患者作为研究对象。纳入标准:①经活检病理或术后病理检查明确诊断为NSCLC。②均为首次诊断NSCLC,未接受放化疗。③临床病理资料完整并接受随访,且均通过患者及家属的同意并签署知情同意书。排除标准:①患有同系统其他相关疾病,如肺炎、支气管炎等。②重要脏器疾病,如冠心病、肝硬化等。③患有其他系统疾病或者恶性肿瘤,如胃癌、结肠癌等。从患者出院日起,每1~3 个月随访1 次,包括门诊随访或电话随访,随访时间共36 个月,随访截至2020 年10 月或患者死亡,收集患者生存数据。本研究经医院医学伦理委员会批准。
1.2 研究方法
采用免疫组织化学技术检测NSCLC 癌组织及癌旁组织(距离肿瘤边缘大于5 cm 的癌旁正常组织)PDHA1 与GBP1 的表达情况,将取出的癌组织及癌旁组织置于冻存管中,-70℃保存。①将组织甲醛固定后石蜡包埋、切片,将切片恒温烘烤30 min。②依次放入二甲苯Ⅰ、二甲苯Ⅱ脱蜡,无水乙醇中水化15 min,磷酸盐缓冲液清洗3 次,5 min/次。③将切片放入盛有枸橼酸缓冲液的容器中,加热至100℃10 min,冷却清洗,再浸入3%H2O2室温孵育20 min,清洗。④分别滴加100 μl PDHA1 和GBP1 一抗(稀释比例1∶300,购自美国Abcam 公司,批号:20160102),4℃冰箱冷藏过夜,次日取出清洗,滴加100 μl PDHA1 和GBP1 二抗(稀释比例1∶300,购自美国Abcam 公司,批号:20151209),室温放置30 min,清洗。⑤滴加辣根过氧化物酶,室温放置30 min 后清洗。⑥DAB 显色5 min,流水冲洗,苏木精复染,流水冲洗后封片,染色方法为酶标聚合物法,PDHA1 与GBP1 主要表达于细胞浆中,由专业病理科医师进行显微镜镜检(400×),观察10 个高倍视野,共计数100 个细胞,根据细胞的染色强度和细胞阳性百分率综合计算分数。未着色记为0 分,浅黄色记为1 分,棕黄色记为2 分,棕褐色记为3 分;细胞阳性率≤5%0 分,>5%~25%1 分,>25%~50%2 分,>50%~100%为3 分,根据以上两项结果得分相乘,0~3 分视为阴性,>3 分为阳性[8]。
1.3 统计学方法
采用SPSS 22.0 对所得数据进行统计学分析,计数资料采用例数和百分率表示,组间比较采用χ2检验。Kaplan-Meier 绘制生存曲线,采用Long-rank 检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 NSCLC 患者癌组织及癌旁组织中PDHA1 与GBP1 的表达比较
NSCLC 患者癌组织及癌旁组织中PDHA1 与GBP1的表达情况见图1~2(封四)。NSCLC 患者癌组织中PDHA1 阳性率为35.71%(30/84),癌旁组织中PDHA1 阳性率为63.10%(53/84),差异有统计学意义(χ2=12.597,P <0.001)。癌组织中GBP1 阳性表达率为69.05%(58/84),癌旁组织中GBP1 阳性表达率为30.95%(26/84),差异有统计学意义(χ2=24.381,P <0.001)。
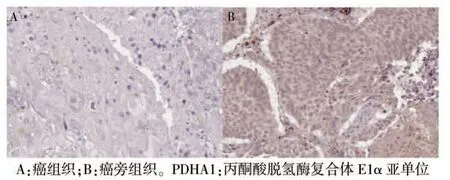
图1 非小细胞肺癌患者癌组织及癌旁组织中PDHA1的表达
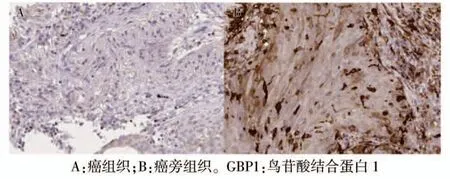
图2 非小细胞肺癌患者癌组织及癌旁组织中GBP1的表达
2.2 NSCLC 组织中PDHA1 和GBP1 的表达情况与患者预后的关系
84 例NSCLC 患者均随访成功,无失访病例。随访3 年内,共有31 例死亡。PDHA1 阳性组死亡6 例,3 年生存率为80.00%(24/30),PDHA1 阴性组死亡25 例,3 年生存率为53.70%(29/54)。PDHA1 阳性组3 年生存率高于PDHA1 阴性组,差异有统计学意义(χ2=6.274,P=0.029)。见图3。GBP1 阳性组死亡24 例,3 年生存率为58.62%(34/58),阴性组死亡7 例,3 年生存率为73.08%(19/26),GBP1 阳性组3 年生存率低于GBP1 阴性组,差异有统计学意义(χ2=5.231,P=0.036)。见图4。
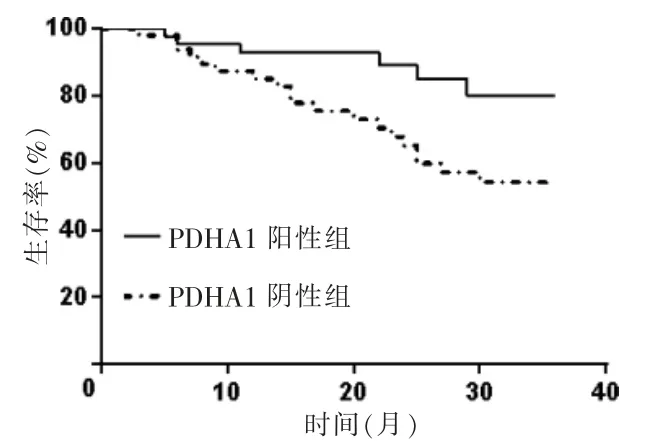
图3 PDHA1 阳性组与PDHA1 阴性组的生存曲线
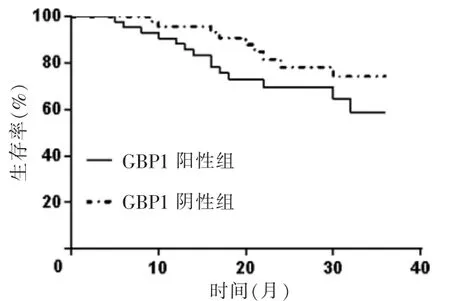
图4 GBP1 阳性组与GBP1 阴性组的生存曲线
3 讨论
NSCLC 是呼吸系统常见的恶性肿瘤之一,好发于有吸烟史及有家族史者,根据NSCLC 病理分型,可将其分为鳞癌、腺癌、大细胞癌、腺鳞癌和唾液腺型肿瘤[9-10]。NSCLC 常见的临床症状有咳嗽、咯血、呼吸困难及胸痛等,到晚期可合并其他系统疾病,如病理性骨折[11]。NSCLC 的主要治疗手段包括手术切除、放疗、化疗及靶向治疗等[12-13]。NSCLC通常在早期已发生转移,且预后较差,尽管目前医疗技术得到了很大程度的提升,但晚期NSCLC 患者的预后及生存情况仍不容乐观。因此,研究NSCLC 发生发展的分子生物学机制显得尤为重要。
PDHc 是细胞代谢过程中重要的限速酶之一,可在细胞代谢过程中供给能量,有助于细胞的生长发育[14-15]。PDHA1 基因位置为Xp22.12,全长约17.5 kb,由12 个外显子组成,编码长度约为390 个氨基酸肽链。PDHA1是PDHc 的活性调控位点,PDHA1 的表达状态影响着PDHc 的活性,如敲低PDHA1 的表达可使得PDHc失活并减缓细胞生长过程[16]。PDHA1 蛋白在多种疾病中下调,如癫痫、亚急性坏死性脑脊髓病等[17-18]。有研究显示,低表达的PDHA1 与卵巢癌的预后不良相关,PDHA1 可通过影响细胞代谢过程、基因突变进而参与肿瘤的恶性进展过程[19]。本研究结果显示,PDHA1在NSCLC 患者组织中表达下调,相关文献显示,PDHA1表达降低时会导致细胞内的活性氧水平降低,上调丝氨酸/苏氨酸Akt 激酶的表达并进一步激活大脑皮质缺血周围区磷脂酰肌醇-3-激酶/Akt 激酶信号通路,该通路的激活促进了细胞周期蛋白D1 的表达,从而加快了细胞的生长周期,减少细胞凋亡,对肿瘤细胞的生长分化起到了促进作用,提高了肿瘤的临床分期,增加了肿瘤的恶性程度[20]。另一方面,PDHA1 的低表达使PDHc 的活性降低,导致线粒体氧化磷酸化水平下降,糖酵解增加,促进肿瘤的发生发展过程[21]。
GBP1 属于GTP 酶家族,基因位于X 染色体上,由GTP 酶活性区、效应区及链接二者的中间结构组成[22]。相关文献显示,GBP1 可抑制水疱型口炎病毒及脑心肌炎病毒的复制,当敲低GBP1 的表达时,病毒的复制却明显增强[23];过表达的GBP1 可刺激表皮生长因子受体通路与p53 信号通路的表达,进而诱导食管癌细胞的淋巴转移,并与食管癌的不良预后相关[24]。但GBP1 在NSCLC 发生发展中的作用机制尚不清楚。本研究结果显示,GBP1 在NSCLC 组织中表达上调,提示GBP1 可能参与了NSCLC 的发生发展过程。相关研究结果显示,Wnt 基因已被鉴定为癌基因,Wnt/β-连环蛋白信号通路通过调控胚胎发育、细胞增殖及分化过程,进而在恶性肿瘤的发生中起着极其重要的促进作用[24-26],高表达的GBP1 可激活该通路中β-连环蛋白的表达,进而促进肿瘤细胞的增殖、分化及浸润,对肿瘤的发展过程起到了促进作用。此外,高表达的GBP1 还可通过介导γ 干扰素对肿瘤细胞的凋亡起到抑制作用,加快肿瘤的癌变进展[4]。本研究中PDHA1阳性组3 年生存率高于PDHA1 阴性组,GBP1 阳性组患者3 年生存率低于GBP1 阴性组,提示PDHA1 与GBP1 可能与NSCLC 患者的预后相关。
综上所述,NSCLC 组织中PDHA1 和GBP1 表达异常,二者有望成为新的NSCLC 预后评估的分子标志物。但二者在NSCLC 的发生发展过程中的具体作用机制还需要大样本量的研究来深入探索。

