新冠疫情期间胎心监护模式对高危妊娠的影响探讨
甘玉杰,詹敏金,张少凤,蔡凤娥,陈海天*
近年来随着“二孩”政策的开放,孕产妇“高龄化”随之而来,导致产科合并症及并发症增多,给妇产科医生带来了新挑战[1]。对于高危孕妇[2](母体因素,如妊娠期高血压疾病、妊娠合并糖尿病、母体免疫性疾病;胎儿因素,如胎儿生长受限、羊水偏少、脐血流异常等),孕晚期胎心监护尤为重要,其可连续观察胎心率的动态变化,也可反映胎心与胎动及宫缩间的关系,是监测胎儿宫内状况的主要方法和临床上公认的胎儿宫内安危的评估手段[3]。高危妊娠孕妇更需要增加胎儿监护频次,以便及时发现胎儿宫内缺氧等异常情况。然而传统胎心监护必须到医院进行,频繁到医院就医增加了孕妇的时间和经济成本。尤其在“2019新型冠状病毒(2019 novel coronavirus,2019-nCoV)”流行期间,鉴于2019-nCoV 感染传染性强,有一定致死率,2020年1月我国将此病列为乙类传染病、按甲类传染病管理[4],而孕妇群体作为2019-nCoV的易感人群,更易出现并发症,甚至进展为重症。 在这样的情况下孕妇到院进行胎心监护,不仅导致人群聚集,增加接触、暴露病毒的风险,同时增加了孕妇本人及家属的心理压力。此时远程胎心监护的开展为孕妇提供了更多便利,使孕妇足不出户就能随时监测胎儿宫内情况。为进一步探究远程胎心监护在新冠疫情期间对高危妊娠的影响,本研究收集新冠疫情期间于我院产检并分娩的孕产妇,分析比较不同胎心监护模式的妊娠结局。
1 资料与方法
1.1 一般资料
本研究收集2020年1月至2020年6月在广东中山市博爱医院产检并分娩的孕妇5 352例,按照胎心监护形式分为传统胎监组(A组)3 312例和远程胎监组(B组)2 040例。其中,A组根据高危孕妇标准分为传统胎监高危组(A1组)1 405例和传统胎监低危组(A2组)1 907例,各占比42.42%和57.58%;同理B组分为远程胎监高危组(B1组)716例和远程胎监低危组(B2组)1 324例,各占比35.09%和64.91%。
1.2 方法
A组于家中自行计胎动数,定期至医院产科门诊用传统胎心监护仪进行胎心监测。B组使用互联网远程胎心监护仪,其监护结果由高年资中级以上职称医师解读,并将分析和处理结果反馈给孕妇。
1.3 观察指标
① 分娩方式对比。记录不同组间孕妇的分娩方式,并对其组间相应情况进行比较;② 妊娠结局对比。分析不同组间分娩结局并对其进行比较。
1.4 统计学方法
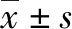
2 结果
2.1 组间一般资料比较
A1组和B1组平均年龄分别为(33.34±5.11)岁和(31.75±4.94)岁,两组对比差异有统计学意义(P<0.05);而A1组与B1组在建卡孕周、建卡身高、建卡体重、建卡收缩压及建卡舒张压方面,两组比较差异无统计学意义(P>0.05),具有可比性。详见表1-1至表1-3。
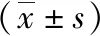
表1-1 传统胎监高危组与远程胎监高危组一般资料比较
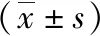
表1-2 传统胎监低危组与远程胎监低危组一般资料比较
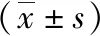
表1-3 传统胎监组与远程胎监组一般资料比较
2.2 组间分娩方式对比
A1组与B1组阴道分娩、阴道助产及剖宫产率对比,差异无统计学意义(P>0.05)。A2组和B2组剖宫产率分别为23.81%和37.08%,两组相比差异有统计学意义(P<0.05)。A组和B组的剖宫产率分别为35.21%和40.49%,两组剖宫产率比较差异有统计学意义(P<0.05)。详见表2-1至表2-3。

表2-1 传统胎监高危组与远程胎监高危组分娩方式比较[例(%)]

表2-2 传统胎监低危组与远程胎监低危组分娩方式比较[例(%)]

表2-3 传统胎监组与远程胎监组分娩方式比较[例(%)]
2.3 组间妊娠结局对比
A1组和B1组足月产率分别为86.05%和91.48%,两组相比差异有统计学意义(P<0.05) ;A2组和B2组足月产率分别为92.76%和90.79%,两组相比差异有统计学意义(P<0.05) ;详见表3-1至表3-3。A1组和B1组分娩孕周相比,差异有统计学意义(P<0.05);A1组和B1组住院天数相比,差异有统计学意义(P<0.05) ;对于新生儿出生体重,A1组和B1组比较差异无统计学意义(P>0.05);A1组和B1组新生儿转科率分别为9.11%和4.61%,两组相比差异有统计学意义(P<0.05) ;A2组和B2组新生儿转科率分别为5.56%和7.40%,两组相比差异有统计学意义(P<0.05)。详见下页表4-1至表4-3。

表3-1 传统胎监高危组与远程胎监高危组妊娠结局比较[例(%)]

表3-2 传统胎监低危组与远程胎监低危组妊娠结局比较[例(%)]

表3-3 传统胎监组与远程胎监组妊娠结局比较[例(%)]

表4-1 传统胎监高危组与远程胎监高危组妊娠结局比较例(%)]

表4-2 传统胎监低危组与远程胎监低危组妊娠结局比较例(%)]
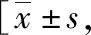
表4-3 传统胎监组与远程胎监组妊娠结局比较例(%)]
3 讨论
目前国内外已广泛研究报道远程胎心监护,其可为资源受限环境下的胎儿监护提供一个可行的方法,更为高危妊娠孕妇在家自我监测提供了一个安全便捷有效的监护手段,可以降低新生儿窒息及早产率,并不会增加剖宫产率[5-6]。本研究表明对于高危妊娠孕妇A1组剖宫产率(50.68%)与B1组剖宫产率(46.79%),两组比较差异无统计学意义(P>0.05)。孙静等[7]的研究同样显示观察组(用互联网远程胎心监护)分娩方式和对照组(于家中自数胎动,定期医院产检传统胎心监护)比较无较大差异(P>0.05)。远程胎心监护与传统胎心监护结果具有一致性,在高危妊娠孕妇中并不会导致剖宫产率升高。本研究还发现高危妊娠孕妇中B1组足月产率(91.48%)高于A1组(86.05%),两组对比差异有统计学意义(P<0.05)。对于进行远程胎心监护的孕妇,万小琴等[8]、崔春明等[9]的研究亦显示新生儿窒息率和早产发生率低于对照组,差异有统计学意义。远程胎心监护可实现实时监测胎儿并评价胎儿健康状况,指导孕妇正确应对异常情况,早发现,早干预,降低围产并发症的发生率[10]。
妊娠晚期孕妇需每周进行1~2次胎心监护,而对于高危妊娠孕妇需要适当增加胎心监护频率,以便及时发现异常情况及改善围产儿预后。通过对孕妇远程胎心监护的培训可在家增加监护的频次从而保障胎儿安全,从本研究我们可以看到对于高危妊娠孕妇进行远程胎心监护可适当延长分娩孕周,同时降低新生儿转科率。对比传统模式即到医院进行胎心监护,远程胎心监护可缩减孕妇来院做胎心监护的时间成本和经济成本。蒲杰等[11]调查显示超过半数的被调查孕妇(59.3%) 每次到医院路费花费至少20元以上,而每次去医院做胎心监护的时间成本更高,71.3% 的孕妇需要时间1 h以上。这些调查数据表明,由于远程胎心监护具有安全、便捷的服务模式,孕妇可接受程度较高,也节约了医护资源。
特别是在新冠肺炎疫情期间,孕妇处于特殊的免疫耐受状态,孕妇健康、胎儿安全是围产期保健的重中之重,在这样的环境下孕妇无法实现定期到院产检,及时监护胎心情况,母婴安全存在极大隐患。此时远程胎心监护系统的应用,丰富了围产妇的安全监护手段。孕妇除自数胎动外,可在家中定期使用远程胎心监护设备,在手机系统的引导下自行完成胎心监护,监护数据会上传给远程监护系统的医生,通过对其监护结果进行分析,及时发现异常情况并通知孕妇就医。另外通过建立唯一档案号,在胎心监护系统中可回顾孕妇整个孕期监护情况,同时在医院产科门诊及病房设置远程胎心监护联网设备,在院医生可及时浏览并打印胎监曲线图,通过医院App云诊室与孕妇进行沟通,从而对孕妇后续妊娠起到一定的指导意义。
但是,在使用远程胎儿监护的过程中,许多不确定因素也会影响监测结果,例如孕妇体位、胎儿睡眠、过度腹式呼吸、环境影响、用药影响等,因此孕妇需要熟练掌握远程胎心监护的使用方法后才可实现家中监测。本研究中对于低危妊娠孕妇,其进行远程胎心监护与传统胎心监护相比较,远程胎心监护组孕妇剖宫产率、早产率及新生儿转科率均大于传统胎心监护组,两组对比差异都有统计学意义。对于低危妊娠孕妇管理,其可自行在家自数胎动,定期1~2周到院进行产检及胎心监护。本研究结论可能与疫情期间低危妊娠孕妇无法到院进行传统监护,增加孕妇及家属心理压力,导致胎心监护频率增加,在不确定因素影响下导致假阳性率增高,导致过多过早干预。此外本研究也仅限于对当前所得数据进行分析,有待后续进一步收集更多数据研究证实。
远程胎心监护对于高危妊娠孕妇具有提高围产结局、缩短孕妇等候或者就诊时间、减少医院人力物力消耗、优化服务质量、提供远程专业判读等优势。同时远程胎监模式可不受时间和空间的限制,通过“互联网+医疗”模式,可及时发现胎儿宫内异常情况,降低胎儿窘迫发生率,延长分娩孕周,降低新生儿转科率,减少新生儿早产发生率等,改善母儿预后。尤其在新冠疫情期间,远程胎心监护更是作为传统产检方式的有效补充,可使高危妊娠孕妇在家中得到良好的监测,改善围产儿预后,同时不增加剖宫产率,具有临床应用价值。

