鞍区葫芦状蛛网膜囊肿1例并文献复习*
谷优优,索 艳,魏元豪,徐梅松,王维清,姜云生,王 肃△,刘晓智
(天津市第五中心医院:1.内分泌科;2.放射科;3.神经内科;4.中心实验室 300450)
颅内的蛛网膜囊肿(arachnoid cysts,AC)是一种脑实质外非肿瘤性良性病变,占颅内占位性病变的1%,一般多见于侧裂,其次为小脑脑桥角区、四叠体池、小脑蚓部[1-2]。发生于鞍区的AC较罕见[3]。本研究报道1例鞍上及鞍内葫芦状AC致腺垂体功能减退症,并进行文献分析。
1 临床资料
患者女,70岁,“因恶心、呕吐7 d”于2019年11月14日入院。患者7 d前无明显诱因出现恶心、呕吐,呕吐物为胃内容物,肉眼观察无血性物质,伴乏力、头晕,无嗜睡、头痛、意识模糊,无腹痛、腹泻、怕冷、记忆力减退等。既往糖尿病史7年、冠状动脉粥样硬化性心脏病2年、缺血性脑血管病史2年、慢性胃炎病史1年。体检:体温36.5℃,脉搏81次/分钟,呼吸18次/分钟,血压125/82 mm Hg,BMI 23.88 kg/m2。急性病容,精神差,神志清楚,双眼睑无水肿,甲状腺无肿大,心、肺、腹部及神经系统查体未见明显异常,双下肢无水肿。血常规:白细胞5.39×109/L,中性粒细胞比率53.2%,红细胞 3.84×1012/L,血红蛋白118.4 g/L,血小板 245×109/L。空腹静脉血糖6.05 mmol/L。糖化血红蛋白7%。尿常规:尿糖-,酮体1+。降钙素原0.031 ng/mL。血钠124.1 mmol/L,血钾3.56 mmol/L,血氯88.6 mmol/L。24 h尿量2 200 mL,尿钠173 mmol/d,尿钾22 mmol/d,尿氯168 mmol/d。血气分析、心房利钠肽、肝肾功能、血淀粉酶、血脂肪酶、便常规、防癌5项未见明显异常。8:00 血促肾上腺皮质激素(ACTH)10.26 pg/mL,血皮质醇(COR)1.6 μg/dL。甲状腺功能:血游离三碘甲状腺原氨酸(FT3)3.41 pmol/L、血游离甲状腺素(FT4)6.37 pmol/L、灵敏促甲状腺素(TSH)1.33 uIU/mL。性激素6项:卵泡刺激素(FSH)0.79 IU/L,黄体生成素(LH)<0.1 IU/L,垂体泌乳素(PRL)1 006 mIU/L,睾酮小于0.09 nmol/L,雌激素小于18.35 pmol/L,孕激素0.16 nmol/L。腹部超声:胆囊壁增厚,左肾囊肿,胃壁黏膜呈炎性改变,胃动力差。头部CT:双侧基底节区腔隙灶,脑白质稀疏,轻度脑萎缩。胸片:左肺上叶及双肺下叶轻度炎症,心包少量积液,双侧胸腔少量积液。垂体核磁平扫加增强:鞍内及鞍上AC,伴空蝶鞍,见图1。视野检查未见明显视野缺失。诊断:鞍内及鞍上AC,空蝶鞍,腺垂体功能减退症。予3%氯化钠补钠治疗,复查血钠升至129 mmol/L,患者恶心、呕吐好转,停用静脉高钠。待完善血ACTH及COR检验后,予氢化可的松100 mg/d持续3 d,复查血钠140.4 mmol/L,患者无恶心、呕吐,精神状态明显好转,调整治疗为泼尼松25 mg/d。出院后泼尼松逐渐减量至7.5 mg/d(5 mg 8:00,2.5 mg 16:00)替代垂体-肾上腺轴功能,并加用左甲状腺素钠片25 μg(每天1次)替代垂体-甲状腺轴功能,3个月后监测电解质、甲状腺功能无明显异常。
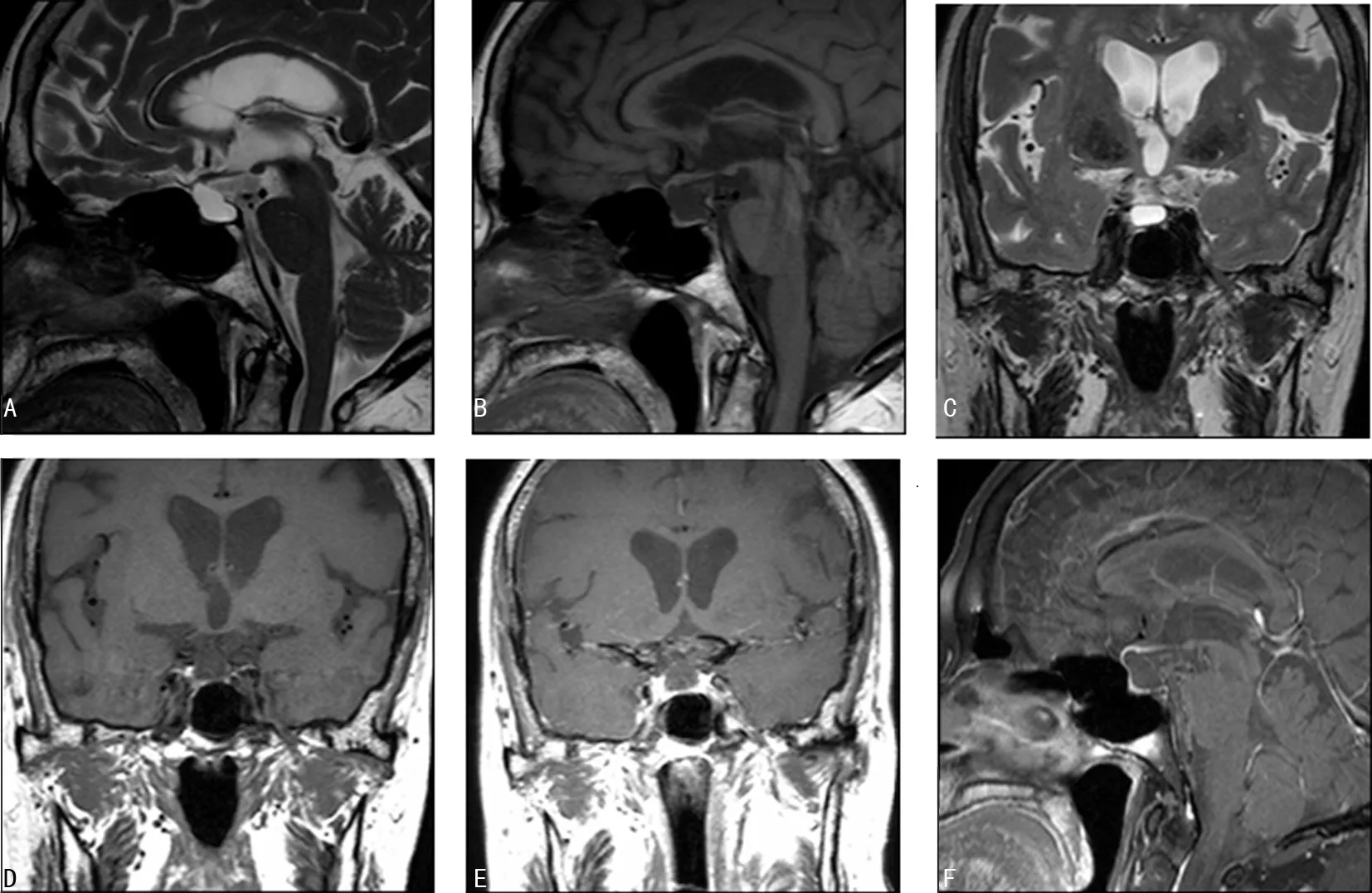
A:矢状位T2加权像;B:矢状位T1加权像;C:冠状位T2加权像;D:冠状位T1加权像;E:冠状位T1增强;F:矢状位T1增强。
2 讨 论
颅内AC由HOWSHIP于1819年首次报道,是一种先天性的良性占位性病变,占所有颅内占位性病变的1%,可发生于任何年龄,但在儿童中更为常见[1]。
2.1 AC的发病机制
AC的发病机制尚不完全清楚。目前认为 AC是一种先天发育异常疾病,可能是在胚胎发育时,有小块蛛网膜落入蛛网膜下腔内发展而成,镜下可见蛛网膜在囊肿四周分裂为两层,外层组成囊肿表面部分,内层组成囊底,在软脑膜与囊底之间仍有一蛛网膜下腔[4]。蝶鞍的特殊之处在于通常膈下没有蛛网膜存在,垂体囊是软脑膜的衍生物,鞍区AC形成的可能是由于下丘脑后方和鞍背之间有一层完整的蛛网膜[5]。如鞍隔先天性缺如或者鞍隔孔直径大于5 mm,脑脊液则可循蛛网膜囊进入鞍内,形成鞍内AC,囊肿体积逐渐增大,会将垂体压迫变扁,成为空蝶鞍[6]。
2.2 AC的临床特征及诊断
鞍区AC可无任何症状,也可引起头痛、视力下降、视野缺损及垂体激素水平的改变[6]。AC在磁共振中呈现为长T1长T2 脑脊液样信号,边界清楚,无钙化,DWI序列低信号,囊壁及囊肿无增强表现。鞍区AC诊断需与其他鞍区囊性病变如囊性垂体瘤、Rathke 囊肿、鞍内囊虫病及囊性颅咽管瘤等鉴别,可从病变的信号、位置、囊壁厚度、强化特点、有无钙化及出血等进行区别[7-8]。本例患者因恶心呕吐、低钠血症入院,无头痛、视力下降、视野改变,完善垂体激素提示垂体-肾上腺轴、垂体-甲状腺轴、垂体-性腺轴功能均低下,考虑诊断为腺垂体功能减退症,完善垂体核磁平扫加增强提示鞍内及鞍上可见一葫芦状长T1长T2信号影,向上轻度压迫视交叉,垂体柄未见确切显示,垂体受压位于鞍底,结构显示不清,考虑诊断为鞍内及鞍上AC、空蝶鞍。
2.3 AC的治疗
治疗方面,因鞍区AC患病率较低,目前尚无公认的治疗指南。鞍区AC的手术治疗,既往多采用经鼻蝶入路显微手术、囊肿-腹腔分流术,但目前公认的首选手术方式是更加微创的神经内镜[9-12]。余念祖等[13]报道了1例鞍区AC致视力改变、精神不振的患者,经神经内镜手术治疗取得了很好的效果。如患者无临床表现或者临床表现较轻,无视力视野改变、室旁水肿、眼底视乳头水肿,囊肿处于静止期,可严密观察随访,行保守治疗[14-15]。徐菁等[16]报道了1例鞍区AC致垂体前叶功能减退,因临床症状较轻,靶激素替代治疗有效,暂未采取手术治疗,定期随访复查。本例患者为高龄女性,发病时无明显头痛、视力及视野改变,予泼尼松及左甲状腺素钠片替代腺垂体功能后,病情稳定,故暂未采取手术治疗,仍在严密随访观察。
综上所述,鞍区AC临床罕见,生长缓慢,易被误诊,因此临床医生需熟练掌握其特点,及时作出正确的诊断,以获得及时的个体化治疗。

