不同术式治疗高血压脑出血患者对术后脑水肿体积、术中出血量及预后的影响
韩 晓 泉
(辉县市中医院外科 辉县 453600)
脑出血是高血压最为严重的并发症,主要是由血压急剧升高导致血管破裂所致,典型症状为偏瘫、失语、头痛,部分患者伴随意识障碍,且随着人口老龄化趋势的不断加剧,其发生率逐年攀升。流行病学调查研究发现高血压脑出血在50~70岁年龄段有着较高的发病率,出血速度越快、出血量越多,症状越严重[1]。其危险因素主要包括用力、情绪激动以及饮酒刺激等。保守治疗容易损伤大脑,复发率高,效果达不到预期。随着现代医疗卫生技术的进步,临床针对高血压脑出血强调早期手术治疗,及时将血肿清除,其对于降低颅内压、增强预后有着重要的作用。目前临床治疗高血压脑出血手术类型多样,不同术式其效果及患者预后也有着一定的差异性。此次研究引入两种不同手术方案,对2018年5月~2020年5月本院60例高血压脑出血患者进行随机分组,旨在比较不同术式的应用价值,现报道如下。
1 资料与方法
1.1一般资料
60例高血压脑出血患者均来源于2018年5月~2020年5月,发放随机信封,信封中随机放置1~60数字卡片,依据每人数字卡片奇偶数的不同,分为观察组和对照组各30例。观察组男17例,女13例;年龄42~78岁,平均年龄(58.63±4.02)岁;高血压病程2~15年,平均高血压病程(8.28±2.14)年;脑出血部位:基底节区14例,双侧额叶8例,枕叶6例,其他2例。对照组男16例,女14例;年龄42~76岁,平均年龄(58.53±4.09)岁;高血压病程2~14年,平均高血压病程(8.26±2.13)年;脑出血部位:基底节区15例,双侧额叶7例,枕叶5例,其他3例。两组一般资料具有可比性(P>0.05)。
1.2纳入与排除标准
入组标准:(1)患者经CT、MRI检查均确诊为高血压脑出血[2];(2)研究前为患者及家属介绍目的与意义,在知情并了解的基础上征得患者同意,在知情同意书签字,医学伦理会查阅申请及相关项目表示认可,并予以支持;(3)患者均为成年人,临床资料齐全;(4)所有患者均符合手术指征。排除标准:(1)伴随重要脏器严重损伤;(2)合并精神类疾病;(3)癌症患者;(4)合并全身性感染疾病者;(5)配合度差或未能坚持到研究结束者;(6)不耐受手术者;(7)存在免疫系统疾病或凝血障碍者;(8)因脑外伤、脑梗死等其他因素引起的脑出血患者;(9)合并多脏器功能受损患者。
1.3方法
对照组:给予常规开颅手术。明确患者出血部位,对患者实施全身麻醉,剪开硬脑膜后常规血肿穿刺处理,顺穿刺方向将皮层切开直至血肿腔,结合血肿位置及血肿量明确皮瓣及骨窗大小,采用T形方式将硬膜剪开,对血肿进行清除,将明胶海绵填塞到血肿腔中,并给予止血处理,硬膜采用减张式缝合。术后常规放置引流管,关闭切口。观察组:治疗方案为神经内镜下微创术式。所有患者均接受CT诊断明确出血部位,在颅骨钻孔处理时,应明确血肿量最大的CT层,将其作为中心,在钻孔操作时应避免损伤到皮层。将骨孔作为中心,围绕骨孔向四周行手术切口,切口长度以3~4cm为宜,然后选择颅骨位置钻一个骨孔,直径以1~1.5cm为宜。切开硬膜时采用双极电凝刀,穿刺所用一次性脑穿刺套管购自桐庐洲济医疗器械有限公司。拔出套管内芯,留置薄壁外套管,对脑内血肿进行彻底清除。观察血肿清除效果,确保覆盖每个角度血肿腔壁,然后在血肿墙壁上覆盖止血纱布。完成手术后,在血肿腔外常规留置引流管,退出脑穿刺外套管后选择明胶海绵堵塞骨孔,常规对皮肤进行缝合处理。术后结合患者实际情况确定血肿腔引流管拔除时间,一般为术后3d。
1.3观察指标
评估两组患者预后评分及生活质量评分在治疗前后的变化情况,记录患者术后脑水肿体积、术中出血量等指标,随访患者术后有无并发症发生,判断其类型,并做好相应的记录。(1)采用GOS评估患者预后,分值范围1~5分:1分表示患者死亡;2分:患者表现为植物人状态,反应小,可睁眼;3分:患者伴随重度残疾,但大脑清醒,生活无法自理,需要照料;4分:患者有轻度残疾,回归正常生活能自理,但需要在保护下完成工作;5分:患者术后得到良好的恢复,仅有轻度缺陷[3]。(2)生活质量评分采用ADL量表,主要包括进食、洗澡、穿衣、大便控制等10个方面,分值范围为0~100分:>60分表示基本自理,40~60表示需要协助;20~40表示需要很大程度协助;<20表示完全依赖,分值越高生活质量越好[4]。
1.4统计学方法
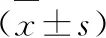
2 结果
2.1两组患者GOS评分、ADL评分比较
评估患者GOS评分、ADL评分,治疗前两组差异不显著(P>0.05);治疗后均有提高,但观察组较对照组提升更为明显(P<0.05),见表1。

表1 两组患者GOS评分、ADL评分比较(分,
2.2两组手术指标比较
数据检验结果显示在脑水肿体积、术中出血量、脑残留血量方面观察组更少,且观察组住院时间更短,差异有统计学意义(P<0.05),见表2。
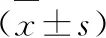
表2 两组手术指标比较
2.3两组并发症比较
通过对两组术后并发症率分析,结果显示观察组并发症率为6.7%,低于对照组的26.7%,有统计学意义(P<0.05),见表3。

表3 两组并发症比较(%)
3 讨论
高血压脑出血是临床常见的危重症,脑出血部位多为基底节区。脑出血后不仅会导致血肿压迫,而且血肿在大脑内会发生液化分级、凝结,这个过程产生的毒性物质会导致继发性脑损伤,加重脑神经功能损害,增加感染风险,威胁到患者的生命安全。文献报道,多数高血压脑出血患者在发病后6h内易出现缺血性痉挛,严重者伴随脑组织变性坏死,使得脑组织受到不可逆损害,致残率、死亡率高。
临床中对于高血压脑出血多采用外科手术治疗,通过对血肿组织的清除,促进各项症状的缓解,挽救患者生命安全。常见的术式有开颅手术,该术式尽管能够降低脑水肿,然而其对机体具有一定的损伤作用,存在较高的手术风险,不适于体质较差患者及老年群体。近年来,随着内镜技术的发展,微创术式在高血压脑出血患者中体现出鲜明的优势。在神经内镜技术支持下,可借助CT技术定位头部血肿情况,选择与血肿位置最为接近的区域建立手术通道,经过钻孔处理插入神经内镜,在内镜下完成冲洗、清除血肿及止血等操作,为精细化操作的实现提供可能,降低了手术操作对精细血管及组织结构的损伤,与此同时可对细小出血点予以定位观察,便于评估止血效果,确保止血的彻底性。神经内镜微创治疗优势主要体现在以下几个方面:(1)内镜下为直视操作提供了支持,保证了血肿切开及血块清除的精准性,给予充分引流,便于及时发现患者出血征象,予以对应处理,降低再出血发生率;(2)神经内镜能够提供照明,且具有放大功能,血肿周围细胞血管经过内镜放大能够准确被识别,有利于直接进入血肿腔,发现较小出血病灶,提升血肿清除效果;(3)减少了对脑的牵拉,对周围神经及血管损伤小,患者受到的创伤较传统术式小,是增强患者预后的有效方案。但需要注意的是该手术对临床医师操作水平要求高,需要患者具备较好的自身条件,在临床实践中不断反思总结经验,熟练掌握操作技巧,以确保手术的安全实施。本研究对观察组患者给予神经内镜下微创手术治疗,结果发现观察组患者与对照组相比术后脑水肿体积更小、术中出血量更少,患者住院时间及脑水肿持续时间短(P<0.05),提示该手术方式的安全性与有效性。观察组患者经过治疗GOS评分及ADL评分显著提高,高于治疗前,对照组尽管也有提高,但整体提升幅度不大,与观察组差异明显,可以发现神经内镜下微创手术能够达到更为安全、可靠的治疗效果,患者经过治疗在生活质量及预后方面有着显著的改善。随访患者并发症,观察组的6.7%低于对照组的26.7%,反映出神经内经微创手术的安全性。但基于研究时间及现有条件的限制,收集样本量较少,有待进一步大规模研究,且观察指标相对单薄,应加强后续随访及远期生活质量评估,挖掘其临床价值,更好的服务于临床。
由上可知,借助神经内镜对高血压脑出血患者行微创手术,不失为一种安全、可靠的治疗方式,其能够在保障清除脑水肿、控制出血的基础上,将对患者的创伤降到最低,提高患者耐受性,缩短术后康复时间,节省医疗费用,患者生活质量可得到显著改善,术后再出血发生率低,疗效优于传统开颅手术,可广泛应用于临床。

