异基因造血干细胞移植相关中枢神经系统移植后淋巴增殖性疾病诊治分析
周 斐,何雪峰
(1.苏州大学附属第一医院血液科,江苏 苏州 215006;2.国家血液病临床医学研究中心,江苏 苏州 215006;3.江苏省血液研究所,江苏 苏州 215006)
移植后淋巴增殖性疾病(posttransplant lymphoproliferative disorders, PTLD)是异基因造血干细胞移植(hematopoietic stem cell transplantation,HSCT)的严重并发症,起源于移植后免疫抑制状态下的淋巴细胞或浆细胞不受抑制的增殖。HSCT相关的PTLD几乎只与Epstein-Barr病毒(EBV)感染相关[1]。HSCT相关的PTLD发生率1%~3.5%,通常在移植后3~6 个月发生,肿瘤细胞大多来源于供体[1]。HSCT相关的EBV-PTLD最常见的表现是发热和淋巴结肿大,结外组织受累也很常见,最常见的受累部位是胃肠道和中枢神经系统[2]。实体器官移植后PTLD累及中枢神经系统的发生率为5%~20%[3],目前尚未有HSCT相关中枢神经系统移植后淋巴增殖性疾病(central nervous system-posttransplant lymphoproliferative disorders, CNS-PTLD)发生率的统计。CNS-PTLD临床表现通常表现为局灶性神经功能缺损和/或颅内高压症状,典型的脑MRI表现为多灶性环形强化病灶。EBV-PTLD的诊断参照欧洲白血病感染会议(European Conference on Infections in Leukemia, ECIL)指南,分为疑诊和确诊两个级别,疑诊标准为:合并外周血高EBV-DNA病毒载量的淋巴结病或其他终末器官疾病,且排除其他疾病;确诊标准为:通过活检或其他侵入性操作等获得病理依据,通过免疫表型分析证实了单克隆B细胞群,并检测出EBV核酸或蛋白存在证据。CNSPTLD被定义为任何单独或伴随中枢神经系统浸润的EBV-PTLD,通过影像学检查、组织学研究、脑脊液的细胞学和免疫表型分析和/或死后研究证实[4]。治疗方面,因CNS-PTLD发生率极低,缺乏大宗数据支持,目前暂无公认一线治疗方案,参照实体器官移植相关PTLD经验,包括减停免疫抑制剂、CD20单抗、化疗、全脑照射等,小样本研究显示治疗效果欠佳[5]。本文回顾性总结了本中心6 例EBV相关CNS-PTLD的临床特征及预后。
1 资料与方法
我们回顾了2018年—2022年在苏州大学附属第一医院移植后病房就诊的6 例EBV相关CNS-PTLD患者。6 例患者均达ECIL指南诊断标准中的疑诊标准。收集患者的临床资料,包括诊断时的年龄、性别、血液病诊断、移植前EBV血清学、预处理方案、移植类型、排异预防方案、是否合并排异、是否二次移植、头颅MR影像学资料、外周血及脑脊液EBV-DNA定量、脑脊液流式、系统性利妥昔单抗使用次数、鞘注利妥昔单抗次数、鞘注供体淋巴细胞次数、预后等。
2 结果
6 例CNS-PTLD患者的临床特征记录在表1中。其中男性3 例,女性3 例。年龄6~57 岁,中位年龄29 岁。5 例为急性髓系白血病,1 例为骨髓增生异常综合征。4 例患者移植前EBV血清学为D+/R+,2 例患者为D+/R-。6 例患者均接受亲缘半相合HSCT,预处理过程均使用抗胸腺细胞球蛋白(antithymocyte globulin, ATG),预防排异的方案均为小剂量甲氨蝶呤(MTX)联合环孢素、吗替麦考酚酯。5 例患者合并移植物抗宿主病病史,其中4例为急性移植物抗宿主病,1 例为慢性移植物抗宿主病。发病时6 例患者均在使用免疫抑制剂,其中5 例为他克莫司联合糖皮质激素,1 例为环孢素。6 例患者中有1 例患者为二次移植。1 例患者既往诊断PTLD(累及肺门及腹膜后淋巴结),停用免疫抑制剂及供体淋巴细胞输注治疗后好转。

表1 患者基本临床特征及移植相关资料
AML:急性髓系白血病,MDS-EB2:骨髓增生异常综合征-伴原始细胞增多2,D:供体,R:受体,mBUCY:改良白消安联合环磷酰胺预处理方案,ATG:抗胸腺细胞球蛋白,CBA:克拉屈滨、白消安联合抗胸腺细胞球蛋白预处理方案,HSCT:造血干细胞移植,BM:骨髓,PB:外周血,MTX:甲氨蝶呤,CSA:环孢素,MMF:霉酚酸酯。
6 例患者均有中枢神经系统受累表现,包括发热、头痛、癫痫、言语行为异常、意识障碍、大便失禁、偏瘫等;6 例患者脑脊液EBV-DNA定量均为阳性,其中3 例患者外周血EBV-DNA定量同时为阳性;3 例患者脑脊液流式提示单克隆B淋巴细胞存在;4 例患者有头颅MR受累表现;1 例患者同时合并上颚受累、上颚黏膜剥脱。综上,6 例患者均达ECIL指南诊断标准中的疑诊标准。相关临床表现及检验、检查结果见表2。
所有患者确诊后均快速减停或停用免疫抑制剂。6 例患者均接受了系统性利妥昔单抗治疗(375 mg/m2,每周1 次,中位次数2.5 次)及鞘注利妥昔单抗治疗(首次5 mg,后每次20 mg,中位次数1.5次),其中3 例因病情进展极快,仅鞘注利妥昔单抗1 次后因病情恶化死亡。3 例患者各接受系统性MTX治疗(3.0 g)1 次。1 例患者接受鞘注第三方供体淋巴细胞治疗3 次,首次为1×105/kg,后每次为4×105/kg。2 例患者在接受上述治疗效果不佳后接受泽布替尼治疗(80 mg,一天3 次)。3 例患者对治疗有应答,其中2 例患者在接受泽布替尼治疗后好转。截至统计时间,4 例患者死亡,3 例患者因CNS-PTLD快速进展死亡,1 例患者因其他移植相关并发症死亡,中位生存时间76.5 d(6~1 056 d)。6例患者治疗情况及转归见表3。

表2 患者CNS-PTLD临床表现、实验室检查及影像学表现
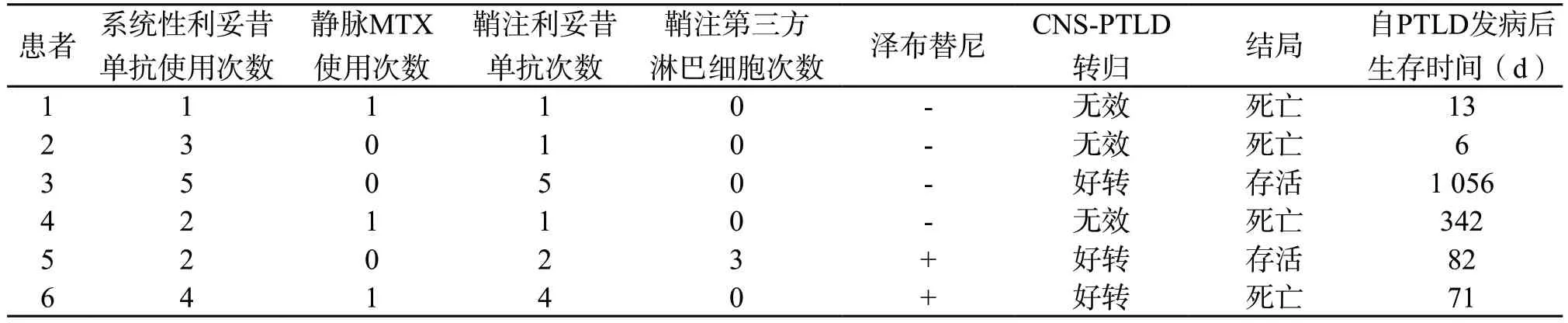
表3 患者CNS-PTLD治疗情况及转归
3 讨论
EBV相关CNS-PTLD是异基因HSCT后少见但严重的并发症,目前对于HSCT后CNS-PTLD的大样本研究极少,流行病学数据大多来源于实体器官移植相关CNS-PTLD。本中心近4年近2 000 例异基因HSCT患者中,仅出现6 例CNS-PTLD病例。
HSCT相关PTLD高危因素包括减低剂量的预处理、HLA错配及无血缘供体、脐血移植、二次移植、EBV-DNA病毒载量、移植物抗宿主病、巨细胞病毒感染、脾切除术、体内/体外去T细胞、阿仑单抗、ATG使用、高龄、基础疾病为再生障碍性贫血等[6],上述因素大多会影响宿主免疫系统重建,导致EBV-DNA延迟清除,增加PTLD发生概率。本研究中6 例患者均为单倍型移植,预处理过程中均使用ATG,且大多患者有移植物抗宿主病史,发病时均在使用免疫抑制剂,与既往研究基本相符。
EBV相关CNS-PTLD的确诊依赖病理,但基于移植后患者大多一般情况欠佳,血细胞低下,脏器功能不佳,无法耐受手术,因此大多数患者无法取得脑组织或脑膜病理。这也导致了CNS-PTLD实际发生率可能被低估了。本研究中,所有患者的诊断均依赖临床表现、头颅MR影像学表现、脑脊液EBV-DNA定量,部分患者有脑脊液流式阳性结果。值得注意的是,在进行头颅MR检查的5 例患者中,1 例患者未见明显影像学异常,考虑不除外病变累及脑膜,这一点在既往研究[7]中有提示。
对移植后早期患者进行外周血EBV-DNA的监测是防治PTLD非常重要的一个环节。建议移植后+7d至+100d每周1 次,随后每2 周1 次至+180d,若患者免疫抑制程度深,可延长监测时间。当检测到病毒载量进行性增加时,开始降低免疫抑制,并开始早期静脉注射利妥昔单抗[8]。但目前对于检测样本来源尚无统一定论,不同中心使用全血、血浆、血清、外周血单个核细胞(PBMC)、B细胞等不同标本测定EBV病毒载量[9],通常来说使用PBMC敏感性更高,但缺乏特异性,因此目前考虑使用全血样本监测EBV-DNA更为合适[10]。本研究6 例患者中有3 例患者发病时外周血EBV-DNA为阴性,检测标本为血浆,若检测全血或PBMC可能出现阳性结果。但既往研究也有发现PTLD确诊病例外周血EBV-DNA阴性,因此能否用外周血EBV-DNA的检测结果作为早期发现PTLD的指标存疑。而对于EBV血症患者何时启动利妥昔单抗抢先治疗也存在争议[11]。少数情况下,EBV-DNA并不仅存在于B细胞,如本研究中病例5既往行外周血EBV分选提示B细胞、T细胞、NK细胞均有受累,此时利妥昔单抗作用值得商榷。此外,需考虑利妥昔单抗的副作用,其可导致持续性低免疫球蛋白血症,增加感染并发症风险。
EBV相关CNS-PTLD的最佳治疗仍然存在争议,因为大多数用于PTLD的药物无法穿透血脑屏障。除了减少免疫抑制和使用利妥昔单抗外,放疗一直是主要的治疗方法,但因其神经系统毒性而受限,而以MTX和大剂量阿糖胞苷为基础的全身化疗方案也是选择之一[12]。一项来自澳大利亚、欧洲和美国的84 例肾移植后原发性CNS-PTLD的回顾性分析[5]发现,接受免疫治疗、化疗和放疗的患者的3 年总生存率约为30%。本研究中的6 例患者,4 例患者死亡,死亡率高达66.7%。近年来,过继细胞治疗如供体淋巴细胞输注或EBV特异性细胞毒性淋巴细胞显示了令人鼓舞的结果。此外,有中心利用来那度胺[13]、CD30单抗[14]、硼替佐米、布鲁顿酪氨酸激酶抑制剂(BTKi)[15]等药物单药或联合用药,来探索治疗EBV相关CNS-PTLD的最佳治疗方案。本研究中所有患者均接受了利妥昔单抗鞘注,1 例患者接受第三方供体淋巴细胞鞘注,2 例患者接受BTKi的治疗,尤其是BTKi效果令人期待,治疗过程均未见明显治疗相关副作用,但鉴于本研究样本量太小,其疗效和安全性需更多数据支持。
综上,异基因HSCT后EBV相关CNS-PTLD发生率极低,但预后不佳。在移植过程中需尽量避免或减少CNS-PTLD发生的危险因素,对移植后免疫功能缺陷患者密切监测外周血EBV-DNA定量,对EBV-DNA阳性患者进行风险获益比评估后酌情抢先治疗。对于诊断EBV相关CNS-PTLD的患者,可考虑新药治疗或细胞过继治疗。

