生物反馈联合电刺激对直肠癌保肛术后失禁患者肛门功能的影响
高苗苗,潘晓飞,张艳红
据统计,超过80%的直肠癌保肛根治术后患者会出现不同程度的排便功能障碍,伴有排气排便失禁、排便急迫、排便频繁、排便聚集等症状,又统称为低位前切除综合征,严重影响其日常生活[1]。对于低位前切除综合征,现阶段尚无特异性治疗手段,多根据经验在症状出现后予以治疗及管理,既往多见自身前后对照研究,关于预防低位前切除综合征及其治疗方法的适应证及时机鲜见报道[2]。尽管越来越多的报道表明电刺激在肌肉康复及失禁治疗中意义重大,但目前国内针对直肠癌保肛术后排便失禁患者肛门功能恢复的电刺激治疗相关研究较为少见[3-4]。生物反馈治疗作为一种新兴生物行为治疗手段,主要利用生物反馈机制,借助模拟的视觉或声音信号反馈异常或正常的盆底肌肉活动状态,刺激盆底肌快肌纤维,诱导盆底肌肥大,促使盆底肌肉收缩力及张力增强,改善排便及排尿功能。生物反馈治疗已被证实在骨盆底肌肉康复、盆腔器官脱垂及尿失禁治疗中发挥着重要作用,但目前鲜有报道分析其对直肠癌保肛术后排便失禁的影响,尤其是生物反馈联合电刺激对直肠癌保肛术后失禁患者肛门功能的影响,临床相关报道较为少见[5]。本研究采用前瞻性随机对照研究方法,分析生物反馈联合电刺激对改善直肠癌保肛术后失禁患者肛门功能的效果。
1 对象与方法
1.1 对象前瞻性选取2019年6月~2021年6月皖西卫生职业学院附属医院收治的直肠癌保肛术后排便失禁患者120例。纳入标准:(1)直肠癌保肛根治术后1个月仍无法随意控制排气及排大便,术前肛门功能正常,并未排便失禁表现;(2)年龄超过18岁;(3)术前未行新辅助放化疗;(4)术后无盆腔脓肿、出血、吻合口瘘、肠梗阻等严重并发症;(5)患者无沟通交流障碍,术后自愿配合本次研究;(6)获得知情同意。排除标准:(1)转移性直肠癌或肿瘤晚期;(2)术前存在严重肛裂、痔、脱肛、肛瘘、溃疡性结肠炎、肠易激综合征等疾病;(3)其他恶性肿瘤正进行治疗;(4)存在盆腔脱垂及尿失禁史;(5)严重认知或语言障碍、精神疾病;(6)患者术后无法经口进食、死亡或失去联系。运用随机数表法将120例患者分为对照组60例和观察组60例。本研究经本院伦理委员会批准同意。
1.2 方法
1.2.1 对照组术后1个月,患者接受常规康复联合电刺激治疗。常规康复采取提肛锻炼,提肛收缩运动维持3~5 s后放松,持续30次,休息5 min后再次行重复训练,共计30 min,每天早晚各1次,维持3个月。电刺激治疗方法:采用神经肌肉刺激治疗仪(MLD B4型,南京麦澜德医疗科技有限公司),电流量调至患者可耐受强度,使用治疗电极棒刺激患者直肠附近盆底肌、直肠和肛门等神经系统并产生收缩运动,电极末端所探测的肌肉收缩信号转换后呈现在显示器上,指导患者行盆底肌运动。15~20 min/次,2次/周,持续2周为1疗程,维持6疗程,共计3个月。术后按照肿瘤治疗原则判断是否予辅助放化疗,放疗选择1个标准疗程,化疗选择XELOX方案(卡培他滨1 000 mg/m2,po,bid,d1~14;奥 沙 利 铂130 mg/m2,iv,d1, 每21 d重 复)或FOLFOX4方案(奥沙利铂85 mg/m2,静滴2 h,d1;亚叶酸钙200 mg/m2,静滴2 h,d1~2;氟尿嘧啶先400 mg/m2静推,后600 mg/m2持续静滴22 h,d1~2)。。
1.2.2 观察组术后1个月,患者在常规康复联合电刺激治疗(同对照组)基础上予生物反馈治疗。使用VISH生物反馈治疗仪(SA9800型,南京伟思),治疗前告知患者肛门排便失禁基本病理生理知识、生物反馈治疗原理及目的和过程。患者大便排空后将电极插入其肛门,保证深约3~4 cm,连接生物反馈治疗仪后遵循患者肛门主观感受,将电流调至8~20 mA、频率设为5~10 Hz,根据屏幕所示生理信号予肛门盆底肌肉训练,主要训练程序有生物反馈触发电刺激训练、Kegel法模板训练、充气球囊置入直肠内模拟排便并循序渐进增加充气量训练。生物反馈治疗在电刺激治疗结束后10 min开展,30 min/次,1次/d,每周进行5 d,持续2周为1疗程,维持6疗程,共计3个月。
1.3 观察指标两组均于治疗前及治疗3个月时评价佛罗里达克利夫兰诊所大便失禁评分(Cleveland Clinic Florida Fecal Incontinence Score,CCF-FIS)、肛门直肠压力、盆底表面肌电和复发率。(1)CCF-FIS评分表示肛门失禁严重程度,总分为0分提示肛门功能正常,总分为20分提示排便失禁伴生活方式改变[6]。(2)使用固态肛门直肠高分辨测压设备(InSIGHT PHNS-A型,美国Sandhill公司)检测肛管静息压(anal resting pressure,ARP)、肛管最大收缩压(maximal squeeze pressure,MSP)、直肠初始感觉容量(rectal volume of senory threshold,FP)和直肠最大耐受容量 (maximal tolerable rectal volume,MTV)等肛门直肠压力指标。(3)采用生物反馈治疗仪测定盆底表面肌电指标,包括前及后基线波幅、快速收缩压、持续及耐受收缩压变异系数。(4)比较患者治疗结束后3个月随访时复发情况。
1.4 统计学处理采用SPSS 25.0软件行统计学分析,计数资料按(%)表示,组间行χ2或秩和检验;计量资料采用Shapiro-Wilk法行正态性检验,正态分布计量资料按(±s)表示,组间行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组直肠癌保肛术后排便失禁患者基线资料比较两组直肠癌保肛术后排便失禁患者基线资料比较差异无统计学意义(P>0.05)。
2.2 两组直肠癌保肛术后排便失禁患者CCF-FIS评分比较治疗3个月,两组CCF-FIS评分明显低于治疗前,且观察组CCF-FIS评分明显低于对照组(P<0.05)。见表1。
表1 两组直肠癌保肛术后排便失禁患者CCF-FIS评分比较(分,±s)
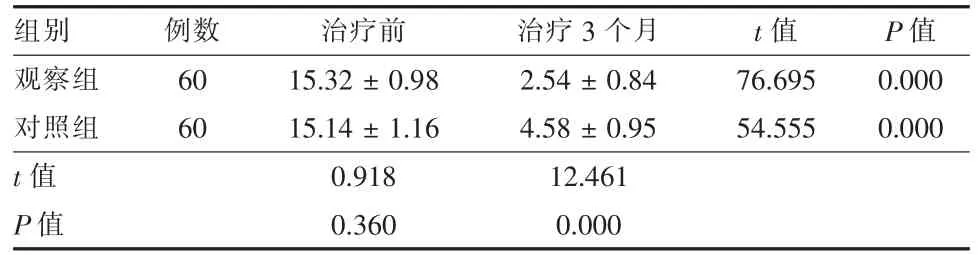
表1 两组直肠癌保肛术后排便失禁患者CCF-FIS评分比较(分,±s)
组别观察组对照组t值P值例数60 60治疗前 治疗3个月 t值 P值15.32±0.98 2.54±0.84 76.695 0.000 15.14±1.16 4.58±0.95 54.555 0.000 0.918 12.461 0.360 0.000
2.3 两组直肠癌保肛术后排便失禁患者肛门直肠压力指标比较治疗3个月,两组ARP、MSP、MTV明显高于治疗前,且观察组上述指标均明显高于对照组(P<0.05)。治疗3个月,两组FP明显低于治疗前,且观察组FP明显低于对照组(P<0.05)。见表2。
表2 两组直肠癌保肛术后排便失禁患者肛门直肠压力指标比较(±s)

表2 两组直肠癌保肛术后排便失禁患者肛门直肠压力指标比较(±s)
注:与本组治疗前比较,a P<0.05
组别 例数 ARP(mmHg) MSP(mmHg)治疗前 治疗3个月 治疗前观察组 60 25.84±4.31 47.68±7.51a 83.75±5.74对照组 60 27.06±5.41 40.30±7.84a 82.48±5.39 t值 1.366 5.265 1.249 P值 0.175 0.000 0.214治疗3个月132.71±11.18a 114.38±9.74a 9.576 0.000 FP(ml) MTV(ml)治疗前 治疗3个月 治疗前 治疗3个月17.59±2.35 8.78±1.44a 84.36±8.44 134.80±14.29a 16.84±2.24 10.69±1.42a 83.59±8.67 125.69±13.30a 1.789 7.316 0.493 3.615 0.076 0.000 0.623 0.000
2.4 两组直肠癌保肛术后排便失禁患者盆底表面肌电指标比较治疗3个月,两组前基线波幅、持续收缩压变异系数、耐受收缩压变异系数、后基线波幅明显低于治疗前,且观察组上述指标均明显低于对照组(P<0.05)。治疗3个月,两组快速收缩压明显高于治疗前,且观察组快速收缩压明显高于对照组(P<0.05)。见表3。
表3 两组直肠癌保肛术后排便失禁患者盆底表面肌电指标比较(±s)

表3 两组直肠癌保肛术后排便失禁患者盆底表面肌电指标比较(±s)
注:与本组治疗前比较,a P<0.05
组别 例数 前基线波幅(μV) 快速收缩压(μV)治疗前 治疗3个月 治疗前观察组 60 7.10±2.45 2.08±0.92a 54.30±12.07对照组 60 6.98±2.48 2.99±1.08a 52.35±12.14 t值 0.267 4.968 0.882 P值 0.790 0.000 0.379治疗3个月108.17±18.96a 95.67±14.80a 4.026 0.000持续收缩压变异系数 耐受收缩压变异系数 后基线波幅(μV)治疗前 治疗3个月 治疗前 治疗3个月 治疗前 治疗3个月0.37±0.11 0.11±0.04a 0.37±0.12 0.12±0.05a 5.74±2.40 2.03±0.91a 0.39±0.13 0.21±0.06a 0.39±0.11 0.19±0.08a 5.80±2.45 2.45±0.98a 0.910 10.742 0.952 5.747 0.136 2.433 0.365 0.000 0.343 0.000 0.892 0.017
2.5 两组直肠癌保肛术后排便失禁患者复发率比较治疗结束后3个月随访时观察组复发率为8.33%(5/60),明显低于对照组的35.00%(21/60),两组复发率比较差异有统计学意义(χ2=12.570,P=0.000)。
3 讨论
近年来尽管有报道发现80%以上直肠癌患者可行保肛根治术,但肛门保留并不意味着患者能拥有正常排便功能,术后可能面临着排便次数增加、排便不净、肛门失禁等排便问题,也被统称为低位前切除综合征[7]。也有报道指出,直肠癌保肛术后排便功能障碍,即低位直肠前切除综合征发生率可高达64%,其中重度患者高达41%;即便术中实施神经保护分离技术,术后仍有8%~29%的患者出现排尿功能障碍[8]。
引起直肠癌保肛术后肛门排便功能障碍的原因众多,具体机制目前仍缺乏统一定论,可能与肛门直肠解剖顺应性及其最大耐受阈值容量改变、肛门内括约肌损伤、直肠乙状结肠及直肠肛管解剖角度消失、肛管边缘控制排便的神经组织损伤等有关[9]。针对直肠癌术后排便和排尿功能障碍患者而言,越来越多的研究表明盆底康复治疗(包括直肠球囊感觉训练、盆底肌肉运动、电刺激、生物反馈等治疗模式)有效率为50%~80%,可提高盆底肌力量,调节直肠感觉及运动协调性[10]。
本研究中,观察组治疗3个月CCF-FIS评分及FP、前基线波幅、持续收缩压变异系数、耐受收缩压变异系数、后基线波幅明显低于对照组,ARP、MSP、MTV及快速收缩压明显高于对照组,与既往报道相似,提示生物反馈联合电刺激能有效缓解直肠癌保肛患者术后排便失禁症状,改善肛肠动力学,促进肛门功能恢复[11]。柴瑞等[12]认为生物反馈治疗可改善肛门括约肌功能,治疗低位或极低位直肠癌患者保肛术后排便功能障碍效果确切。吴晓丹等[13]认为盆底肌锻炼联合生物反馈训练能减轻直肠癌低位保肛患者肛门直肠各项电生理指标下降幅度,促进患者肛门直肠功能恢复,降低低位前切除综合征发生率。推测原因,生物反馈治疗通过声音及图像的反馈刺激训练能促使患者更好地训练调整和控制肛门外括约肌舒缩,强化肛门外括约肌功能,诱导直肠对内容物的敏感性及协调盆底肌与盆底神经作用增加,从而减轻大便失禁症状,改善肛肠动力学,促进肛门功能恢复。电刺激治疗通过电流刺激盆腔脏器或支配它们的神经,可增加盆底肌收缩力,反馈抑制交感神经反射,改善膀胱活动度,重建神经肌肉兴奋性,增强肛提肌及其他盆底肌和周围横纹肌功能,最大程度改善患者肠道控制情况,促使肛肠动力学恢复。而提肛锻炼一方面可规避局部硬管形成,另一方面可诱导括约肌力量恢复,辅以生物反馈联合电刺激治疗,可修复患者受损神经及盆底肌肉,提高肛门外括约肌及盆底肌收缩能力,改善神经系统排便中枢反馈机制,提高患者对于排便的控制能力,促进肛门功能恢复。
本研究中,治疗结束后3个月随访时观察组复发率明显低于对照组,推测原因,提肛锻炼联合生物反馈及电刺激治疗是一种简便、无创、安全、有效的治疗手段,可增强肌肉收缩强度,强化盆底肌群力量,促使规律排便,复发率极低。
综上所述,生物反馈联合电刺激能有效改善直肠癌保肛术后排便失禁患者肛门功能,值得临床验证。但由于本研究纳入样本量偏少、观察时间较短,其远期疗效有待今后深入探究。

