腹腔镜代谢手术在肥胖合并2 型糖尿病治疗中的疗效和安全性分析
李超杰 赵象文 濮先明 梁銮盛 杨慧英
据我国慢性疾病的数据监测结果显示,18 岁以上糖尿病患者人群逐年升高,在慢性疾病中有较高的比例,其中2 型糖尿病在糖尿病中发生率约为90%以上,若病情控制不当,会并发其他疾病,增加对患者生命健康的威胁[1]。肥胖发生与糖尿病密切相关,肥胖伴2型糖尿病发生后,患者会表现为胰岛素抵抗,血糖波动幅度大[2]。随着临床研究深入,临床提出可采用手术治疗糖尿病,将代谢手术作用于特殊人群,可达到短期持续稳定的减重,改善血糖水平的目的[3]。本次研究观察腹腔镜代谢手术应用于肥胖合并2 型糖尿病患者中的效果,报告如下。
1 资料与方法
1.1 一般资料 选择2016 年1 月~2018 年1 月在中山市小榄人民医院减重与代谢病外科住院行代谢手术的60 例肥胖合并2 型糖尿病患者,根据手术方式不同分为腹腔镜组(28 例)与对照组(32 例)。腹腔镜组男10 例,女18 例;年龄25~68 岁,平均年龄(44.29±7.91)岁;糖尿病病史1~9 年,平均糖尿病病史(5.32±1.81)年。对照组男12例,女20例;年龄26~65岁,平均年龄(44.16±6.95)岁;糖尿病病史1~8 年,平均糖尿病病史(5.25±1.72)年。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:确诊为2 型糖尿病患者;符合腹腔镜代谢手术指征;BMI≥27.5 kg/m2,男性腹围>90 cm,女性腹围>85 cm;自愿接受手术治疗。排除标准:确诊为非肥胖型1 型糖尿病患者;胰岛β 细胞功能丧失,血清C 肽水平明显下降;妊娠糖尿病或存在其他类型糖尿病患者;病情不能得到有效控制的精神疾病者;存在智力障碍者;不能控制自身行为能力者;不能配合术后操作,手术依从性差者;存在手术禁忌证者;不愿承担手术潜在并发症风险者;不能配合术后饮食、生活习惯变化者;身体状况差,不能耐受全身麻醉或手术者。
1.2 方法
1.2.1 术前评估 术前两组患者均分别由营养科、呼吸科、麻醉科、心血管科、内分泌代谢科等联合会诊,对患者进行术前综合评估与治疗。患者围术期停用降糖药物,改用胰岛素治疗,待符合条件后开始手术治疗。叮嘱患者与家属手术风险,患者签署知情同意书。
1.2.2 手术方法 腹腔镜组实施腹腔镜袖状胃切除术治疗,对照组实施腹腔镜Roux-en-Y 胃旁路术治疗。①腹腔镜袖状胃切除术操作:麻醉后,取平卧位,取脐部切口建立气腹。取脐部小切口,插入Trocar及腹腔镜,于右腹直肌外缘脐上5 cm 及脐上15 cm 切口,直视下置入Trocar及器械。探查:腹水(-),盆腔(-),肝脏呈脂肪肝样改变,胆囊正常,胆总管不扩张,脾脏未见明显异常,小肠结肠(-)。沿大弯侧自幽门至贲门逐步游离胃结肠韧带及胃脾韧带,直至食管左侧。沿胃小弯侧距边缘2.5 cm处定位标记,置入胃管,紧贴小弯侧。自幽门上方约5 cm 处以60 mm 切割闭合器沿标记线切除胃大弯侧及胃底直至食管左侧,切缘与横结肠系膜缝合固定。胃管进出残胃腔无阻碍,取出标本。手术野彻底止血,冲洗腹腔,查无活动性出血,留置腹腔负压引流管,清点器械纱布无误,逐层关腹。手术结束。②腹腔镜Roux-en-Y胃旁路术治疗:麻醉后,取平卧位,取脐部切口气腹针建立气腹。取脐上5 cm 偏左侧插入Trocar及腹腔镜(术者左手中指指向剑突位置,拇指的位置即为该戳卡孔的位置),于右腹直肌外缘脐上5 cm及脐上15 cm 切口,分别于左锁骨中线肋下缘、左腋前线肋下2 cm 作切口,直视下置入Trocar 及器械。游离小网膜:沿贲门下胃小弯侧打开,自胃后壁逐步向左侧分离至His 角。充分游离后,沿此游离线离断贲门下胃体部,近端胃体积约30 ml。自Treitz韧带向远端游离约100 cm空肠,将之移至上腹部,在空肠对系膜缘及近端胃后壁开口,行胃空肠吻合,连续缝合关闭开口,间断缝合浆肌层。在吻合口近端约5 cm 处离断空肠,自吻合口位置向远端游离约100 cm空肠,与空肠离断处近端行侧侧吻合,开口处连续缝合关闭,并间断缝合浆肌层。连续缝合关闭系膜裂孔。手术野彻底止血,查无活动性出血,于胃肠吻合口左侧置扁平引流管1根,于左侧腹壁穿出固定,清点器械纱布无误,逐层关腹。手术结束。
1.2.3 术后管理与随访 术后营养师根据患者身体恢复情况,告知患者及家属适合的饮食,指导患者科学饮食。并继续严格控制血糖,定期随访,并对患者进行必要的心理干预、运动指导,制定随访计划。术后对患者进行为期3 个月随访。
1.3 观察指标及判定标准 ①比较两组临床疗效,根据《中国肥胖和2 型糖尿病外科手术治疗指南(2014 版)》[4]评价代谢手术疗效:完全缓解:术后不需继续服用降糖药物,可通过调整生活方式,达到调控血糖水平的效果,HbA1c<6.5%,空腹血糖<5.6 mmol/L,且餐后2 h 血糖<7.8 mmol/L;部分缓解:术后通过调控生活方式,可达到稳定血糖水平的效果,HbA1c范围为6.5%~7.0%,空腹血糖水平5.6~6.9 mmol/L,餐后2 h血糖水平范围7.8~11.0 mmol/L;明显改善:术后应用降糖种类或剂量与之前相比有所减少,术后HbA1c 水平<7.5%;无效:血糖、HbA1c 指标与治疗前相比无差异,降糖药物应用种类与剂量无变化。总有效率=完全缓解率+部分缓解率+明显改善率。②比较两组手术指标,包括术中出血量、术后住院时间、术后排气时间。③比较两组手术前后的糖脂代谢情况(空腹血糖、餐后 2 h 血糖、空腹 C 肽、HbA1c、总胆固醇与甘油三酯),分别检测术前、术后3 个月指标水平,随访前1 d 晚22 点禁食水,次日取空腹静脉血检测空腹血糖,采用高效液相色谱法检测HbA1c 水平,采用化学发光法检测空腹C 肽水平、总胆固醇与甘油三酯水平。④比较两组手术前后的BMI 及额外体重减轻百分比,测量研究对象身高(H)、术前与术后3 个月的体重(W)、腰围(WC),计算BMI。BMI=W(kg)/(H×H),额外体重减轻百分比=(术前W-术后W)/(术前W-标准W),标准W=H-105。⑤比较两组并发症发生情况,包括胃排空障碍、粘连性肠梗阻、腹壁切口感染等。
1.4 统计学方法 采用SPSS22.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组临床疗效比较 腹腔镜组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。
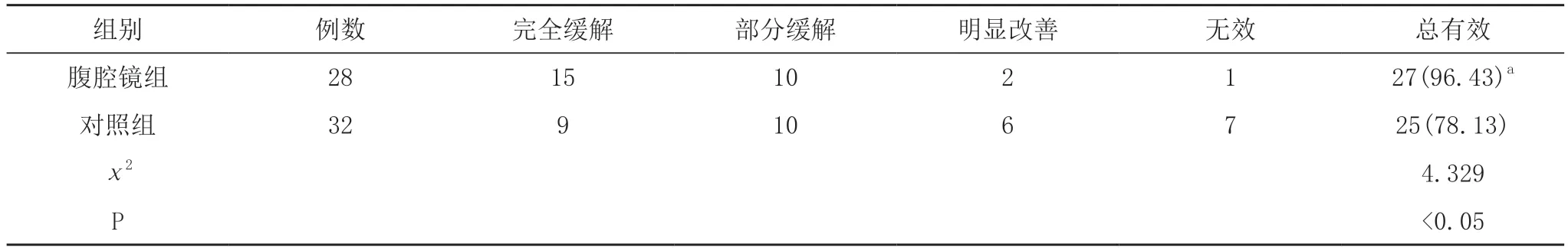
表1 两组临床疗效比较[n,n(%)]
2.2 两组手术指标比较 腹腔镜组术中出血量(12.58±1.44)ml、术后住院时间(8.75±1.12)d、术后排气时间(1.23±0.19)d。对照组术中出血量(14.62±1.78)ml、术后住院时间(10.12±1.25)d、术后排气时间(1.79±0.23)d。腹腔镜组术中出血量少于对照组,术后住院时间与术后排气时间短于对照组,差异均有统计学意义(t=-4.835、-4.442、-10.192,P<0.05)。
2.3 两组手术前后的糖脂代谢情况比较 两组术后3 个月的空腹血糖、餐后2 h 血糖、空腹C 肽、HbA1c、总胆固醇与甘油三酯均较术前下降,差异有统计学意义(P<0.05);两组术前及术后3个月的空腹血糖、餐后 2 h 血糖、空腹 C 肽、HbA1c、总胆固醇与甘油三酯组间比较差异无统计学意义(P>0.05)。见表2。
表2 两组手术前后的糖脂代谢情况比较()

表2 两组手术前后的糖脂代谢情况比较()
注:与本组术前比较,aP<0.05
2.4 两组手术前后的BMI 及额外体重减轻百分比比较 术前,两组BMI比较差异无统计学意义(P>0.05);术后3 个月,两组BMI 均低于术前,且腹腔镜组低于对照组,差异有统计学意义(P<0.05);术后3个月,腹腔镜组额外体重减轻百分比高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组手术前后的BMI 及额外体重减轻百分比比较()

表3 两组手术前后的BMI 及额外体重减轻百分比比较()
注:与本组术前比较,aP<0.05;与对照组同期比较,bP<0.05
2.5 两组并发症发生情况比较 腹腔镜组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组并发症发生情况比较[n,n(%)]
3 讨论
受人们生活方式变化的影响,糖尿病与肥胖的发生率逐年升高,成为影响人们身体健康的主要因素。糖尿病是以高血糖为特征的代谢异常疾病,根据发病机制不同分为1 型糖尿病、2 型糖尿病,其中2 型糖尿病占多数[5,6]。随着糖尿病患病人数增加,因糖尿病死亡的人数也相应增加。而且研究表明,肥胖症是诱发2型糖尿病的危险因素,积极研究有效治疗方案,是保证患者生命健康的关键[7,8]。
临床研究发现,利用胃旁路手术治疗重度肥胖,可使肥胖合并2 型糖尿病患者在术后体重下降的同时,血糖水平也恢复正常[9]。而且越来越多文献资料证实,外科手术用于肥胖合并2 型糖尿病患者治疗中效果显著[10-12]。
当前临床常用的手术方法主要分三类,分别为限制性手术、吸收不良性手术、上述两种作用兼具的手术。不同手术方法应用也存在差异,近些年,随着腹腔镜袖状胃切除术成熟发展,其应用效果也得到临床认可。腹腔镜袖状胃切除术与腹腔镜Roux-en-Y 胃旁路术在肥胖合并2 型糖尿病治疗中,均具有可观的疗效[13-15]。本研究表明,腹腔镜组治疗总有效率高于对照组,术中出血量少于对照组,术后住院时间与术后排气时间短于对照组,差异有统计学意义(P<0.05)。而两组术后3 个月的空腹血糖、餐后2 h 血糖、空腹C 肽、HbA1c、总胆固醇与甘油三酯均较术前下降,差异有统计学意义(P<0.05);但两组术后3 个月的空腹血糖、餐后2 h 血糖、空腹C 肽、HbA1c、总胆固醇与甘油三酯组间比较差异无统计学意义(P>0.05)。这表明两种手术方法均可有效改善患者的糖代谢、脂代谢,用于改善肥胖、稳定血糖水平具有积极意义。本次研究中,比较两种手术方法的短期减重效果,结果表明:术后3个月,两组BMI均低于术前,且腹腔镜组低于对照组,差异有统计学意义(P<0.05);术后3 个月,腹腔镜组额外体重减轻百分比高于对照组,差异有统计学意义(P<0.05)。表明腹腔镜袖状胃切除术的减重效果更为显著。而且腹腔镜袖状胃切除术可保留患者迷走神经与幽门,不会明显改变患者消化路径结构,不会对胃肠道正常生理状态产生干扰,术后并发症少。
综上所述,腹腔镜袖状胃切除术在肥胖合并2 型糖尿病患者治疗中,具有更为显著的应用价值,而且相对安全可靠。

