腹腔镜胆囊切除术联合腹腔镜胆总管探查一期缝合术与内镜乳头括约肌切开取石术治疗胆囊结石合并胆总管结石
鲁瑞宏,武博文,吴友志
(石河子大学医学院,新疆 石河子 832002)
胆囊结石作为肝胆外科的常见疾病,常有10%~18%的患者合并有胆总管结石[1]。随着微创外科技术的不断发展,腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)已经成为了腹腔镜外科的代表术式。然而,关于胆囊结石合并胆总管结石患者的最佳治疗方案,仍然存在争议。作为经典术式,LC 联合胆总管切开取石、T 管引流术(laparoscopic choledocholithotomy plus T-tube drainage,LCTD)虽然很大程度的减少了术后胆漏的发生,但留置T 给患者带来的并发症及感染仍十分显著。随着腹腔镜技术的普及和操作水平的提升,避免术后留置T 管的LC+腹腔镜胆总管探查一期缝合术(laparoscopic common bile duct exploration and primary suture,LBEPS)被证明同样是安全有效的,因此逐渐被很多医疗中心所接受。也有一些医院倾向于将内镜技术与外科手术相结合,这也使得内镜乳头括约肌切开取石术(endoscopic sphincterotomy,EST)联合LC 成为了另一种主流的治疗方式[2]。在本单中心回顾性临床研究中,笔者将重点比较LC+LBEPS 与LC+EST的临床疗效及远期复发情况。
1 资料与方法
1.1 临床病例
本研究通过医学伦理委员会审批,且无潜在利益冲突。选择石河子大学医学院附属医院在2016 年6 月至2017 年8 月诊断为胆囊结石合并胆总管结石的患者,最初根据肝功能检查、B 超、CT 或磁共振胰胆管水成像(magnetic resonance cholangiopancreatography,MRCP)确诊。在确诊前接受了胆囊切除术或者内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)术,或患有胰腺炎、胆管炎导致一般情况较差需尽快行胆道引流处理的患者,复杂结石患者,或因其他疾病无法接受手术治疗的患者,均被排除在本研究之外[3]。所有患者入院后立即进行超声检查和MRCP 检查,以确认是否存在明确的胆总管结石或胆总管扩张(>0.8 cm)。对于入院后黄疸症状减轻或怀疑一过性排石的患者给予MRCP 检查确认,确定胆总管内结石排出后则仅通过LC 治疗。通过回顾将治疗方式为LC+EST 的患者归为一组(n=114),将接受LC+LBEPS 的患者分为一组(n=75)。
1.2 手术方法
LC+LBEPS 组患者采用气管内插管静吸复合麻醉,四孔法操作。按照手术规范解剖胆囊三角,游离胆囊管、胆囊动脉;夹闭、切断胆囊动脉;小心夹闭胆囊管防止结石落入胆总管,利用胆囊管向左牵拉,显露部分胆总管。切断胆囊管,顺逆结合剥离胆囊。切开胆总管前壁约10 mm,吸除胆汁,从剑突下套管置入胆道镜取石,若结石嵌顿则放置T 管备日后取石。上下探查肝内胆管、肝总管、胆总管,确认无残留后,用4-0 普迪思(PDSⅡ)间断全层缝合胆总管,纱布轻压确认无胆漏。将胆囊放入取物袋取出,文氏孔放置引流管一根,结束手术。
LC+EST 组的患者接受LC 手术前,使用本院标准内镜系统(Olympus,CV-290),将镜头径口进入十二指肠,于内侧寻找十二指肠大乳头,插入拉式切开刀并行EST,后取石网篮取出结石,结石较大者激光碎石后取石,冲洗胆道,再次确认无结石残留后留置鼻胆引流管结束手术。
1.3 观察指标及随访
观察记录两组患者人口学资料、一般情况、生化指标、手术时间、术中失血量、手术成功率、术后并发症。长期结局是伴有或不伴有症状的胆道结石复发。EST 手术时间为ERCP 操作开始到内镜退出患者口腔,LC+EST 组患者手术时间取LC手术时间与EST 手术时间相加。手术失败被定义为腹腔镜手术中转开腹或者结石残留,EST 操作未将结石取净需二次取石或结石残留或需手术处理。干预后,在住院期间每天对所有患者进行评估。患者出院后首次手术后一个月安排门诊就诊,此后每三到六个月进行门诊,或出现任何相关不适时复查,进行肝功能和腹部超声的检查,必要时加做CT 或MRCP。通过电话或患者的个人访谈收集随访数据,直至2019 年12 月或患者死亡。依据复查结果评估是否需要再次干预。
1.4 统计学方法
采用SPSS 19.0 软件进行数据分析。所有符合正态分布的计量资料以均数±标准差()表示,偏态分布的计量资料以中位数和四分位数间距M(P25,P75)表示,用t检验;计数资料以百分率(%)表示,采用χ2检验;通过Logistic 回归分析评估与复发相关的危险因素;通过Kaplan-Meier法分析对生存数据进行统计分析。P<0.05 为差异有统计学意义。
2 结果
2.1 人口学与临床结果
研究收集了2016 年6 月至2017 年8 月的时间内,依据主诉,影像学检查及实验室检查诊断为胆囊结石合并胆总管结石,单纯胆总管结石或胆总管结石合并胆源性胰腺炎的患者共计257 人。其中有25 人因既往ERCP/EST 手术史被排除在外,12 例因严重的胆管炎或胰腺炎立即行经内镜鼻胆管引流术(endoscopic nasobiliary drainage,ENBD),19 名患者因急性胆囊炎行经皮经肝胆囊穿刺引流术(percutaneous transhepatic gallbladder drainage,PTGBD),另有12 名患者单个结石小于0.6 cm 且无明显症状,行保守排石治疗。其余共计189 名患者被纳入研究,其中LC+LBEPS 组共计75 人,LC+EST 组共计114 人。两组患者在人口学与临床结果上无统计学差异。见表1。
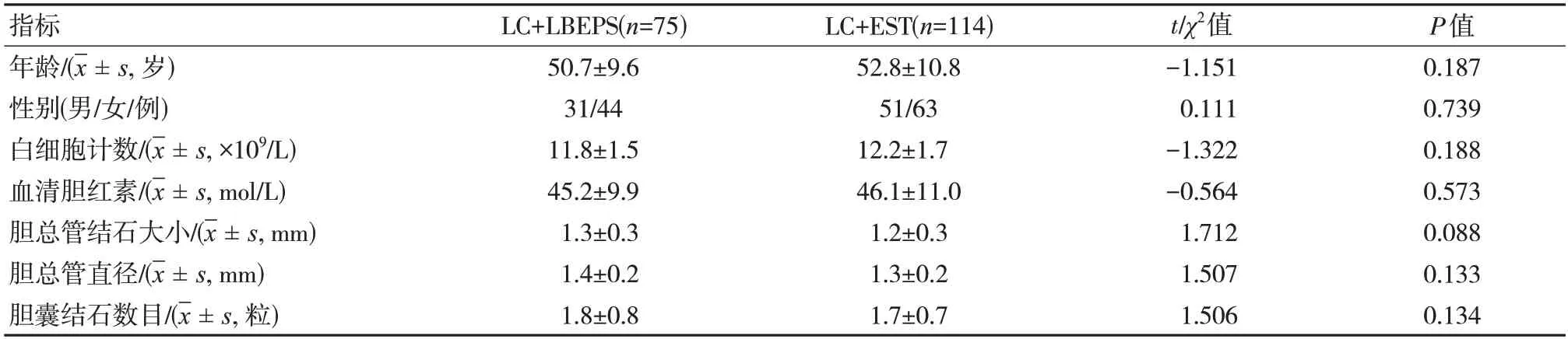
表1 两组患者部分人口学与临床指标比较
2.2 结石取净率
在LC+LBEPS 组当中共有70 例成功取净结石,1 例因术中出血中转开腹;2 例因结石较大采取了较长的胆总管切口,出于安全考虑放置了T管引流;2 例术后影像学发现残余结石并行ERCP+EST 取石。LC+EST 组中11 例手术失败,因取石困难转为开腹手术,3 例因结石残留再次接受ERCP+EST 手术,5 例转为LC+LBEPS 手术,其中结石残留3 例,Oddi 括约肌狭窄7 例,结石过大9 例。LC+LBEPS 组总结石取静率为93.4%,LC+EST 组为83.4%,比较差异有统计学意义(χ2=4.404,P=0.047)。
2.3 手术安全性与有效性
在手术方法上,LC+LBEPS 组与LC+EST 组相比有着更短的手术时间,LC+EST 组有更少的术中出血量。LC+LBEPS 组胆漏的发生率更高而LC+EST 组更多患者出现术后胰腺炎但均为轻型,在总体并发症的发生率上LC+LBEPS 组比LC+EST组更低,差异有统计学意义(P<0.05)。LC+LBEPS 组有着更低的费用和更短的住院时间。见表2。

表2 两组患者手术与住院情况比较
2.4 结石复发
所有患者的平均随访时间为23.6(9,28)月。本研究采用二元Logistic 回归模型评估性别,年龄,结石大小和手术方式对患者术后结石复发情况的影响。总体来看LC+LBEPS 组复发率为4%,LC+EST 组复发率为14%,且有3 人为两次复发。通过对数秩检验的Kaplan-Meier 分析发现LC+LBEPS 组患者术后结石复发更少(P=0.034)(图1),且在调整了性别,年龄,结石大小后发现手术方式为结石复发的独立危险因素(=0.25,95%CI:0.1~0.9,P=0.034)。见表3。
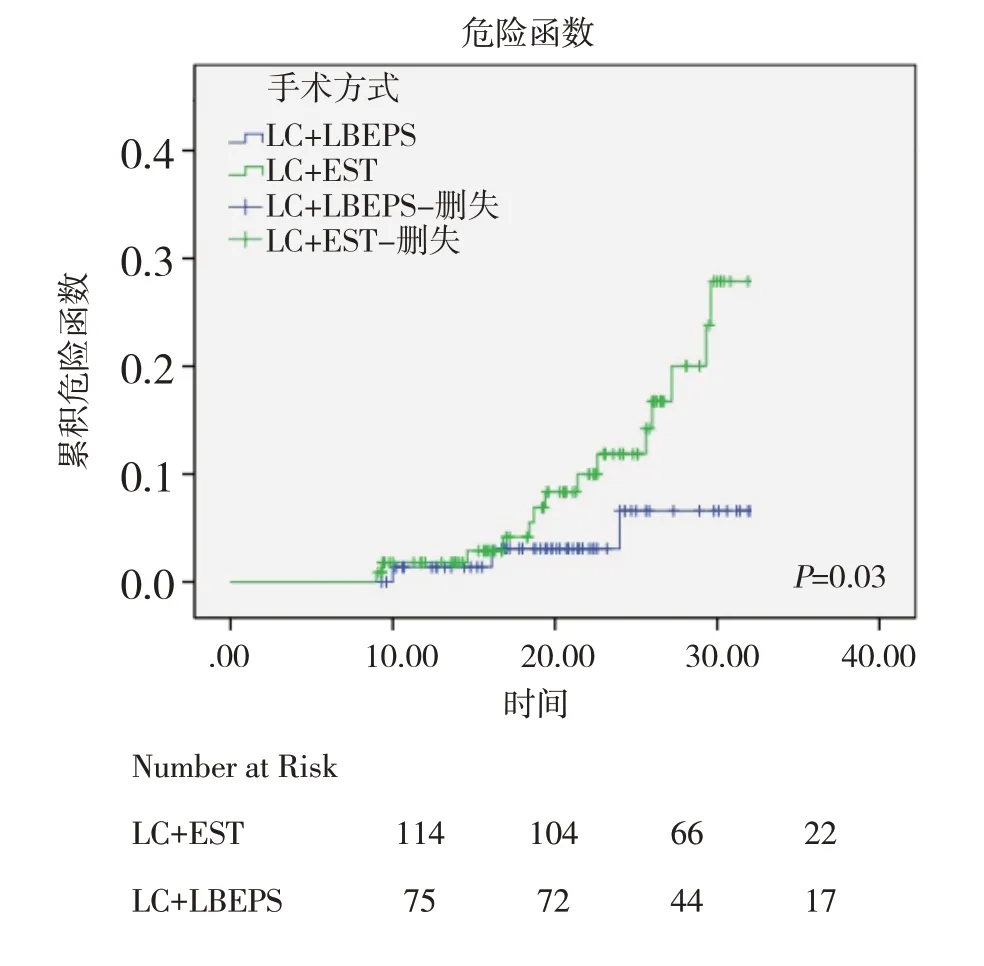
图1 LC+EST 组与LC+LBEPS 组胆道结石复发的对数秩检验的Kaplan-Meier 分析

表3 结石复发的影响因素
3 讨论
随着腔镜技术的不断发展,LC 已经成为治疗胆囊结石和胆囊良性病变的首选术式。而治疗胆囊结石合并胆总管结石或单纯胆总管结石的外科学方法一直在不断探索。近几十年来随着影像学技术的不断发展,以及消化内镜技术的进步,LC+EST 通过Oddi 括约肌切开造影探查并取石的临床疗效逐渐被认可[4]。其具有的微创优势,受到老年及高危患者的青睐。而LC+LBEPS 的安全性和有效性已经得到了证实,且避免了Oddi 括约肌损伤和胰腺炎等严重并发症的发生[5]。本研究在短期和长期随访两方面评估了两种治疗方法在胆囊结石合并胆总管结石患者中的应用。
在本研究中,纳入的两组病人在基线数据上无统计学差异。与LC+EST 组相比LC+LBEPS 组结石取净率似乎更高(P=0.043),其主要的可能因为ERCP/EST 使用X 线定位且受内镜灵活性限制,对于较大结石和部分Oddi 括约肌狭窄,胆总管倾角过大的患者疗效较差,而LBEPS 在胆道镜观察下取石,更为直观。在手术的安全性上,由于LC+LBEPS 仅需一次手术即可完成,而LC+EST 需行两阶段手术,因此LC+LBEPS 组总手术时间较短,住院时间也较短。实际上,EST 取净胆管结石后,仅有胆囊结石需要处理,相较于LC+LBEPS,所需要的麻醉时间更短,对心肺功能不佳者更为有利。
在术后短期并发症方面,LC+EST 组的术后总体并发症略高于LC+LBEPS 组(P=0.045)。LC+EST 组术后短期并发症主要为ERCP/EST 操作后的胰腺炎、出血、胆漏及其他,其发生率分别为12.3%、1.8%、9.6%,这些研究结果与以往的研究基本相同[6]。胰腺炎作为ERCP/EST 操作后最主要的病发症常表现为不同程度的血清淀粉酶升高,这可能是由于Oddi 括约肌功能出现障碍引起。由于术后Oddi 括约肌水肿或痉挛导致主胰腺管压力升高,从而增加PEP 的风险。此外,EST 操作本身和胰管留置导丝法的使用也是发生术后胰腺炎的两个独立危险因素[6]。但总体来讲,影响ERCP/EST 效率和安全性的主要因素似乎是内镜医生的技能和经验,无论患者年龄或一般健康状况如何[4,7]。较高的术后并发症发生率也在一定程度上增加了LC+EST 组术后抗感染和抗胰腺炎方面的费用。在总花费上,腹腔镜联合消化内镜技术的医疗费用也比腹腔镜联合术中应用胆道镜要高。
在长期随访方面,笔者对所有纳入回顾性研究的患者进行了中位时间为23.6 个月的随访,LC+LBEPS 组有3 名患者出现结石复发,LC+EST组患者有16 人出现结石复发。笔者的研究通过胆道结石复发的对数秩检验的Kaplan-Meier 分析发现,57.9%的结石复发患者发生在术后2 年内。既往的经典研究表明EST 术后Oddi 括约肌的基础压力和幅度明显降低,但在手术后2 年内可以恢复到一定程度,这应该能够解释为何患者的结石复发多发生于2 年内[6,8]。但是,除炎症性狭窄外,尚无研究充分解释LC+LBEPS 术后结石复发的潜在发病机理。此外,也有研究报道了ERCP/EST方法导致的术后胆管炎可能增加病人罹患胆管癌的风险[8-9]。相反,LC+LBEPS 无需进行顺行括约肌切开术,腹腔镜胆总管切开术可实现CBD 结石清除,极大的保留了Oddi 括约肌正常的解剖结构和功能[10]。
综上所述,与LC+EST 组相比,LC+LBEPS 组有着更高的结石取出率,更低的手术时间、总体花费、术后并发症发生率以及复发率,一期缝合胆总管安全可靠,笔者的研究推荐胆囊结石合并胆总管结石的患者接受LC+LBEPS 治疗。随着腹腔镜技术的提高,一期缝合胆总管的方法安全有效。而LC+EST 组术中出血较少,更适合胆总管末端结石或结石较小但无法通过保守治疗排出的患者以及年龄较大无法耐受手术的患者。因此,两种手术方式优势互补,相辅相成。

