腹腔镜下鞘状突高位结扎穿刺抽液术治疗鞘膜积液患儿的疗效观察
梁程博
(驻马店市中心医院 小儿普通外科,河南 驻马店 463000)
鞘膜积液为儿科常见病,其发病机制主要是鞘状突无闭合引起,多发于1 岁左右幼儿,尤其是新生儿约80%~94% 鞘状突无闭合,随年龄增长,少数鞘膜积液患儿积液逐渐消退,但部分患儿积液增多、张力增大,干扰睾丸中血液循环,需行手术治疗[1-2]。开放性手术是在腹股沟取切口,于解剖腹股沟管之后于高位结扎鞘状突,可改善临床症状,但切口较大,术后恢复慢[3]。腹腔镜手术属于微创术式之一,其创口较小,术后恢复较快,适用于小儿治疗[4]。本研究回顾性收集驻马店市中心医院接收的鞘膜积液患儿106 例相关病历资料,旨在分析腹腔镜下鞘状突高位结扎穿刺抽液术治疗的效果。现报告如下。
1 资料和方法
1.1 一般资料
收集驻马店市中心医院2019 年4 月至2020年12 月期间接收的鞘膜积液患儿106 例作为研究对象,以腹腔镜下鞘状突高位结扎穿刺抽液术治疗的53 例患儿作为腹腔镜组,以1∶1 比例匹配开放手术治疗的53 例患儿作为开放组。腹腔镜组:年龄2~5 岁,平均(3.32±0.56)岁;病程9~32个月,平均(20.48±5.73)个月;积液位置:30例单侧、23 例双侧。开放组:年龄2~5 岁,平均(3.41±0.53)岁;病 程 10~33 个 月,平 均(21.10±5.49)个月;积液位置:26 例单侧、27例双侧。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准及排除标准
纳入标准:通过超声检查与体格检查等综合性诊断为鞘膜积液者;处在2~5 岁小儿;均为男性;彩超显示腹股沟区存在无回声包块者;腹股沟/阴囊区域存在触及无痛性包块者;透光试验呈阳性者;完整临床病历资料者;符合手术指征且同意行手术治疗者。
排除标准:伴有肾、肝、心等脏器疾病严重者;合并血液系统功能障碍者;麻醉禁忌证者。
1.3 方法
开放组行开放手术治疗,即取腹横纹切口,长度1.5~2 cm 左右,依次切开皮肤与皮下,分离寻找外环,与外环处寻找精索,于精索前内侧行分离露出鞘状突,朝上游离鞘状突到内环,后高位结扎鞘状突;切开鞘膜囊释放囊液或者穿刺抽囊液;间断式缝合皮下组织,取可吸收线实施皮内缝合。
腹腔镜组行腹腔镜下鞘状突高位结扎穿刺抽液术治疗。实施气管插管全麻,采用头低脚高体位,于脐正中取一约5 mm 纵行切口,打开脐环,于直视下内置Trocar,建气腹,保持气腹压于6~12 mmHg(1 mmHg=0.133 kPa),内置腹腔镜头,了解无闭合鞘状突内环口状况,并探查对侧状况,若存在一同处理;于脐左侧皮纹位置取3 mm 纵行切口,内置Trocar,后置入腔镜钳予以辅助,于内环口体表对应皮纹位置取1 mm 左右切口,雪橇疝针(或硬外穿刺管)插入,自外侧进针,于腔镜钳辅助下腹膜予以平展,绕内口,于精索前侧出针,内蕊拔出,取3Fr 钢丝携带4 号线进腹,腔镜钳取出线头,钢丝与疝针退出,线头留于腹内;后经皮肤切口内置疝针,自内侧进针,于原出针位同一位置出针,内蕊退出,原钢丝对折,自套管入腹并套出线头,后退针,拉伸精索,后于体外打结,行鞘状突高位结扎,线头包埋至皮下;注意保护输精管与腹壁下动脉,确认无腹膜前血肿,并明确完成腹腔中相关操作,后退镜,于脐环皮内行缝合,生物胶水行伤口粘合;两手指对鞘膜囊肿予以固定,于灯光照射下以阴囊上方表皮处无血管区域作穿刺点,取7 号小针头行穿刺,并抽尽鞘膜腔内积液,术后予以抗感染等干预措施。
1.4 观察指标
①观察两组基础数据,即手术时间、术中出血量、胃肠功能复常时间、术后住院时间。②观察两组术前、术后3 d、7 d 疼痛度,依据儿童疼痛行为(FLACC)量表法[5]评估,其通过表情、肢体动作、行为、哭闹、可安慰性等5 个方面评估,总分值为0~10 分,分值越高则疼痛越剧烈。③观察两组并发症状况,即切口感染、腹膜后血肿、阴囊血肿、阴囊肿胀、戳孔血肿、肠粘连等。④观察两组术前、术后1 d 应激反应,即去甲肾上腺素(NE)、肾上腺素(E)、皮质醇(Cor)。取晨起空腹静脉血,离心取血清,酶联免疫法检测。
1.5 统计学方法
采用SPSS22.0 统计学软件处理数据,计量资料以均数±标准差()表示,行t检验;计数资料以百分率(%)表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组基础数据比较
腹腔镜组手术时间、胃肠功能复常时间、术后住院时间短于开放组,术中出血量少于开放组,差异有统计学意义(P<0.05)。见表1。
表1 两组基础数据比较(n=53,)

表1 两组基础数据比较(n=53,)
2.2 两组FLACC 评分比较
两组术前FLACC 评分比较,差异无统计学意义(P>0.05);术后1 d、3 d 腹腔镜组FLACC 评分少于开放组,差异有统计学意义(P<0.05)。见表2。
表2 两组FLACC 评分比较(n=53,,分)
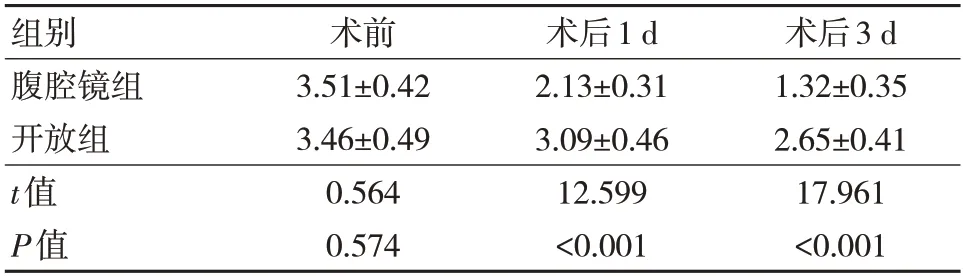
表2 两组FLACC 评分比较(n=53,,分)
2.3 两组应激反应比较
术前两组NE、E、Cor 比较,差异无统计学意义(P>0.05);术后1 d 腹腔镜组NE、E、Cor 低于开放组,差异有统计学意义(P<0.05)。见表3。
表3 两组应激反应比较(n=53,)

表3 两组应激反应比较(n=53,)
2.4 两组并发症状况比较
与开放组比较,腹腔镜组并发症发生率减少,差异有统计学意义(χ2=4.371,P=0.037)。见表4。

表4 两组并发症状况比较 [n=53,n(%)]
3 讨论
鞘膜积液在儿科临床中发病率相对较高,且临床治疗相关研究较常见,尤其是手术治疗本病研究较为多见,但不同手术方式临床疗效不同,对于患儿产生创伤性应激反应具有差异性[6]。故对鞘膜积液患儿实施手术治疗价值评估具有积极意义。传统开放性手术是以鞘状突高位结扎术为主,其创伤较大,由于未闭合鞘突管处在精索内前方,加上管腔很细为2~6 mm 左右,增加鞘突管寻找难度,延长手术时间,此外,在解剖分离时极易损伤输精管与精索血管,引发局部血肿以及瘢痕粘连等,使术后并发症发生率升高,同时引起鞘突管结扎不确切或者结扎位置高度不够等问题,导致术后复发风险升高,影响预后[7]。因此需寻找更为有效治疗术式。
随微创外科技术发展与逐渐完善,腹腔镜手术在小儿鞘膜积液中逐渐广泛应用。本研究回顾性收集驻马店市中心医院实施腹腔镜下鞘状突高位结扎穿刺抽液术、开放手术治疗的鞘膜积液患儿病历资料予以比较,结果显示:腹腔镜组手术时间、胃肠功能复常时间、术后住院时间短于开放组,术中出血量少于开放组,术后1 d、3 d FLACC 评分低于开放组,并发症发生率(1.89%)少于开放组(15.09%)(P<0.05),提示与开放手术比较,腹腔镜下鞘状突高位结扎穿刺抽液术可缩短手术时间、胃肠功能复常时间、术后住院时间,减少术中出血量,缓解疼痛度,并减少并发症发生风险,临床价值得到肯定。分析其原因为腹腔镜下鞘状突高位结扎穿刺抽液术属于微创术式,其可利用腹腔镜放大效果提供更为清晰手术视野,放大组织结构,便于仔细观察输精管、精索以及邻近组织解剖结构,提高手术操作精准度,降低医源性手术损伤,提高手术安全性;腹腔镜手术中气腹利于无闭合内环口扩张,便于精确闭合内环口,以免遗漏,降低术后复发风险;腹腔镜提供清晰术野,可一定程度降低操作难度,且能实现于内环水平下关闭足够腹膜,保障结扎位置高度足够与结扎牢固。此外,在完成内环口相关操作后,行小切口穿刺引流,可最大限度清除积液,即使残留少许积液,可被鞘膜正常吸收,加快术后康复速度。
本研究创新之处在于从应激反应方面分析手术效果。手术为创伤性操作,过度创伤应激可异常释放Cor、NE、E 等激素,增加手术风险,延缓术后康复。本研究结果显示,术后1 d 腹腔镜组Cor、NE、E 低于开放组(P<0.05),提示腹腔镜下鞘状突高位结扎穿刺抽液术能减轻应激反应,利于术后康复。其原因为腹腔镜手术与开放手术相比,创伤小,故应激反应轻。
综上所述,鞘膜积液患儿采用腹腔镜下鞘状突高位结扎穿刺抽液术治疗时,可明显减少手术时间、术后住院时间、术中出血量,利于胃肠功能恢复,并能减少疼痛度,缓解创伤应激反应,且确保手术安全性。

