程序量化护理在DAA入路全髋关节置换术患者中的应用
周 磊,赵艳萍,王海红
(靖江市人民医院 江苏靖江214500)
DAA技术是由Heuter医生首次提出,在Smith-Petersen等多位医学专家精心改良后,应用于髋关节置换术中。因其具有创伤小、出血少、康复快等优点而得到临床青睐[1]。相比其他术式,DAA入路全髋关节置换术后护理难度、并发症发生风险均较低,但若患者术后未能得到积极的护理干预和康复指导,依然可引发下肢深静脉血栓形成、术区感染、髋关节功能恢复不佳等不良情况,阻碍康复进展,不利于预后[2]。为促进DAA入路全髋关节置换术患者快速康复,降低下肢深静脉血栓形成风险,本研究对行DAA入路全髋关节置换术患者实施程序量化护理,探讨其应用效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年3月1日~2020年12月31日收治的92例行DAA入路全髋关节置换术患者作为研究对象。纳入标准:①存在疼痛、关节活动明显受限[3];②经影像学检查,符合全髋关节置换术指征,无手术禁忌证;③首次接受手术,采取DAA入路术式;④年龄≥50岁;⑤患者知情同意本研究并自愿参与。排除标准:①合并恶性肿瘤;②心、肝、肺等脏器严重功能障碍;③意识、认知、听力等功能障碍;④凝血功能异常;⑤存在严重焦虑、抑郁情绪;⑥股骨头缺血性坏死;⑦既往接受过类似康复护理。随机分为对照组和观察组各46例。对照组男20例、女26例,年龄50~75(62.54±2.68)岁;疾病类型:股骨颈骨折31例,股骨头坏死12例,髋臼发育不良3例。观察组男22例、女24例,年龄51~70(62.75±2.73)岁;疾病类型:股骨颈骨折34例,股骨头坏死10例,髋臼发育不良2例。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理要求。
1.2 方法
1.2.1 对照组 实施常规护理。包括术后病情监测、用药指导、切口周围皮肤卫生清洁、健康教育、心理疏导、营养支持、早期康复训练等。
1.2.2 观察组 在对照组基础上实施程序量化护理。①程序量化小组:组建程序量化护理小组,科室护士长任组长,负责任务指派、护理质量监督、临床信息整合与分析等;2名科室护士任信息收集员,负责文献资料、医院病历档案资料、患者病情恢复状况等资料收集;心理咨询师和康复治疗师各1名,任干预专员,负责为患者提供心理及康复训练相关知识指导,并根据患者病情变化,制订心理干预方案和康复训练计划。②护理方案制订:信息收集员借助中国知网、万方数据库、PubMed等数据库,以“DAA入路全髋关节置换术”“程序量化护理”“健康教育”“心理”“康复训练”“DAA approach total hip replacement”“Program quantitative nursing”“Mission”“Psychological”“Rehabilitation”等为检索词,搜索近10年国内外优质文献,获取DAA入路全髋关节置换术后护理干预措施。另搜集近5年我院相关病例资料,总结效果优异的术后护理措施。资料搜集完成后,召开小组会议并整合资料,结合患者当前身体状况,确定程序量化护理具体内容。③护理方案实施:于术后当天开始,从健康教育、情绪及康复3个方面对患者实施程序量化护理,具体护理流程见表1。
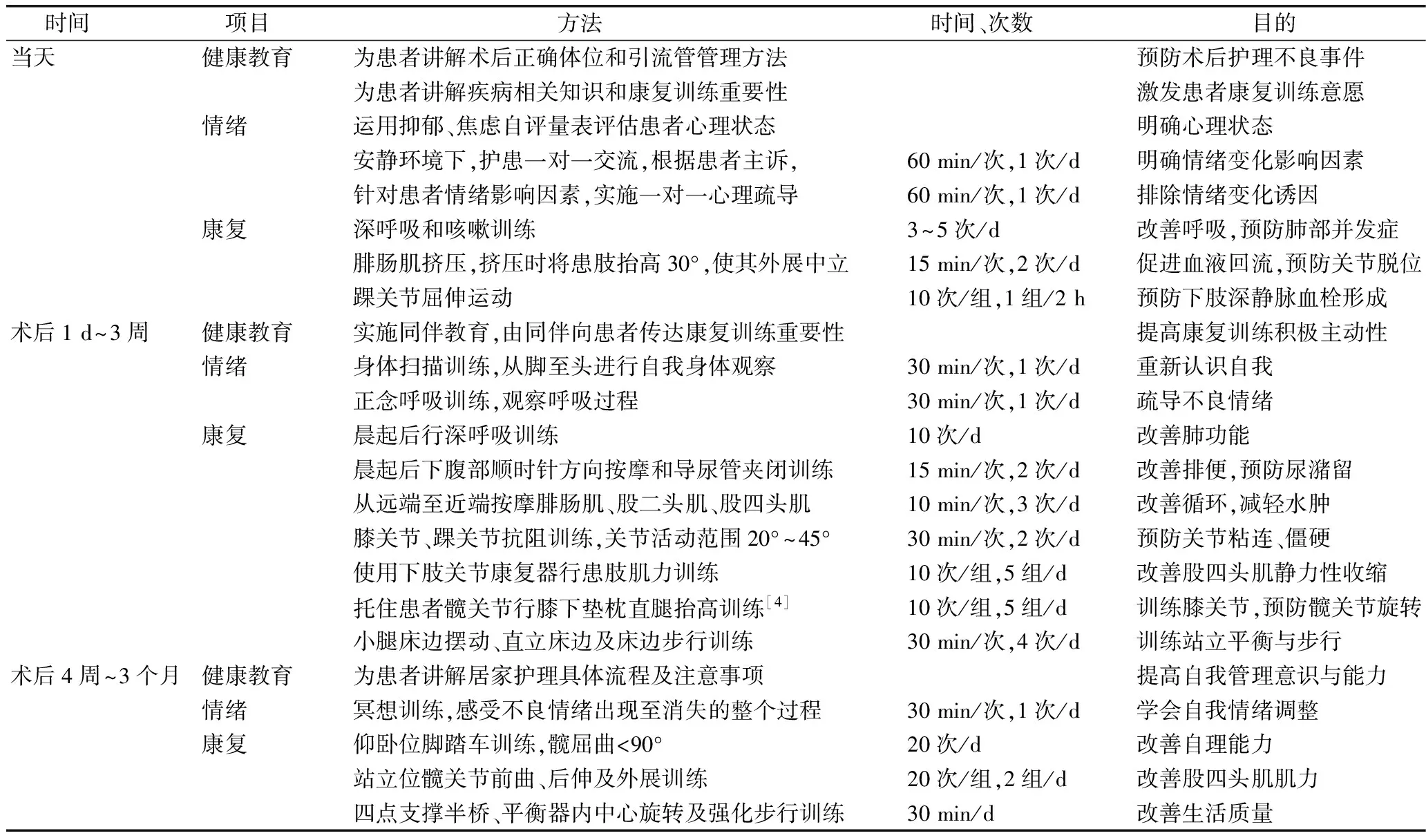
表1 程序量化护理流程
1.3 评价指标 ①比较两组下肢深静脉血栓形成情况。②比较两组术后各时段下肢周径:下肢周径测量部位包括踝上5 cm处、膑上10 cm处及膑下10 cm处。③比较两组术后各时段髋关节功能:采用Harris髋关节功能评分评价患者髋关节功能,该量表包括疼痛(44分)、功能(47分)、关节活动度(5分)及畸形(4分)4个方面,总分100分,评分越高表明患者髋关节功能越好,量表Cronbach′s α为0.840。④比较两组术后各时段自理能力:采用Barthel指数评分评价患者自理能力,该量包括10个问题,各有2~4个选项,分别赋予相应分值,总分100分,评分越低表明患者自理能力越差,依赖程度越高,量表Cronbach′s α为0.890。

2 结果
2.1 两组下肢深静脉血栓形成情况比较 对照组下肢深静脉血栓形成共6例(13.04%),观察组下肢深静脉血栓形成共0例(0.00%),两组比较差异有统计学意义(χ2=4.457,P=0.035)。
2.2 两组术后各时段下肢周径比较 见表2。
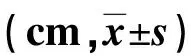
表2 两组术后各时段下肢周径比较
2.3 两组术后各时段Harris髋关节功能评分比较 见表3。

表3 两组术后各时段Harris髋关节功能评分比较(分,
2.4 两组术后各时段Barthel指数评分比较 见表4。

表4 两组术后各时段Barthel指数评分比较(分,
3 讨论
程序量化护理是集程序护理和量化管理于一体的新型护理模式,该护理模式在明确各项护理工作目标、确定护理内容具体实施方法的基础上,按照时间顺序和患者病情恢复情况对患者实施护理。相比传统护理模式,其目的性、针对性更强,且护理措施经量化后简单明了,便于记忆,护士开展护理工作时不会因流程繁杂而发生差错,可有效避免护理不良事件,促进患者病情恢复,改善预后[5-6]。目前,程序护理和量化管理在各类疾病的临床护理中均得到广泛应用,赵凤阳等[7]在预防老年肝胆外科患者术后谵妄中运用程序化综合护理,结果显示,患者术后谵妄发生率和谵妄程度均明显降低;巴明娜等[8]在血液病化疗患者护理中运用量化式目标锻炼,干预后患者生活质量得到明显改善,免疫功能有所提升。
相比其他手术入路,DAA入路基于自然解剖间隙,可避免髋关节功能性肌肉组织造成损伤,患者仅需取平卧位即可进行手术。同时,有助于术者确定臼杯角度和双下肢长度差异,降低了术后脱位发生风险,减轻了患者术后活动限制,促进术后康复[9]。但临床研究显示,DAA入路全髋关节置换术可能会对患者股外侧皮神经造成损伤,引发麻木、疼痛、感觉迟钝等症状,影响术后康复[10]。此外,如果术后护理干预措施实施不到位,患者依然有较高的下肢深静脉血栓形成风险。本研究采用程序量化护理,以术后时间为界限,从健康知识教育、心理情绪疏导及功能康复训练3个方面对患者实施干预。健康知识教育能提高患者疾病知识掌握度,引入同伴教育,可消除患者对学习健康知识的排斥心理,明确术后康复阶段积极配合护理的重要性和必要性,从而提高康复训练效果。本研究在心理情绪疏导中合理运用正念减压训练法,在不同阶段指导患者进行减压训练,疏导患者消极情绪,帮助患者掌握控制自身情绪变化的方法,以便康复训练顺利进行[11]。而康复训练是由易入难,从床上运动到下床运动,注重患者髋关节功能恢复的同时,通过深呼吸、肌肉按摩、踝关节训练等对患者肺部并发症和下肢深静脉血栓形成加以预防,训练内容全面且具体,可加快患者康复速度,改善患者预后。本研究结果显示,观察组下肢深静脉血栓形成率低于对照组(P<0.05);观察组术后1、3 d,下肢踝上5 cm、膑上10 cm及膑下10 cm周径均短于对照组(P<0.05,P<0.01);观察组术后3个月Harris髋关节功能、Barthel指数评分均高于对照组(P<0.01)。表明程序量化护理在改善患者髋关节功能和自理能力中可发挥一定积极作用。
综上所述,对DAA入路全髋关节置换术患者实施程序量化护理,可帮助患者有效规避下肢深静脉血栓形成等术后并发症,加快髋关节功能恢复,改善自理能力。

