高通量血液透析对慢性肾功能衰竭尿毒症患者的影响
赖丽萍
江西省大余县人民医院内二科 341500
尿毒症是慢性肾功能衰竭(CRF)的终末期,此时患者肾功能丧失,且出现酸碱平衡紊乱、心血管症状、食欲减退、中枢神经系统症状和电解质紊乱等全身系统症状,预后较差[1]。血液透析是治疗CRF尿毒症的重要措施,常规血液透析虽能有效清除体内小分子毒素和部分中分子毒素,但大分子毒素难以有效清除,且长期透析治疗可致营养不良、酸中毒和毒素堆积等,降低患者免疫功能,增加感染发生风险[2-3]。高通量血液透析(HFHD)具有溶质清除率高、血流动力学稳定、内环境影响小等优点,逐渐被应用于CRF尿毒症治疗。本文主要分析HFHD对CRF尿毒症患者红细胞免疫指标、炎症反应及肾功能的影响,为临床制定透析方案提供参考,报道如下。
1 资料与方法
1.1 一般资料 选择本院于2019年3月—2021年3月收治的84例CRF尿毒症患者,根据随机数字表法分为治疗组(42例)和对照组(42例)。本研究经医学伦理委员会审核批准。治疗组女19例,男23例;年龄38~65岁,平均年龄(51.26±3.12)岁;病程1~5.5年,平均病程(3.39±0.78)年;原发病:糖尿病肾病6例,高血压肾病11例,肾小球肾炎25例。对照组女16例,男26例;年龄36~67岁,平均年龄(51.04±3.09)岁;病程2~6年,平均病程(3.43±0.71)年;原发病:糖尿病肾病5例,高血压肾病10例,肾小球肾炎27例。两组上述资料相比,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准 纳入标准:符合第8版《内科学》[4]内CRF尿毒症诊断标准;认知功能正常;年龄≥18岁;签署知情同意书;凝血功能正常。排除标准:严重急慢性感染性疾病;严重心脏疾病;对透析膜过敏者;认知障碍或并发神经系统疾病;血液系统疾病;合并恶性高血压;急性心血管病变;合并类风湿性关节炎、结节性硬化、川崎病等免疫功能疾病;合并狼疮性肾炎等继发性肾病。
1.3 方法 对照组行低通量血液透析(LFHD)治疗:用电子线照射灭菌法,超滤系数为6ml/(h·mmHg)(1mmHg=0.133kPa)。治疗组行HFHD治疗:超滤系数为40ml/(h·mmHg),用流动蒸汽消毒灭菌法。两组透析机均选择德国Frese-nius 4008S治疗,均使用砜膜透析器F60,有效膜面积为1.69m2,每次透析4h,每周透析频率根据具体病情、机体耐受情况确定。控制透析流量为500ml/min,血液流量为200ml/min,透析液使用超纯水和碳酸氢盐透析液,用低分子肝素或普通肝素钠通过动静脉内瘘进行抗凝处理。两组均治疗6个月后评估治疗效果。
1.4 观察指标 采集两组治疗前、治疗6个月后5ml空腹肘正中静脉血,离心10min,转速3 000r/min,取上清液,装入EP管内,置于-20℃冰箱内保存待检。(1)红细胞免疫指标:使用酶联免疫吸附试验法(ELISA)测定红细胞免疫黏附抑制率(RFIR)、红细胞免疫复合物(RBC-ICR)、红细胞免疫调节促进因子(RFER)、红细胞C3b受体(RBC-C3bR)。(2)炎症反应指标:C反应蛋白(CRP)用免疫透射比浊法测定;使用ELISA测定白细胞介素(IL)-8、肿瘤坏死因子(TNF)-α。(3)肾功能指标:使用放射免疫法测定β2-微球蛋白(β2-MG);胱抑素C(Cys C)用双抗体夹心酶联免疫吸附法测定。
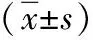
2 结果
2.1 红细胞免疫指标 治疗前两组RFIR、RBC-ICR、RFER、RBC-C3bR水平对比,差异无统计学意义(P>0.05);治疗后,治疗组RFIR、RBC-ICR较对照组低,RFER、RBC-C3bR较对照组高,差异有统计学意义(P<0.05)。见表1。
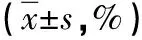
表1 两组红细胞免疫指标对比
2.2 炎症反应指标 治疗前两组IL-8、CRP、TNF-α水平对比,差异无统计学意义(P>0.05);治疗后治疗组IL-8、CRP、TNF-α较对照组低,差异有统计学意义(P<0.05)。见表2。
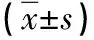
表2 两组炎症反应指标对比
2.3 肾功能指标 治疗前两组β2-MG、Cys C水平对比,差异无统计学意义(P>0.05);治疗后治疗组β2-MG、Cys C较对照组低,差异有统计学意义(P<0.05)。见表3。

表3 两组肾功能指标对比
3 讨论
CRF尿毒症是慢性肾脏疾病的最终结局,此时肾功能衰竭,难以充分排泄、降解机体产生的代谢废物,严重影响身体健康[5]。对于CRF尿毒症患者临床首选肾脏替代治疗,其中血液透析较为常用,能纠正机体电解质、酸碱平衡紊乱,将体内毒素、激素和代谢废物清除,延长患者生存期[6-7]。以往临床血液透析多选择低通量滤器治疗,膜面积和滤过系数有限,虽可将小分子物质有效清除,但难以清除500D以上分子量的中、大分子物质,致使其在体内蓄积,随着血液运输至机体各部位、器官而引起病理生理变化,增加心血管疾病等并发症发生率[8-9]。
CRF尿毒症体内炎性因子无法被有效清除,大量糖基化终产物潴留于体内,且血液透析中血细胞接触生物相容性欠佳的透析膜后可大量释放炎性因子,大量内毒素进入血液,促使促炎细胞分泌,导致患者处于全身微炎症状态[8,10]。TNF-α、IL-8均是活化单核巨噬细胞系统形成的多肽类型因子,生物活性不同,可阻碍血浆纤溶酶原激活物合成,大量纤维素样物质堆积于肾小球毛细血管内并可促进血栓形成,破坏肾小球正常结构和功能[11]。CRP属于炎症反应标志蛋白,可激活脂质蛋白或/和补体系统而发生反应,对内皮细胞造成损害。本文结果显示,治疗后治疗组IL-8、CRP、TNF-α、β2-MG、Cys C较对照组低,提示HFHD可更好地降低机体炎症反应,改善肾功能。原因在于HFHD可对流、弥散和吸附方式净化血液,其中弥散可将体内小分子有毒物质清除,对流、弥散联合吸附能有效清除体内中、大分子物质、炎性因子,防止有毒物质蓄积于体内,降低炎症因子水平,进而改善肾功能[12]。
CRF尿毒症患者机体综合状态期间免疫力降低,且肾功能损伤严重,造成红细胞膜表面C3b受体空位减少,导致机体呈红细胞免疫状态低下[13]。血液透析可利用半透膜接触与浓度梯度急性物质交换,血液内存在大量电解质,代谢物废物移向透析液,且透析液内碱基、钙离子等向血液移动,最终将血液内不良物质清除[14]。本文结果显示,治疗组RFIR、RBC-ICR较对照组低,RFER、RBC-C3bR较对照组高,提示HFHD能更好地改善免疫功能。其原因为HFHD采用膜孔径大、通透量高的聚砜膜透析器治疗,对中大分子物质渗透性好,将体内过多水分和毒性代谢废物清除,恢复酸碱平衡,纠正电解质紊乱。HFHD还可促进蛋白合成,促使蛋白分解分物质清除,增加ALB等合成量,有助于改善机体营养状态及免疫功能改善。透析膜生物相容性是血液接触透析膜时产生的免疫功能障碍、贫血、肾性骨并、淀粉样变、氧化应激、凝血功能障碍等临床变化,本文治疗过程中两组分别使用低通量聚砜膜透析器、高通量聚砜膜透析器,可防止透析不同膜生物相容性影响研究结果。
综上所述,在CRF尿毒症患者中予以HFHD治疗,可更有效减轻机体炎症反应,增强免疫功能,进而改善肾功能,有利于患者预后。

