肝细胞癌合并胆管癌栓1例报告
鲁人竭, 孙芳芳, 杜 杰, 赵丽荣
吉林大学第一医院二部 超声科, 长春 136000
胆管癌栓(bile duct tumor thrombus, BDTT)是肝细胞癌(HCC)的一种少见的脉管转移,占HCC的1.2%~12.9%[1-2]。由于BDTT发病率低,临床医生对其影像学认识不足,且BDTT与肝门胆管癌、胆管结石等疾病鉴别诊断困难,因此在临床诊断中易造成误诊。现报道1例HCC合并BDTT患者,就其术前常规超声、增强CT等检查结合病理等相关资料进行分析讨论。
1 病例资料
患者女性,39岁,于2020年10月26日因“皮肤、巩膜黄染伴尿色加深,发热2 d”来本院就诊,同时伴有腹痛、恶心呕吐等症状。1 d前在当地医院就诊,初步诊断为胆管结石,未予治疗。既往有乙型肝炎病史,否认急性胰腺炎、急性胆管炎、糖尿病、高血压、冠心病病史,无长期药物使用史、过敏史、外伤手术史等。查体:体温38.6 ℃,呼吸23次/min,脉搏110次/min,血压120/80 mmHg,神志清,全腹软,剑突下压痛,无反跳痛及肌紧张,肝脾肋下未触及,移动性浊音阴性,Murphy征阴性。实验室检查:AST 94 U/L,ALT 288 U/L,ALP 153 U/L,GGT 500 U/L,TBil 100.3 μmol/L,DBil 74.5 μmol/L,IBil 25.8 μmol/L;HBsAg 250 IU/mL,抗-HBs 0.00 mIU/mL,HBeAg 0.365 S/CO,抗-HBe 0.02 S/CO,抗-HBc 8.70 S/CO,HBV DNA 61.8E IU/mL;AFP 2.82 ng/mL,CA19-9 26.7 U/mL,CEA 3.00 ng/mL,CA125 10.10 U/mL。超声检查(图1)示:肝右前叶可见大小约3.1 cm×3.1 cm类圆形混合回声团块,与周边肝组织分界尚清,形态尚规整,彩色多普勒示团块内未见确切血流信号。肝内胆管扩张,呈“平行管征”,胆总管上段扩张,内径约1.0 cm,其内可见不规则团块样不均匀低回声,范围约1.3 cm×1.0 cm,不随体位移动,彩色多普勒示:其内未见血流信号。胆总管中下段因气体遮挡显示不清。胆囊体积缩小,其内可见少许胆汁回声。超声提示,肝右前叶占位性病变及胆总管内占位,建议进一步检查。腹部CT平扫(图2a、2e)示:肝实质内未见异常密度影,肝内胆管扩张,肝门区见条状高密度影,建议进一步检查。CT增强(图2b~2d、2f~h)示:肝S5段见一病灶动脉期团块状低强化密度影,静脉期及平衡期强化程度低于肝实质,考虑HCC。肝内胆管扩张,肝门区胆管及胆囊管内可见高密度影,增强扫描未见明显强化。磁共振胰胆管成像(MRCP)示:肝内胆管扩张,于肝门区截断,胆总管显示欠清,胰管未见明显扩张。MRCP提示,胆管内占位性病变,性质考虑结石可能,不除外恶性。因患者中度发热38.2 ℃,遂急诊行肝Ⅷ及Ⅴ段切除术+胆道探查术+T管引流术,术中将肝右前叶完整切除后,切开胆总管第一段,管壁较光滑,其内见脓血性液体及陈旧性血溢出,进行胆道探查发现栓子,并将其取出。术后病理回报:肝内病灶为HCC(梁状型为主)中-低分化伴出血性梗死,脉管可见癌侵及,神经未见明确癌浸润。肝癌免疫组化结果显示:CD34(+),GPC-3(灶+),GS(+),CK8/18(+),CK7(-),MUC-1(-),Ki-67(+40%),Heppar1(+)。胆总管送检凝血块样组织内见少量恶性肿瘤成分,病理结果为HCC,胆管内癌栓免疫组化结果:Arginase-1(+),Hepatocyte(+),β-catenin(+),HSP70(+),CDX(-),CK7(-),CgA(-),Syn(-),CK19(-),MUC-1(-),AFP(-),Ki-67(+30%)(图3)。

注:a,星号标记为肝内占位;b,箭头示胆管内占位。图1 超声检查结果Figure 1 Ultrasonic examination results
2 讨论
BDTT是一种临床罕见病,可由肿瘤直接浸润肝内胆管,也可通过血道、淋巴道及神经末梢间隙转移至肝内、外胆管,使肿瘤细胞沿着胆管生长。亚洲是HCC发病率较高的地区[3],因此在我国伴有BDTT的HCC发生率相对较高。合并BDTT的HCC患者肿瘤分期更晚,多伴有更差的生物学行为。一项对622例HCC患者临床分期系统分析随访文献[4]显示,22例(4%)患者发生BDTT,合并BDTT的HCC患者生存率明显低于无BDTT的HCC患者,伴有BDTT的患者1、3、5年总生存率分别为77%、42%、23%,无BDTT患者1、3、5年总生存率分别为80%、60%、48%。并且有研究[5]表明AJCC分期Ⅰ~Ⅱ期患者伴有BDTT的复发率亦明显高于无BDTT患者,因此BDTT的早期诊断至关重要。
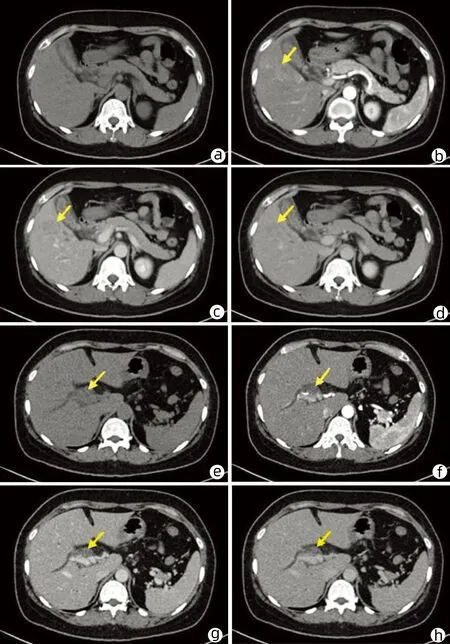
注:a,肝脏平扫;b,动脉期,箭头所示为肝S5段团块状低强化密度影;c、d,静脉期及平衡期,箭头所示肝S5段占位静脉期及平衡期强化程度低于肝实质;e,肝脏平扫,箭头所示胆管内高密度影;f~h,CT可见胆管内高密度影,增强后未见强化,箭头所示为胆管内占位(癌栓)。
BDTT大部分发生在肝炎、肝硬化的背景下,患者常伴有腹痛、黄疸、乏力等症状,少部分患者伴有急性胆管炎、急性胰腺炎等临床表现,极少数患者自述有反复胆管炎、胰腺炎的病史[2,6]。血清学检查中,AFP是诊断HCC的重要指标,具有较高的敏感度和特异度。然而,并非所有HCC患者均会出现AFP水平升高,本例患者即为AFP水平正常。由于HCC合并BDTT缺乏特异性的临床表现,所以BDTT的术前诊断主要依靠影像学检查。目前,其主要的影像学检查方法包括超声、CT、MRI、MRCP和内镜逆行胰胆管造影(ERCP)等。
超声是BDTT的常规检查方法,二维超声可以发现胆管内节段性的条状、絮状及结节状的实质性低回声、等回声或高回声的BDTT,同时能够观察肝内有无病灶以及病灶的位置、大小、形态,其可与肝内病灶相连也可分离,相连时形态呈“哑铃”型;还可以评估BDTT远端胆管扩张的程度。另外,内镜下超声不仅可以直接观察BDTT,更加清晰地显示形态、结构及与胆管壁的关系并直接对其进行鉴别诊断,还可以更精准地引导标本采集[7-8]。由于BDTT与HCC均由肝动脉滋养供血,所以超声造影在BDTT的诊断方面具有一定优势,BDTT和HCC同时出现动脉期一致的高增强,静脉期及延迟期呈低增强,但有部分病例表现不典型,造影剂消退不明显[9-10]。本例患者超声检查清晰地显示肝内及胆管内的占位性病变,但遗憾的是未行超声造影检查。
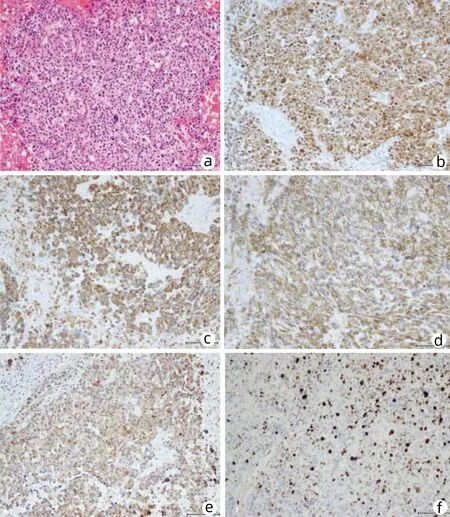
注:a,HE染色(×200);b,Arginase-1染色阳性(×200);c,Hepatocyte染色阳性(×200);d,β-catenin染色阳性(×200);e,HSP70染色阳性(×200);f,Ki-67表达阳性(×200)。
CT是BDTT进一步检查的主要方法之一。CT平扫时,病变处呈软组织密度影,其远端胆管扩张。增强扫描时,BDTT的典型强化方式与肝内病灶一致,表现为“快进快出”,胆管壁无明显增厚及异常强化。当BDTT合并出血时,CT平扫病灶通常表现为高密度影,边界欠清。增强扫查时,依据BDTT所含的细胞比例不同其强化方式也不同,肿瘤细胞较多的BDTT与HCC病灶几乎同步强化,门静脉期同步廓清;若BDTT内肿瘤细胞较少,血凝块成分或坏死成分占比较大,增强扫描可未见明显强化。Zhou等[11]回顾58例BDTT患者的CT影像资料,总结了5项特征:(1)肝内占位合并胆管内病变;(2)BDTT门静脉期廓清;(3)胆管壁未增厚;(4)门静脉癌栓;(5)脾肿大。这5项特征诊断HCC合并BDTT的敏感度为96.39%,特异度为100%。
MRI是进一步明确诊断BDTT及其鉴别诊断的重要检查方法。BDTT直接征象表现为胆管走行区分布的柱状、结节状占位,大部分无包膜,边界不清,T1W1呈稍低信号,T2W1呈等或稍高信号。动态增强扫描示动脉期呈不均匀轻-中度强化,静脉期及平衡期强化程度降低[7,12]。而胆管细胞癌本质为胆管浸润性肿物,可引起弥漫性的长节段胆管狭窄呈“鼠尾征”,其典型增强方式表现为延迟强化,此为二者重要的鉴别特征。以凝血块为主要成分的BDTT在CT表现上无特异性,而MRI对其的检测具有重要意义,T1呈高信号,T2呈高信号;与胆管结石相鉴别时,可以通过观察BDTT导致远端扩张胆管呈“软藤样”或“螃蟹状”,与胆管结石导致的“枯枝样”改变相鉴别。
MRCP作为目前临床应用最为广泛的非侵入性检查,可以直接观察梗阻的位置及程度,BDTT的MRCP表现为胆管内膨胀性充盈缺损,伴梗阻上方胆管扩张。若BDTT占据整个胆总管,周围无胆汁充盈,表现为肝内胆管扩张,胆总管缺失等特征,则可以与转移性肿物压迫胆总管相鉴别。MRCP不仅对BDTT的诊断具有重要价值,且在HCC治疗方式的选择方面能够提供更有价值的依据。
ERCP下行活组织病理学检查是诊断BDTT的金标准,但ERCP为有创操作,故一般情况下不作为首选检查方法。此外,ERCP还可应用于治疗,在ERCP或超声内镜下放置胆道支架胆道引流,解除胆道梗阻,改善肝功能。
目前,HCC合并BDTT的患者首选手术治疗。对于满足手术条件的患者,以肝功能为基础,结合BDTT所在的位置,首次治疗应最大程度地将原发灶去除。有研究[2]表明,半肝及以上的大范围肝切除联合肝外胆管切除是减少复发率和提高生存率的独立预后影响因素。当BDTT与胆管关系不紧密时,也可行胆管内取栓。但对于不满足手术条件及再次复发的BDTT患者,经肝动脉化疗栓塞术为首选,可以联合ERCP下取栓、消融或联合化疗。对于远处转移的患者可行放射治疗[10]。
本例患者以梗阻性黄疸、急性胆管炎为主要临床表现入院,实验室检查显示血清TBil、DBil、IBil及HBV DNA升高,肿瘤标志物AFP、CA19-9、CEA均正常。超声提示肝右前叶及胆管内占位,而腹部CT仅提示肝内外胆管扩张,胆管内高密度影。CT增强提示肝S5段占位为HCC,胆管内占位无明显强化。MRCP提示肝门区胆总管呈偏心性充盈缺损,考虑为结石梗阻导致胆管炎症的可能性最大。术后病理结果为中-低分化HCC。有研究[13]表明,HCC肿瘤细胞呈片状、实心,细胞异型性和多形性明显,病理性有丝分裂并不少见,侵袭性强可导致BDTT形成。本例患者BDTT与肝内HCC不相连,且因BDTT内肿瘤细胞占比较小、凝血块成分较多,故CT平扫呈高密度而增强时没有明显强化,因此极易误诊为胆管结石。但结合患者无胆囊结石的病史,以及肝内存在HCC病灶,术前诊断应考虑BDTT的可能。
BDTT的术前诊断及明确定位需要临床医生高度重视。同时还应该注意BDTT可能出现以下2种特殊情况:(1)肝内未发现原发灶,仅出现BDTT;(2)AFP水平正常的BDTT。有研究[11,14]显示,HCC合并BDTT中有2.9%~25.0%的特殊患者,即肝内未检出明确的肿瘤而BDTT孤立存在时,极易被误诊。此时应注意患者是否长期患有肝炎、肝硬化的病史,AFP、CEA有无升高。影像学检查时,当胆管内占位CT增强出现“快进快出”的典型HCC强化表现,MRI检查出现早期强化,且胆管壁未见增厚,同时结合血清学检查可提示BDTT。当鉴别诊断困难时,建议选择ERCP或导管内超声对胆管内占位进行活检,以明确其病理分型。
综上所述,针对以进行性梗阻性黄疸为主要临床表现的BDTT患者,对其病因分析时,应考虑到BDTT的不典型表现。影像学医生应提高对BDTT的认识,充分利用各种影像学检查手段,综合分析,对可疑病例给予术前提示,以减少误诊、漏诊,最大限度提高患者的生存率。
伦理学声明:本例报告已获得患者家属知情同意。
利益冲突说明:所有作者均声明不存在利益冲突。
作者贡献声明:鲁人竭负责课题设计,收集数据,撰写论文;孙芳芳、杜杰负责拟定文章思路以及论文写作与修改;赵丽荣指导撰写文章,最后定稿及审批。

