原发性醛固酮增多症患者的血脂代谢特点及左心室质量指数的独立危险因素
黄 盼,李晓凤,张 伟,张 田,许 静,崔 巍
(1.西安交通大学第一附属医院 a.老年内分泌科; b.乳腺外科,西安 710061;2.兰州大学第一临床医学院,兰州 730000; 3.咸阳市第一人民医院呼吸内科,陕西 咸阳 712000)
原发性醛固酮增多症(PA)是最常见的内分泌性高血压疾病,是由肾上腺皮质自主分泌过量醛固酮,导致机体水钠潴留、体液容量增加,反馈性抑制肾素-血管紧张素系统,表现为高血压和/或低血钾、碱血症的临床综合征。既往它被认为少见病,患病率不足1%[1],近年来文献报道PA患病率较前明显升高约5%~10%,尤其在难治性高血压患者中可达17%~23%[2],且PA患者的代谢异常(血脂异常、糖耐量异常、肥胖等)及靶器官损害(心脑肾等)发生率较原发性高血压(EH)高[3]。早发现、早治疗、早诊断可改善或甚至逆转靶器官损害。本研究探讨PA患者的血脂代谢及心脏损害的特点,为PA诊治提供临床参考。
1 资料与方法
1.1 病例选择标准
1.1.1 纳入标准
1)年龄18~75岁,性别不限。2)排除药物影响,如双氢吡啶类钙拮抗剂、血管紧张素转化酶抑制剂和血管紧张素Ⅱ受体拮抗剂、β受体阻滞剂、α甲基多巴和可乐定等药物停用均至少2周;利尿剂至少4周。停药期间,可使用非双氢吡啶类钙离子拮抗剂和α受体阻滞剂控制血压。行筛查试验或者确诊试验前保持血钾处于正常范围内。3)PA:经术后病理或AVS或临床资料确诊,诊断流程符合2020中华医学会内分泌学会制定的PA诊断治疗的专家共识[4]。4)EH诊断标准符合《中国高血压防治指南2018》[5]。
1.1.2 排除标准
1)合并其他继发性高血压,如肾动脉狭窄、嗜铬细胞瘤、皮质醇增多症、肾实质病变、大动脉炎、甲状腺功能亢进症、药物性高血压等;2)合并肝脏、肾脏疾病(如慢性乙型肝炎、谷丙转氨酶或者谷草转氨酶高于2倍以上、肝硬化、慢性肾功能不全(Ⅳ期)、慢性肾炎等)等;3)既往有糖尿病病史;4)资料不全;5)孕妇及哺乳期女性。
1.2 一般资料
通过联众浏览检索软件收集2015年5月至2018年12月就诊于西安交通大学第一附属医院经术后病理或肾上腺静脉采血(AVS)或临床资料确诊PA患者84例,其中手术63例,包括肾上腺腺瘤56例、肾上腺增生7例。确诊试验(盐水负荷试验或者卡托普利抑制试验)共13例,行AVS术11例。根据典型临床表现、影像学检查及醛固酮立卧位试验确诊12例。同时收集同期住院的年龄、性别、高血压病程、高血压水平相匹配的EH患者102例。2组基本资料比较差异无统计学意义(P>0.05),见表1。
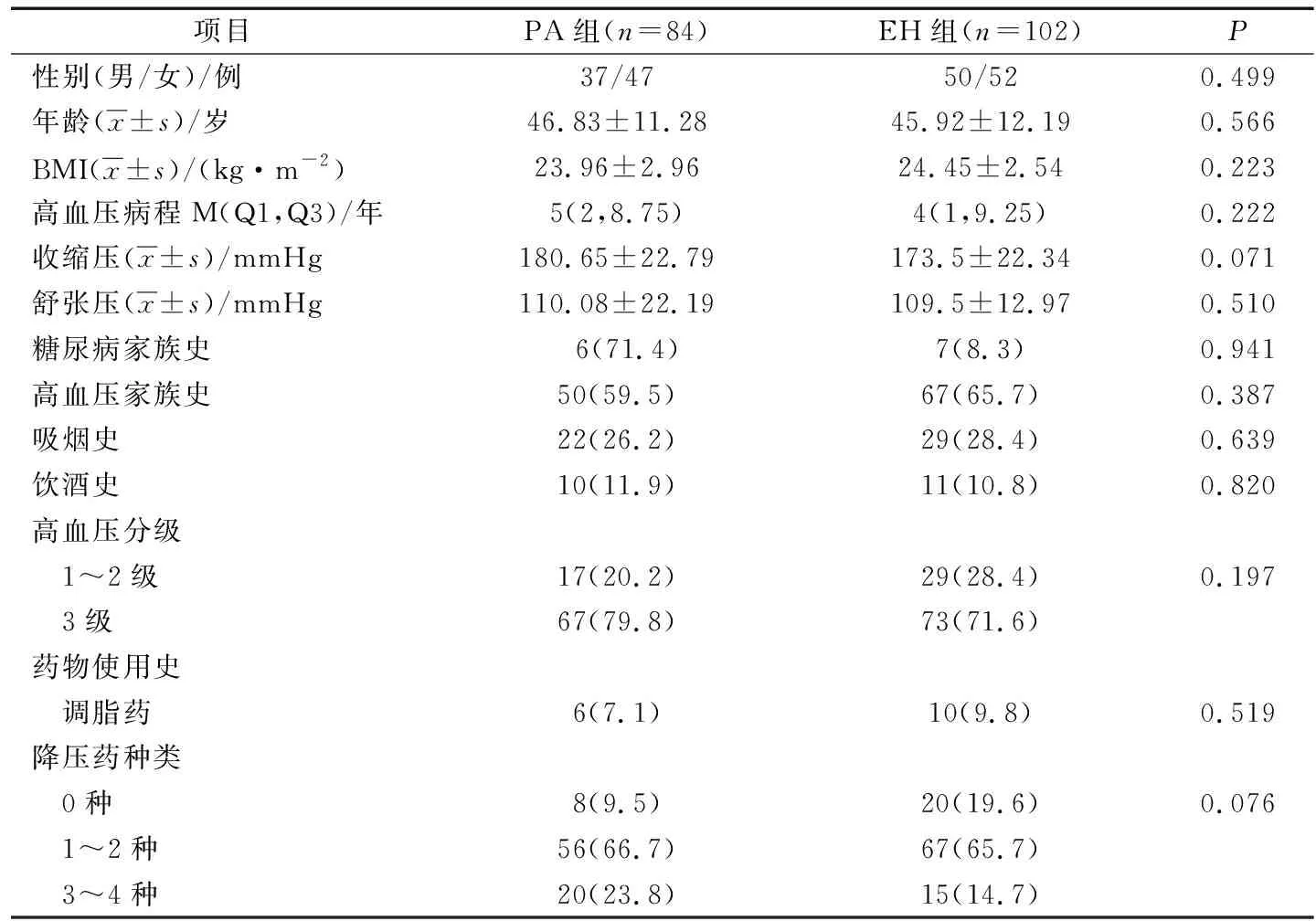
表1 2组基本资料比较 n(%)
本研究通过本院伦理委员会批准。
1.3 观察指标和评价方法
1)比较2组患者常规生化指标及血脂水平。常规生化指标包括血钾、血钠、血钙、尿素、肌酐、尿酸、胱抑素C(Cys-C)、估算肾小球滤过率(eGFR)和空腹血糖。eGFR采用2009年慢性肾脏病(CKD)流行病学协作组开发的CKD-EPI公式[6]:eGFR(CKD-EPI)=141×最小值(Scr/k,1)α×最大值(Scr/k,1)-1.209×0.993年龄×1.018(女性)。Scr单位为mg·dL-1;k:女性为0.7,男性为0.9;α:女性为-0.329,男性为-0.411;最小值:Scr/k最小值或1,最大值:Scr/k最大值或1。
血脂水平包括甘油三酯、胆固醇、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、载脂蛋白(A、B、E)和脂蛋白a水平。
2)比较2组患者心脏主要指标。收集超声心动图(彩色多普勒超声诊断仪VIVID E9)结果,记录左心室舒张末期直径(LVDd)、室间隔厚度(IVST)、左心室后壁厚度(LVPWT)、射血分数(EF)等指标。计算左心室质量(LVM)及经体表面积(BSA)较正的左心室质量指数(LVMI)[7]。LVM(g)=1.04[(LVDd+IVST+LVPWT)3-(LVDd)3]-13.6,其中LVDd、IVS和LVPW的单位为cm。BSA(m2)=0.006 1×身高(cm)+0.012 8×体重(kg)-0.152 9。LVMI(g·m-2)=LVM/BSA。
3)分析PA患者LVMI的独立危险因素。
1.4 统计学方法
2 结果
2.1 2组常规生化指标及血脂水平对比
1)常规生化指标:PA组血钠浓度较EH组高(P<0.01),血钾、血钙和尿酸浓度较EH组低(P<0.001,P<0.01,P<0.05)。2组肌酐浓度、eGFR和空腹血糖浓度比较差异无统计学意义(P>0.05)。2)血脂水平:PA组甘油三酯、LDL-C和载脂蛋白B水平较EH组低(均P<0.01),HDL-C、载脂蛋白A和脂蛋白a水平较EH组高(P<0.05或P<0.01)。2组胆固醇浓度、载脂蛋白E水平比较差异无统计学意义(P>0.05)。见表2。
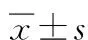
表2 2组常规生化指标及血脂水平对比
2.2 2组心脏主要指标对比
PA组LVDd、IVST、LVPWT和LVMI值均较EH组大(P<0.01或P<0.001)。2组EF值比较差异无统计学意义(P>0.05)。见表3。
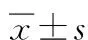
表3 PA组与EH组心脏主要指标的对比
2.3 PA组LVMI的影响因素分析
相关性分析显示,PA组LVMI与高血压病程、收缩压、舒张压呈正相关,与eGFR呈负相关(P<0.05或P<0.01或P<0.001)。其余指标未见统计学相关性。见表4。
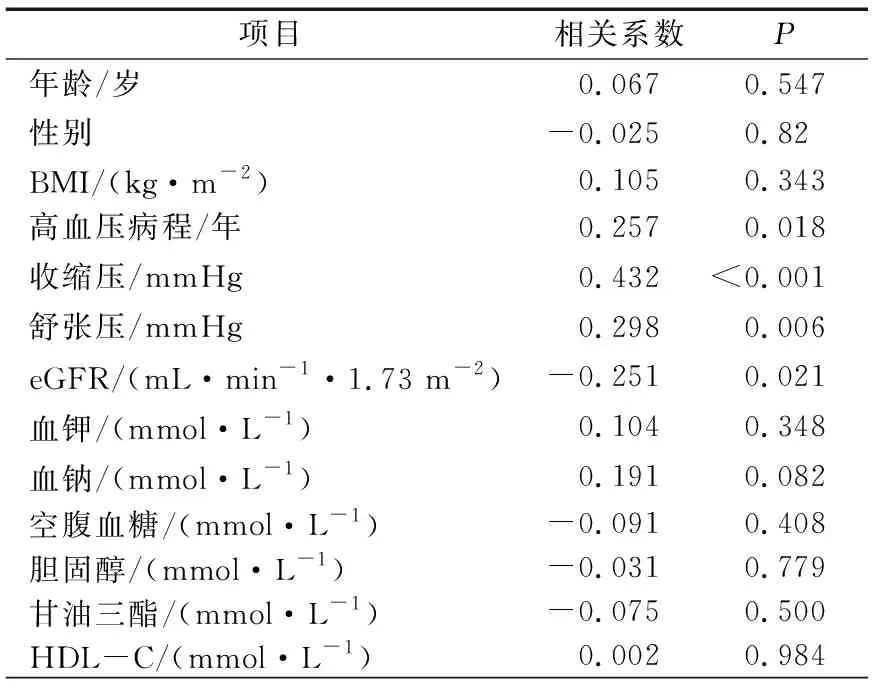
表4 PA组LVMI的相关因素分析
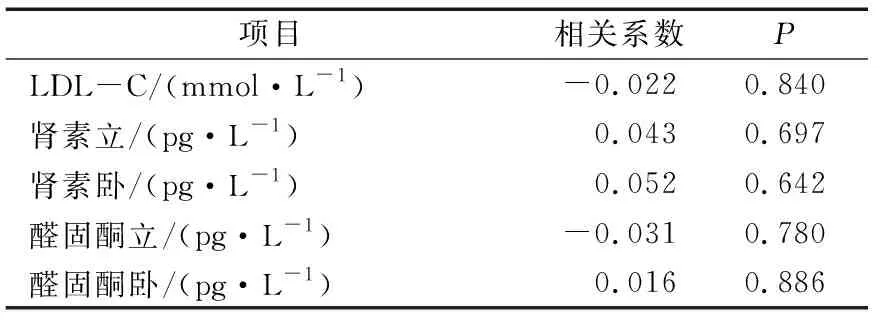
表4(续)
以LVMI对数(lgLVMI,Y)为因变量,以高血压病程(X1)、收缩压(X2)、舒张压(X3)、eGFR(X4)为自变量进行多元逐步回归分析。收缩压及eGFR被纳入模型(调整R方值0.326),得出最优回归方程Y=1.843+0.002X2(t=4.625,P<0.001)-0.002X4(t=-3.348,P=0.001)。结果显示收缩压及eGFR是PA患者LVMI的独立影响因素。
3 讨论
多数文献报道[8]PA患者较性别、年龄、高血压病程、高血压水平相匹配的EH患者发生代谢综合征及糖尿病的风险高,但关于PA的血脂代谢方面研究较少,且结论不一。本研究中,PA组甘油三酯、LDL-C和载脂蛋白B水平较EH组低,HDL-C、载脂蛋白A和脂蛋白a水平较EH患者高,提示PA组血脂异常程度较EH组轻,与周妙媛等[9]的研究结论一致。叶菲等[10]也得出类似结论,且指出影响脂代谢异常主要原因是胰岛素抵抗,而PA及EH均会导致胰岛素抵抗。但有研究[11]发现,血压水平相同的继发性高血压较EH不存在或仅存在轻微的胰岛素抵抗或者高胰岛素血症,认为原发性高血压是代谢综合征的独立危险因素。本研究中,PA组尿酸水平较EH组低。尿酸也是影响血脂异常的重要因素,PA组血脂异常程度轻可能与其尿酸浓度低有关。本研究中,PA组脂蛋白a较EH组高。脂蛋白a为冠心病的独立危险因素,但其与PA的关系研究少见,有待进一步研究。
本研究中PA患者的LVMI较EH患者损害严重,与大多数文献[3]结论一致。一项关于PA患者的心脏靶器官的多中心研究[12]也得出类似结论。PA患者心脏损害严重的主要原因是醛固酮独立于高血压的作用,主要归因于醛固酮对血管内皮细胞损伤、促进炎症发生、纤维化等作用。相关研究[13]报道,经手术或者盐皮质激素受体拮抗剂治疗的PA患者远期死于心脏并发症的概率较未治疗的PA患者要低,且手术治疗效果要优于药物治疗,手术治疗可以减少高血压药物使用种类,且部分患者可不使用降压药就能使血压达标。因此做到早期发现、早期诊断、早期治疗尤为重要。
本研究结果显示,LVMI与高血压病程、收缩压、舒张压呈正相关,与eGFR呈负相关,行逐步回归分析,得出收缩压和eGFR为主要独立影响因素。LVMI是左心室肥厚的判断指标,因此推测它们可能是PA患者左心室肥厚的独立影响因素。LIAO等[14]指出LVMI水平与收缩压、舒张压、平均血压和eGFR呈正相关,与血钾浓度呈负相关,逐步回归分析显示LVMI水平与eGFR、平均血压呈正相关。本研究LVMI与eGFR的相关性分析结果与LIAO等[14]的研究结果不一致的可能原因有:1)PA患者早期存在的肾小球超滤过状态可导致心脏损害,本研究PA病程(5年)较LIAO等的研究中PA的病程(3.8年)要长,大部分PA患者不再处于早期肾脏损害状态;2)LIAO等的研究中纳入的PA患者样本量较少(47例PA患者中eGFR>130 mL·min-1·1.73 m-2的仅有11例)。目前关于eGFR与心脏损害的关系研究比较少,需要进一步研究。
高血压性左心室肥厚是发生心血管事件(如心绞痛、心肌梗死、充血性心力衰竭和猝死等)的主要危险因素,左心室肥厚发生率与收缩压成正线性相关[15]。本研究中收缩压为影响PA患者的左心室肥厚的独立危险因子。叶菲等[16]也得出类似结果。本研究中PA患者血压以3级为主,较EH患者高,且服用药物种类也较EH患者多,血压难以控制可能是PA患者心脏损害较严重的原因之一。有研究[17]报道,PA患者醛固酮与心肌细胞醛固酮受体直接作用导致心肌重构,但在本研究中LVMI与醛固酮水平未见统计学相关。可能原因有:1)研究纳入样本量数量相对不多,导致无统计学相关性;2)虽然醛固酮直接作用于心肌细胞的醛固酮受体可以导致心肌重构,但是血压水平和血流动力学改变联合作用的效应有可能大于醛固酮直接的效应,叶菲等[16]也提出该观点。
综上所述,PA患者的血脂代谢异常较EH患者轻,推测收缩压、eGFR是PA患者发生左心室肥厚的独立影响因素。PA患者需积极控制血压及动态监测eGFR,早发现、早诊断、早治疗尤为重要。

