自控式硬膜外分娩镇痛在自然分娩产妇中的应用效果
宁宁
天津市蓟州区人民医院 (天津 301900)
在自然分娩的过程中,子宫收缩的疼痛会使产妇变得烦躁不安、沮丧悲痛,甚至失去理智,严重损害其身心健康[1]。近年来,有效减轻自然分娩产妇的分娩疼痛已成为产科临床的关注热点。自控式硬膜外镇痛是产科进行分娩镇痛的常用方法,是将麻醉药物通过腰椎管注入产妇体内,对其腰部、腹部及下肢进行局部麻醉,以减轻宫缩过程引起的疼痛,达到无痛分娩的目的。分娩镇痛措施一般在产妇宫口开至2~3 cm 后应用,不但可减轻产妇分娩疼痛,还可消除紧张情绪,从而缩短产程时间。基于此,本研究旨在探讨自控式硬膜外分娩镇痛在自然分娩产妇中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2019 年1 月至2020 年6 月我院妇产科收治的92 名待分娩足月产妇为研究对象,按照随机原则将产妇分为试验组与对照组,各46 名。试验组年龄23~34 岁,平均(27.16±2.56)岁;孕周37~42 周,平均(39.43±1.98)周;其中,初产妇28 名,经产妇18 名。对照组年龄22~32 岁,平均(26.37±3.21)岁;孕周37~41 周,平均(39.55±1.86)周;其中,初产妇25 名,经产妇21 名。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。产妇及其家属均对本研究知情同意,并签字。本研究经医院医学伦理委员会审核批准。
纳入标准:单胎头位妊娠;孕周37周及以上;均行阴道试产;产前检查显示无妊娠合并症;无阴道分娩失败史及硬膜外麻醉禁忌证。排除标准:高危妊娠;双胎妊娠或多胎妊娠;有剖宫产史;合并心、肝、肾功能不全;精神异常;有镇静治疗史;无法进行硬膜外穿刺;有麻醉药物过敏史。
1.2 方法
试验组采用自控式硬膜外镇痛进行无痛分娩:产妇进入产程活跃期,即宫颈口开至2~3 cm 时,连续监测胎心,建立静脉通道,给予吸氧,同时连续监测血压、脉搏、心率、血氧饱和度;核对所用药物后,麻醉师于L2~L3或L3-L4椎间隙进行硬膜外穿刺,成功后置管;用3~5 ml 2%利多卡因(华润紫竹药业有限公司,国药准字H11022396,规格:2%×20 ml)作为试验剂量,观察并确认产妇无不良反应后,置入硬膜外导管,连接PCA 泵(患者自控镇痛泵),开始硬膜外自控镇痛;手术过程中所用到的麻醉药物包括10 ml 0.1%罗哌卡因(济川药业集团有限公司,国药准字H20203095,规格10 ml‥100 mg)、0.1 mg 舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054172,规格 2 ml‥100 μg)、40 ml 0.9%氯化钠注射液;记录产妇镇痛起效时间;助产士行20 min 胎心监护,正常后鼓励产妇下地行走,及时补水、卧床休息;等待生产过程中,产妇若出现疼痛情况可自主给药,当宫口接近开全后,停止给药。
对照组进行常规自然分娩:即不给予产妇任何镇痛措施,给予其常规分娩配合,安排助产士助产,观察记录产妇血压、脉搏、血氧饱和度等指标。
1.3 评价指标
(1)分娩方式:包括自然分娩、中转剖宫产。(2)新生儿评分:记录两组胎儿娩出后1 min、5 min 的Apgar 评分,0~10分,10分为正常新生儿,评分在7分及以下为异常(考虑患有轻度窒息)。(3)镇痛效果:采用视觉模拟评分法(visual analogue scale,VAS)[2]比较两组产妇宫口开全时的疼痛评分,评估镇痛效果,总分为10分;0分为无痛,即产妇能够安静合作;1~3分为产妇感到轻微疼痛,但可以忍受;4~6分为中度疼痛,产妇腰腹处痛感明显;7~10分为重度疼痛,产妇痛感十分剧烈,难以忍受。(4)产程时间:统计两组产程时间,包括第一产程(正式临产到宫口开全)、第二产程(子宫颈口开全到胎儿娩出)与第三产程(胎儿娩出至胎盘娩出);在第一产程中,宫口开至4~6 cm,直至开全,这段时间为活跃期。(5)产后出血量:采取称重法对产妇分娩前后出血量进行统计,检测产时及产后2 h 出血量。
1.4 统计学处理
2 结果
2.1 分娩方式及新生儿Apgar 评分
试验组自然分娩率高于对照组,中转剖宫产率低于对照组,差异有统计学意义(P<0.05);两组新生儿Apgar 评分≤7分比较,差异无统计学意义(P>0.05),见表1。
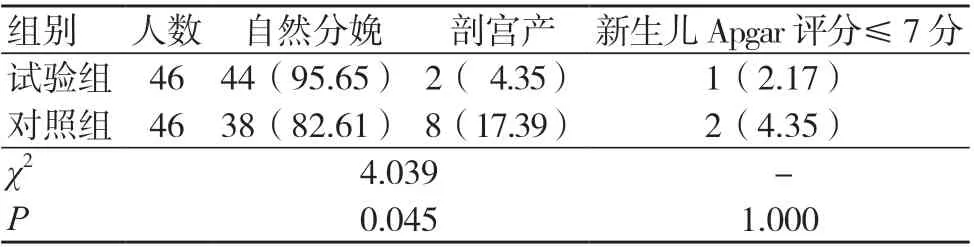
表1 两组分娩方式及新生儿Apgar 评分比较[名(%)]
2.2 镇痛效果
宫口开全时,试验组44 名自然分娩产妇的VAS 评分为(2.36±1.04)分,对照组38 名自然分娩产妇的VAS 评分为(8.29±1.16)分,试验组镇痛效果优于对照组,差异有统计学意义(t=24.427,P<0.05)。
2.3 产程时间及产后出血量
试验组第一产程活跃期时间明显短于对照组,差异有统计学意义(P<0.05)。两组产妇第二、第三产程时间、产后出血量比较,差异无统计学意义(P>0.05),见表2。
表2 两组产程时间及产后出血量比较(±s)
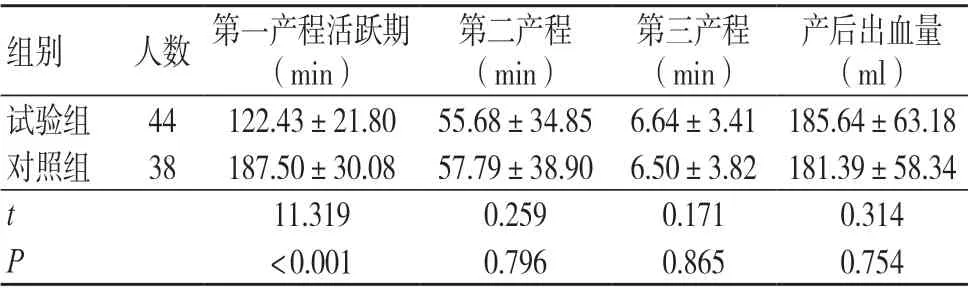
表2 两组产程时间及产后出血量比较(±s)
产后出血量(ml)试验组 44 122.43±21.80 55.68±34.85 6.64±3.41 185.64±63.18对照组 38 187.50±30.08 57.79±38.90 6.50±3.82 181.39±58.34 t 11.319 0.259 0.171 0.314 P<0.001 0.796 0.865 0.754组别 人数 第一产程活跃期(min)第二产程(min)第三产程(min)
3 讨论
自然分娩过程会给产妇带来剧烈的疼痛,长时间疼痛还可导致产妇体力消耗过多、产程延长,易引起应激反应,进而使产妇内环境紊乱,甚至引发胎儿宫内窘迫[3],增加分娩危险。近年来,部分产妇因惧怕阴道分娩疼痛转而要求行剖宫产;剖宫产术后切口疼痛于术后24 h 内表现最为剧烈,急性疼痛下的镇痛效果不佳可导致一系列术后并发症[4],不利于产妇产后母乳喂养。随着局部麻醉技术的发展,自控式硬膜外镇痛在自然分娩镇痛中获得应用;相较于其他镇痛方式,自控硬膜外镇痛更为灵活方便,产妇可自主控制给药频率和给药剂量。
本研究结果显示,试验组自然分娩率高于对照组,中转剖宫产率低于对照组,差异有统计学意义(P<0.05)。可见,自控式硬膜外分娩镇痛用于自然分娩有助于提高产妇自然分娩率,降低中转剖宫产临床。剖宫产的弊端远超自然分娩,且产妇身体完全恢复需要两个月甚至更久的时间。相较于剖宫产,自然分娩产妇产后恢复速度更快,更有利于早期泌乳与母乳喂养。本研究结果显示,试验组第一产程活跃期时间短于对照组、试验组的VAS 评分低于对照组,差异均有统计学意义(P<0.05)。该结果说明,自控式硬膜外分娩镇痛能有效缩短产妇第一产程时间,镇痛效果明显。其原因为,罗哌卡因是一种局麻药,具有心脏毒性低、安全性较高、感觉神经与运动神经阻滞分离明显等特点,常被作为产科硬膜外镇痛的首选药物[5],与其他麻醉药物相比,罗哌卡因具有长效性。舒芬太尼属于阿片类受体激动剂,镇痛效果较强,作用时间持久,且小剂量舒芬太尼对新生儿呼吸功能及心功能均无影响[6];两者联用,对产妇运动肌力方面亦无抑制作用,产妇能够充分发挥自身产力,加速产程进展[7],既满足了缩短产程时间的要求,又避免了单次单药的缺点,增强了镇痛效果。本研究结果显示,两组产妇产后出血量、两组新生儿Apgar 评分≤7分比较,差异均无统计学意义(P>0.05),说明,自控式硬膜外分娩不会增加产妇产后出血量,对新生儿也无不良影响,而且,自控硬膜外镇痛可保持镇痛平面的稳定,减少运动神经阻滞,降低产妇低血压发生率。
综上所述,自控式硬膜外分娩镇痛用于自然分娩产妇可以快速有效地减轻分娩疼痛,缩短产程,且对新生儿无影响。

