支气管腺样囊性癌误诊原因分析并文献复习
周兆珍,徐 静,李专生,黄 泽,王正艳
支气管腺样囊性癌(adenoid cystic carcinoma, ACC)是一种罕见的涎腺型恶性上皮肿瘤,极少作为呼吸道原发肿瘤出现,占所有涎腺肿瘤的10%,占所有头颈部恶性肿瘤的1%~2%,占所有支气管肺癌的1%以下[1-2]。据报道,ACC在气管肿瘤中的发病率较高,约占15%[3],仅次于鳞癌。位于呼吸道内的ACC常见症状有:咳嗽咳痰、伴或不伴咯血、喘息、呼吸困难、全身乏力和活动耐量下降等。与支气管哮喘、支气管炎等常见呼吸道疾病症状相似,且恶性度低,病程长,故容易误诊,大多数病例从发病到确诊约需1年时间,确诊时已属晚期,从而延误治疗。本研究选择我院2019年3月—2022年4月以哮喘样症状就诊的支气管ACC,通过回顾性分析的方法查阅相关病例资料,并结合文献进行复习,对支气管ACC的临床特点、检查方法、治疗及预后等方面进行总结。
1 病例资料
【例1】女,67岁。因“反复喘息11个月”入院。患者自诉11个月前无明显诱因出现反复喘息,活动后加重,偶有咳嗽,干咳为主,有明显气道异物感。于当地医院完善胸部X线示:未见明显异常,故诊断为支气管哮喘,之后一直以哮喘对症处理,起初能有所缓解,但随着病程的延长,治疗效果甚微,故就诊于我院。否认吸烟史,专科查体:双肺呼吸音粗;肺功能:轻度阻塞型肺通气功能障碍,弥散量、肺总量正常,残气量、残总比升高。胸部CT平扫+增强:气管上段管腔内(胸1椎体水平)见结节状软组织密度影,大小约1.7 cm×1.4 cm,边界清晰(图1a)。支气管镜检查:气管内距声门3.5 cm处见新生物,将管腔阻塞约90%,基底部1~4点方向可随呼吸稍活动,质地较硬,表面有血供,气管镜不能通过裂隙(图1b)。镜下诊断:气管内新生物。家属要求转上级医院行介入等治疗。7 d后于外院行电子支气管镜检查,病理报告示(气道)恶性肿瘤;免疫组化:CK7、CK8/18、CK5/6、P63、SMA、CD117、Vimentin(+),S-100(部分+),TTF-1、GFAP(-),Ki-67 LI约10%;结合镜下形态及免疫标记,符合ACC。1个月后于该院行支气管镜下肿物切除术后症状明显缓解,定期于该院行电子支气管镜复查,7个月后电子支气管镜检查示气管新生物较前增大,患者诉间断刺激性咳嗽,再次就诊于我院拟行放疗。经心胸血管外科医师评估后有手术指征,故先行气管肿瘤切除术+淋巴结清扫术治疗,术中电子支气管镜探查见肿块位于环状软骨下方气管前壁,肿块长约1.5 cm,沿肿块上缘、下缘楔形切除。术后症状明显缓解,术后病理检查:苏木精-伊红染色可见筛状结构,基底样细胞均匀分布并排列在大小不一的巢中;诊断:(支气管中段)ACC侵及软骨,癌组织侵犯神经,未见明显脉管侵犯。为了更好地保护周围正常组织、减轻放射性损伤,提高肿瘤区的剂量,进而提高局部控制率,放疗方式拟选择调强放疗。以患者气管瘤床病灶为临床靶区,外放5 mm为计划临床靶区(PCTV),PCTV 60 Gy/30 F,计划5野调强放疗30次,患者第2次放疗结束后要求出院,后按计划继续于门诊行放疗。
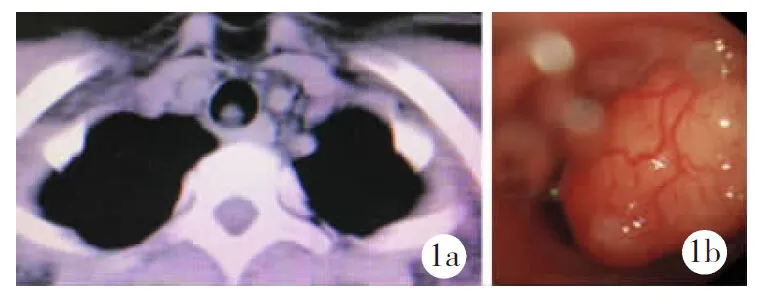
图1 支气管腺样囊性癌影像学表现(女,67岁)1a.胸部CT示:气管上段管腔内见结节状软组织密度影,边界清晰;1b.电子支气管镜检查示:气管内见新生物,阻塞管腔,质地较硬,表面有血供
【例2】女,53岁。因“反复喘息1年,加重伴咳嗽4 d”入院。患者于1年来常因活动后出现喘息,休息后可有缓解,偶有咳嗽。多次就诊于当地医院,以支气管炎对症处理,症状稍有缓解,因其反复发作,故完善胸部X线检查示未见明显异常,后以支气管哮喘对症治疗,随着病程延长,症状缓解不明显,故就诊于我院。否认吸烟史,专科查体:双肺呼吸音粗,可闻及哮鸣音。胸部CT:气管隆突后方可见类圆形密度增高影,约2.6 cm×3.2 cm,边界清,密度均匀,CT值约26 HU,气管及支气管受压变窄(图2a)。血常规示:白细胞18.9×109/L,中性粒细胞为0.86,超敏C反应蛋白51.43 mg/L。入院第2天清晨去彩超室做检查过程中突发喘息加重,回病房后立即行吸氧、甲泼尼龙抗炎、雾化吸入等治疗,患者喘息有缓解,间断咳嗽,无发热。夜间患者呼吸困难加重,心跳骤停,立即行心肺复苏术,球囊辅助通气,转重症医学科进一步治疗;抢救成功后患者继发抽搐,考虑为缺血缺氧性脑病继发癫痫,请神经内科会诊后,加用丙戊酸钠持续镇静,待病情稳定后行头部磁共振检查。床边支气管镜检查:管腔内距门齿约25 cm处隆起占位,阻塞气管约95%(图2b),狭窄处距隆突约1.5 cm,隆突锐利,黏膜充血。镜下诊断:气管下段占位,Ⅲ区,外压型,狭窄5级。患者长期呼吸不适及此次急性呼吸困难导致心跳骤停考虑与气管隆突处受压导致气道极度狭窄有关,为舒张气道,减轻症状,第3天行“支气管镜下气管支架植入术”,术中将所见气管支气管分泌物抽吸干净后使用西格玛直筒金属支架植入,气管直径16 mm,长度40 mm,撑起气管狭窄,贴合好,左、右支气管各管腔口通畅。第5天行床边电子支气管镜检查见气管支架未移位。双侧支气管腔少许分泌物,给予抽吸干净后留取标本送检。病理检查:支气管黏膜间质内见筛网状增生的腺体;免疫组化结果:PCK(+),CD117(部分弱+),Vimentin(-),SMA(肌上皮+),TTF-1(-),S-100(+),P63(肌上皮+)。病理检查结合免疫组化结果考虑ACC(肺活检);肿瘤标志物:神经元特异性烯醇化酶>300 ng/ml。第7天复查头部+胸部CT平扫+增强:①大脑纵裂密度增高考虑蛛网膜下腔出血可能,脑组织肿胀;②左肺上叶舌段及下叶改变考虑感染性病变,对比前片感染灶部分吸收;③气管插管术后,气管隆突后方密度增高影,考虑囊肿;④肝左外叶低密度影考虑囊肿。因患者治疗效果不佳,可能出现持续昏迷,植物生存,后续反复抽搐可能,且可疑颅内蛛网膜下腔出血,合并纵隔恶性肿瘤,预后极差,故家属要求转上级医院进一步治疗,家属自述最终因后续治疗无效而死亡。

图2 支气管腺样囊性癌影像学表现(女,53岁)2a.胸部CT示:气管隆突后方可见类圆形密度增高影,边界清,气管及支气管受压变窄;2b.电子支气管镜检查示:管腔内隆起占位,阻塞气管
【例3】男,81岁。主因“反复咳喘2年,再发加重2 d”入院。患者2年来常因受凉后出现阵发性咳嗽,气喘不适,多咳白色黏液痰,咳痰费力,多次就诊于当地医院,诊断为支气管哮喘,予以抗感染、平喘、止咳等对症支持治疗后症状有所好转,2 d前患者受凉后突发喘息加重,伴发热,静息状态下即出现喘息不适,活动后加重,伴胸闷、气促、腹胀,按哮喘持续状态予以对症处理后上述症状未见明显缓解,故就诊于我院。有吸烟史。专科查体:双肺呼吸音粗,可闻及明显干、湿性啰音,主要为哮鸣音。胸部CT:气管隆突上见小团状稍高密度影,大小约1.4 cm×1.3 cm(图3a)。肿瘤标志物:鳞状细胞癌相关抗原2.11 ng/ml。电子支气管镜检查:气管下段多发团块状新生物,距声门约11 cm,阻塞管腔约85%,右侧支气管:右主支气管新生物,右下基底段分泌物。镜下诊断:气管下段多发团块状新生物,阻塞管腔约85%(图3b),右主支气管新生物,右下基底段黏膜炎症。入院第10天行“支气管镜下气管肿物消融术”,术中见气管距声门约8 cm处凸起新生物,约11 cm处大块新生物,呈串珠状,基底位于气管软骨部,延伸至隆突上。术中气管下段新生物使用热圈套器套扎活检3次,再使用双极电凝消融,超高频电刀电切,氩气刀消融,冷冻治疗消融,激光刀消融。交替行支气管镜下特殊治疗20次,将新生物分次取出,生理盐水反复灌洗4次,特殊治疗经过60 min后,新生物仅有气管软骨部分残根,气管通畅95%。术后病理检查:(上气道)ACC;免疫组化结果:CD117(+),CK7(+),TTF-1(-),Calponin(部分+),P63(+),SYN(-)。入院第12天复查胸部CT:与前片相比,气管隆突上病灶已清除;入院第15天复查电子支气管镜:气管下段肿瘤消融术后,少许焦痂及消融后坏死物,向隆突上延伸,质地脆弱,触之出血。右侧支气管:右主支气管新生物,黏膜浸润。镜下诊断:气管下段肿物消融术后。术后患者上述症状明显缓解,病情稳定。因患者高龄,心肺功能极差,无法耐受放化疗,故建议转上级医院行气管粒子支架植入治疗,患者及家属表示知情理解,但拒绝进一步治疗,要求出院疗养,目前一般情况尚可。

图3 支气管腺样囊性癌影像学所见(男,81岁)3a.胸部CT示气管隆突上管腔内见小团状稍高密度影;3b.电子支气管镜检查示:气管下段多发团块状新生物,阻塞管腔
2 讨论
2.1临床特点 支气管ACC好发于40~60岁人群。本文报道的例2为此年龄段患者,且为女性、无吸烟史,与ELLINGTON等[4]报道相符。其特点是恶性程度低,起病缓慢、隐匿、病程长。常见症状有:咳嗽咳痰、伴或不伴咯血、喘息、呼吸困难、活动耐量下降及全身乏力等。常见体征为双肺呼吸音增粗或减弱,喘息明显时可闻及哮鸣音。其临床表现及体征无显著特异性,患者常不予重视,病情加重时才就诊,上述临床表现及体征酷似哮喘、慢性阻塞性肺疾病等常见呼吸道疾病,故容易漏诊、误诊。本文3例均因“喘息加重”而就诊,因其表现为哮喘样症状,故以“支气管哮喘”治疗,从发病到确诊约1年,从而延误治疗,其中例2因严重的中央气道狭窄导致呼吸心跳骤停,虽抢救成功,但最终因不可逆的多器官功能衰竭而死亡。
2.2诊断方法 胸部CT平扫是有效的非侵入性检查,可用于早期发现可疑的气道或肺部病变,尤其是上气道病变。陶梅梅等[5]报道支气管ACC胸部CT主要表现:①腔内广基底型:瘤体在基底部的气管管壁呈浸润性增厚,并向管腔生长,呈偏心性狭窄,形似“半月征”。②管壁浸润型:气管管壁呈弥漫性或节段性不均匀增厚,并向管腔呈环形狭窄,形似“面包圈样”,若管壁向外增厚侵及邻近组织,则界限不清。③腔内、外生长型:瘤体沿气管管壁呈浸润生长并凸向管腔内、外,周围组织与管壁界限模糊。本文中例1和例3属于典型的腔内生长型,阻塞管腔≥85%,从而导致呼吸困难。电子支气管镜检查也是目前临床上不可或缺的检查手段,其不仅能够通过肉眼直视肿瘤形态大小、生长部位、累及范围及管腔狭窄程度,还能取适当的组织供病理学检查明确诊断。本文3例均通过电子支气管镜检查并取活组织进行病理检查,从而明确了诊断。PET-CT平扫更有助于检测肿瘤复发或转移,但因价格昂贵而限制了其广泛使用。
病理学检查仍是诊断支气管ACC的金标准,JASO和MALHOTRA[6]报道了气管-支气管ACC的3种组织学亚型与预后之间的关系:①最常见的是筛状结构,有明显的假性囊肿,周围有基底样细胞均匀分布,细胞质很少,排列在大小不一的巢中,界限清楚,此型预后最佳。②其次是管状结构,小梁细胞的基底样细胞排列成巢状,周围有数量不等的嗜酸性透明基质。③最不常见及最具攻击性的是实性结构,有基底样细胞聚集,无筛状或管状结构形成,肿瘤细胞较大,有有丝分裂和粉刺坏死,此型预后最差[6]。本文3例中,例1和例2有典型的筛状结构,基底样细胞均匀分布并排列在大小不一的巢中。但临床上以混合类型多见,单一类型非常罕见。根据每种类型所占百分比的不同,建立了气管-支气管ACC的分级系统[7]。从1级到3级,筛状或管状结构的百分比下降,而实性成分的百分比增加,具体为:1级无固体成分;2级固体成分<30%;3级固体成分>30%。但原发性气管-支气管ACC的组织学表现也会与类癌或黏液腺癌混淆,故需要做进一步的免疫组化,包括广谱角蛋白、CK7、肌动蛋白、P63和脑源性神经营养因子。事实上,肌上皮标志物的表达,如P63、SMA、C-kit和S-100蛋白对诊断原发性气管-支气管ACC有重要价值[8]。HUANG等[9]报道了1例罕见的气管-支气管ACC,免疫组化中CK7、SMA、Calponin、C-kit、P63和S-100蛋白表达阳性。本文免疫组化结果显示,例2 SMA、S-100、P63表达阳性,例3 CK7、Calponin、P63表达阳性,与文献报道相符。在细胞遗传学方面有染色体3p14和9p的杂合子丢失[10]。然而,关于EGFR和KRAS的突变尚未见报道。MYB重排是支气管ACC所特有的,可在诊断不明确的情况下提供参考[10-11]。
2.3治疗与预后 因为支气管ACC罕见,所有关于此病的资料大多数为病例报道,故无标准化的治疗策略。在大多数病例报道中ACC采用手术切除[12-15],无论肿瘤组织的病理类型如何,最常采用的手术方式是气管切除术,其次是肺叶切除术和肺楔形切除术。本文例1则是采用肺楔形切除术,术后恢复可。完全手术切除是首选的治疗手段,5年总生存率为70%~100%[16]。若因肿瘤过大而难以完全切除者,可予以新辅助放化疗,为根治性手术创造机会。尽管支气管ACC完全切除的成功率较低,但术后加用放疗可降低局部复发的风险,从而获得良好的预后。放疗剂量与原发性气管-支气管ACC治疗效果可能存在剂量-反应关系[17]。在JE等[16]研究中,9例支气管ACC患者分为高剂量组(≥70.8 Gy)和低剂量组(≤70.2 Gy),每次放疗剂量为1.8~2.2 Gy,总剂量为66~80 Gy。结果表明:与低剂量组相比,高剂量组的5年局部无复发生存率和总生存率较高。由此可见,在一定治疗剂量范围内,其剂量和疗效呈正比。HRT可以通过高度适形技术向肿瘤靶点提供大剂量辐射,这适用于无法切除的支气管ACC。HRT被认为更适用于α/β值较低的恶性肿瘤,如前列腺癌[18]。由于原发性气管-支气管ACC是一种低度恶性肿瘤,所以理论上HRT能够应用于该病的治疗。实际上,HRT与常规放疗相比,在提高局部控制率和增加生物有效剂量方面具有很大优势,已广泛应用于周围性早期非小细胞肺癌的治疗。此外,众多研究探索了HRT在核心部位肿瘤中的作用,结果仍有争议。因其对主要血管、支气管树、食管、心脏等的毒副作用较大,从而限制了其在中央气道病变的支气管ACC患者的应用。因此,需要更多的临床研究来探索理想的组分和剂量,以保证长期疗效,从而提高患者的生活质量,延长总生存期[18]。该肿瘤还有沿气管支气管树广泛生长的趋势,故手术过程中应尽可能完全切除,予以气管支气管成形术。既往有研究报道少数病例采用支气管镜介入治疗,但在近几年的报道中,支气管镜介入治疗的优势已成为热点[19-20]。ELHIDSI等[19]报道了1例对于瘤体过大不可切除的支气管ACC伴危及生命的严重中央气道阻塞行支气管镜下介入治疗后序贯放化疗可能会获得出乎意料的效果;赵剑波等[20]报道了支气管镜介入治疗能改善一部分姑息性治疗患者的通气情况,并提高生活质量,从而延长总生存期。房延凤等[21]也报道了支气管镜介入治疗可极大改善管腔狭窄情况,明显缓解气促、喘息等症状。本文例3,因患者高龄、心肺功能极差、手术风险很高,故考虑通过支气管镜下行气管肿物消融术,采用双极电凝消融,超高频电刀电切,氩气刀消融,冷冻治疗消融,激光刀消融。交替行支气管镜下特殊治疗20次,术后气管通畅95%,新生物仅有气管软骨部分残根。电子支气管镜介入治疗可成功治疗良性或恶性肿瘤引起的中央气道阻塞。气道内肿瘤消融或凝固的热疗法包括电灼、氩等离子体凝固和冷冻疗法[22-23]。
有文献报道,支气管ACC的预后主要取决于组织学分型、肿瘤分期及手术切缘状态[24-25]。肿瘤大小和年龄是预后的独立影响因素,大多数早期支气管ACC患者预后良好。尽管支气管ACC被称为“低度恶性、无痛性腺癌”,但其具有侵犯神经、远处转移和局部复发的高度倾向[26-27],患者的淋巴结转移率为18.2%~35.3%。既往有研究报道,淋巴结转移与ACC预后无关[2,28-32],但在近年研究发现,淋巴结转移率和转移的淋巴结数是预后的影响因素[33-37]。WO等[38]研究表明,支气管ACC和瘤体较大都是淋巴结转移的危险因素,并且淋巴结转移率≤0.07与良好的预后有关。因此,在未来的临床工作中,我们应完善淋巴结的相关检查,为患者提供更为准确的预后分析。大多数研究表明,术后辅助放疗能很好地控制疾病的进展并延长总生存期,但也有文献研究表明,放疗剂量可能会干扰疾病的控制,周围神经侵犯也被视为预后不良的影响因素[39]。大部分支气管ACC预后良好,但当管腔极度狭窄而致严重呼吸困难时,病死率上升。HADJU等[40]研究报道,支气管ACC的平均生存时间为9年,而鳞状细胞癌为9个月,5年总生存率约为30%,但当有气管外扩张时,生存率降至18%。因此,管腔外侵犯也是预后不良的因素之一。本文例2即因气管隆突处被管腔外占位性病变挤压而致管腔极度狭窄,从而引发急性呼吸衰竭,甚至呼吸心跳骤停,虽抢救成功,但已造成不可逆的多器官功能衰竭,最终因后续治疗无效而死亡。
复发和转移的一些不良预后因素已被报道。然而,这些预测因素仍不确定[41]。XIE等[42]研究结果表明,Notch1与FABP7的表达与支气管ACC中较短的无复发生存时间显著相关。在多变量分析中,Notch2是无复发生存时间和总生存期较短的独立影响因素,FABP7仅与较短无复发生存时间相关,Notch1和FABP7的过度表达与极差的预后相关,Notch1和FABP7表达阴性可确定为最佳预后组,而这2个标志物中的一个表达可确定中间预后组。该研究还表明,Notch1和FABP7的过度表达与病理分型中的实性结构相关。Notch通路参与干细胞的维持、细胞的增殖和血管的生成[43]。XIE等[42]研究也表明,Notch1和FABP7是支气管ACC患者总生存期和术后临床辅助治疗效果的独立影响因素,尤其是对放疗效果的影响。总之,该研究证实了Notch1和FABP7在部分支气管ACC中的表达,且Notch1和FABP7高表达的患者复发风险及病死率显著增加,期待更多的前瞻性研究进一步明确。
2.4误诊原因分析 早期临床表现不典型,接诊医师思维局限,医技检查方法应用不恰当。支气管ACC较支气管哮喘罕见,发病率低,且关于此病的临床资料大多数来自个案报道,故容易被临床医师忽视;早期支气管ACC主要表现为喘息、慢性咳嗽咳痰,且病程缓慢,与慢性支气管炎、支气管哮喘(稳定期)等呼吸道疾病相似,当气管肿物严重阻塞管腔时才表现为典型的呼吸困难,听诊双肺可闻及响亮的哮鸣音,因此极易误诊为支气管哮喘急性发作,且胸部X线难以发现早期病灶。本文3例均因“喘息加重”就诊,入院前曾多次于当地医院行胸部X线检查,未行胸部CT及电子支气管镜检查,急性期常表现为呼吸困难,双肺可闻及哮鸣音,故一直以支气管哮喘急性发作期治疗,当治疗效果不佳,再次回顾病情发展,发散临床思维后,决定完善胸部CT及行电子支气管镜检查时才发现气管肿物,最终病理检查确诊支气管ACC,而延误了治疗时机。
2.5防范误诊措施 临床医师应加强对支气管ACC的认识,对于以常见呼吸道症状就诊的患者应常规行胸部CT检查,胸部CT较胸部X线辨识度高,可发现早期病灶;对于一些常见的呼吸道症状经常规治疗后未见缓解的患者,应行电子支气管镜检查明确原因。电子支气管镜检查能够直观观察病灶的部位、大小、形态等特征,还能够取活检进一步明确诊断,是不可或缺的诊疗手段。支气管ACC虽罕见,但因其症状不典型,发现时大部分已处于晚期,已有典型的呼吸困难症状,应提高警惕,加强呼吸道管理,防范呼吸心跳骤停而造成不可逆多脏器功能衰竭的发生,故早期发现及诊断极为重要,避免误诊、耽误治疗时机。

