潮气呼吸肺功能检测在儿童支气管肺炎中的临床应用
马小娜
【摘 要】目的 分析潮气呼吸肺功能检测应用于儿童支气管肺炎临床诊治中的作用。方法 选取2021年8月-2022年8月我院收治的43例支气管肺炎患儿为研究对象,将其作为观察组,同时纳入同时间段于我院门诊进行潮气呼吸检测的35名健康婴幼儿作为对照组,分别进行潮气呼吸功能检测,比较两组肺功能参数。结果 两组潮气量比较,差异无统计学意义(P>0.05);观察组呼吸比、达峰容积比、达峰时间比、呼吸流速25%、呼吸流速50%、呼吸流速75%均低于对照组,呼吸频率高于对照组,差异有统计学意义(P<0.05)。结论 潮气呼吸监测对儿童支气管肺炎的诊断具有良好的辅助作用,可以更好地了解患儿的肺部情况,无需进行其他辅助配合,患儿及家属的接受度较高,值得临床应用。
【关键词】潮气呼吸肺功能检测;儿童支气管肺炎;潮气量;呼吸频率
中图分类号:R725.6 文献标识码:A 文章编号:1004-4949(2023)01-0099-04
Clinical Application of Tidal Breathing Pulmonary Function Test in Children with Bronchial Pneumonia
MA Xiao-na
(Department of Pediatrics, Anshun People’s Hospital, Anshun 561000, Guizhou, China)
【Abstract】Objective To analyze the role of tidal breathing pulmonary function test in clinical diagnosis and treatment of children with bronchial pneumonia. Methods A total of 43 children with bronchopneumonia admitted to our hospital from August 2021 to August 2022 were selected as the research objects, and they were taken as the observation group. At the same time, 35 healthy infants and young children who underwent tidal breathing pulmonary function test in our hospital during the same period were included as the control group. The tidal breathing pulmonary function test was tested and the lung function parameters of the two groups were compared. Results There was no significant difference in tidal volume between the two groups (P>0.05). The respiratory ratio, peak volume ratio, peak time ratio, respiratory flow rate 25%, respiratory flow rate 50 % and respiratory flow rate 75% in the observation group were lower than those in the control group, and the respiratory frequency was higher than that in the control group, the differences were statistically significant (P<0.05). Conclusion Tidal breathing pulmonary function test is a good adjunct to the diagnosis of bronchopneumonia in children, does not require other auxiliary cooperation from the child, and is highly accepted by patients and their families, so it is worth promoting its use in clinical good.
【Key words】Tidal breathing pulmonary function test; Bronchial pneumonia in children; Tidal volume; Respiratory frequency
兒童支气管肺炎(bronchial pneumonia in children)是儿童常见的呼吸道疾病,其死亡率在儿科疾病中居于首位,主要根据肺功能判断感染后肺损伤的情况。小儿呼吸系统发育不完善,且代谢旺盛,耗氧量也相对较高。因此当小儿肺炎发作时,潮气量不足,常通过提高呼吸频率来满足身体的新陈代谢需要,潮气量是肺通气功能监测中的一个重要参数。儿童在呼吸道疾病患病期间更可能导致肺功能异常,因此,儿童的肺部机能检验能为疾病的诊断和评价治疗效果提供良好的基础。潮气肺功能检测是一项无创的诊断技术,广泛应用于呼吸道疾病的诊断与鉴别中[1]。1957年,Bouhuys潮气呼吸肺功能测定首次应用于儿童呼吸道疾病中,90年代开始被广泛使用于肺部功能测试中,是目前小儿肺功能检测中最好的一种检测手段[2]。该方法主要测量儿童在安静睡眠时的呼吸参数以反映儿童的肺功能,其测量原理是根据面罩上的呼吸流速感应器功能,对静息状态下的呼吸容量、呼吸速度和频率以及腹腔的运动程度进行分析,判断幼儿的健康状态,已广泛应用于临床幼儿的肺功能测定中。肺功能检查是查看呼吸道疾病有无影响肺通气功能的重要手段,可对预后和病情进行评价,该技术在呼吸内科、胸腹外科、妇产科、儿科、高原医学等领域均有广泛的应用。由于儿童支气管肺炎患儿的年龄较小,依从性较差,而潮气呼吸肺功能检测无需儿童过多的配合,检测方便,适用性广泛[3,4]。基于此,本研究旨在观察潮气呼吸肺功能检测在儿童支气管肺炎中的临床应用,现报道如下。
1.1 一般资料 选取2021年8月-2022年8月安顺市人民医院收治的43例支气管肺炎患儿为研究对象,将其作为观察组,同时纳入同时间段于我院门诊进行潮气呼吸检测的35名健康婴幼儿作为对照组。观察组男26例,女17例;年龄4个月~5岁,平均年龄(2.22±1.44)岁。对照组男27例,女8例;年龄1~5.5岁,平均年龄(2.60±1.32)岁。两组性别、年龄比较,差异无统计学意义(P>0.05),研究可比。本研究经我院医学伦理委员会审核批准,所有患儿家属均知情同意并签署知情同意书。
1.2 纳入及排除标准 纳入标准:①均经临床确诊为支气管肺炎,存在咳嗽、伴有发热和呼吸急促等症状;②年龄≤12岁。排除标准:①12 h内服用过治疗肺炎药物者;③中途转院或退出研究者;③合并其他疾病,出现严重感染者。
1.3 方法 两组患儿入院后,分别给予潮气呼吸功能检测。包括潮气性呼吸和肺功能测定:①检测前准备:放松患儿颈部,并仔细地清理其鼻咽部的分泌物(适当用力,不能伤害到患儿),以保证呼吸的畅通;接下来,在患儿自然睡眠或安眠者(肛塞30~50 mg/kg水合氯醛栓剂)入睡后,将其置于测试床上,取仰卧位[ 5 ];②检测:先检查面罩是否有气体泄漏,然后把口罩套在患儿口鼻处,每次测量ynvi20wh平静呼吸;每个患儿进行5次连续测试,每次测试的峰值时间比(TPTEF/TE)与峰值体积比(VPEF VE)相差不超过10%,测试结束后将潮式呼吸肺功能的各项指标输入到计算机中,进行统计[6,7]。
1.4 观察指标 分别对观察组与对照组的肺功能参数进行统计分析,参数包括潮气量、呼吸比、呼吸频率、达峰容积比、达峰时间比以及呼吸流速25%、呼吸流速50%、呼吸流速75%[8]。肺功能测定指数标准:达峰时间与容积率是反映小气道堵塞程度的一个重要指标,当堵塞程度增加时,其比例也随之下降。达峰时间比及达峰容积比两者正常值都在28%~55%之间;23%~27%属于轻微梗阻;15%~22%属于中度梗阻;<15%属于严重梗阻[9,10]。
1.5 统计学方法 采用SPSS 20.0统计学软件对本研究数据进行分析,计数资料采用[n(%)]表示,组间比较行χ2检验;计量资料采用(x-±s)表示,组间比较行t检验;P<0.05表示差异有统计学意义。
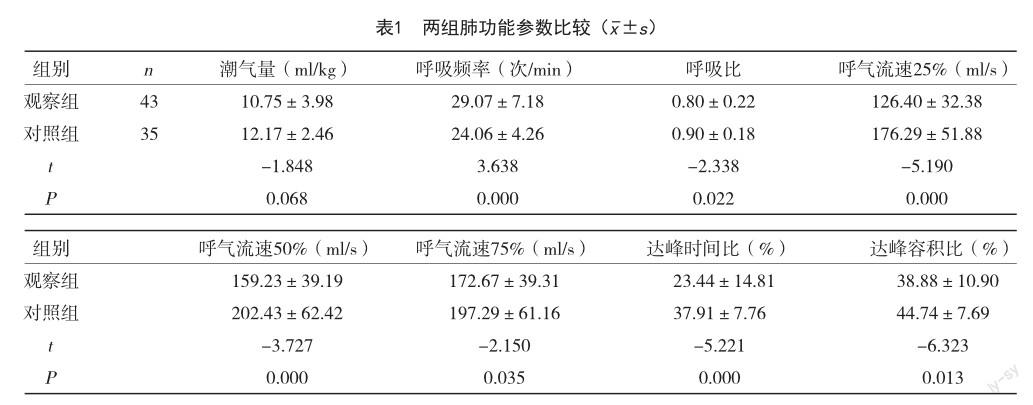
观察组呼吸比、达峰容积比、达峰时间比、呼吸流速25%、呼吸流速50%、呼吸流速75%均低于对照组,呼吸频率高于对照组,差异有统计学意义(P<0.05);两组潮气量比较,差异无统计学意义(P>0.05),见表1。
肺部影像学检查受辐射、家属顾虑等因素的影响,使儿童支气管肺炎的诊治变得困难,对儿童肺炎的控制也越来越不理想,从而使儿童就诊率和住院率大大提高[11]。潮气呼吸肺功能测定对小儿支气管肺炎的诊断及治疗具有重要意义[12],但婴幼儿的依从性较差是一种限制。肺功能测定技术是近年来发展起来的一种新型技术,通过测量婴幼儿在静止状态下的自主呼吸潮气体积曲线和对应的呼吸参数反映出患儿的肺功能情况,为诊断和治疗提供依据[13,14]。达峰时间比是检查出小儿气道堵塞的一个重要的判断依据,有气管堵塞的低呼吸道传导率幼儿,随着达峰时间比的降低,阻塞程度越严重,比率愈低。达峰容积比是检查出小儿气道堵塞的另一个重要的判断依据,它基本随着达峰容积比的变化而变化,两组指标同步变化,正常范围为28%~55%。达峰时间比和达峰容积比是儿童气道堵塞的主要标志,其比例随堵塞程度的增加而减小,一般正常值在28%~55%。当患儿在睡眠状态和自主呼吸时,便可以进行潮气呼吸肺功能的测量,无需儿童进行特殊协助配合,特别适合用于儿童的心肺功能检测[15,16]。支气管肺炎儿童在进行治疗前和治疗后肺功能指标表现出不同的特征,从而可以间接地评价病情、评价药物和治疗效果,而潮气呼吸肺功能测定可以反映儿童气道阳寒的严重程度,判断肺功能损害程度,为临床诊断提供参考,同时也可以评价手术儿童的生存能力,对重症儿童的监护也有一定的参考价值[17,18]。
本研究结果显示,两组潮气量比较,差异无统计学意义(P>0.05);观察组呼吸比、达峰容积比、达峰时间比、呼吸流速25%、呼吸流速50%、呼吸流速75%均低于對照组,呼吸频率高于对照组,差异有统计学意义(P<0.05),这是由于急性期气道存在炎症,导致气道内的分泌物增加、呼吸膜变厚、平滑肌发生痉挛,这些原因都会造成下呼吸道出现堵塞现象,影响气流进出,肺部呼吸功能的障碍的出现对血氧和动脉氧的饱和度产生了很大影响,潮气量也随之下降,相互作用下,对兴奋呼吸中枢造成反射,导致呼吸频率急、心率加快等不良反应的发生[19]。支气管肺炎患儿呼吸和换气功能紊乱,通过再循环代偿性呼吸频率升高,保持每分钟的呼吸量,以满足身体需要。肺活量与潮气量相比具有代偿潜能5~10倍,但是在发生肺炎的情况下,新生儿的残气量增加,再加上大死腔、基础呼吸快、气道易阻塞等原因,使肺活量难以达到适当的补偿作用,故小儿呼吸衰竭在临床中的发病率要高于老年患者[20]。小儿支气管肺炎急性期伴随着呼吸道的发炎而延长,儿童在接受药物治疗后,呼吸功能和呼吸道阻塞均有改善。
潮气呼吸肺功能检测使用方法简单、得出结果迅速、检测结果准确,不需要进行配合,克服了以往检查中患儿依从性差的不足,用法安全,不会对儿童造成损伤,在临床上得到广泛应用,观察儿童气道有无堵塞、肺功能损害、肺炎的类型、疾病的进展等,提供客观的临床疗效及预后的评价[21]。潮气呼吸肺功能是一项重要的临床诊断指标,但目前我国还没有一个统一的诊断标准,3岁以下儿童容易发生假阳性,因此对这类儿童,临床医师应特别慎重,并结合其它检查结果做出最终判断[22,23]。在潮气呼吸检测过程中,对呼吸检测的影响因素必须特别重视且需加以有效控制,规范检验工作人员的操作,以获得更精确、更有效的指标,为临床诊治提供科学依据。
综上所述,潮气呼吸监测对小儿支气管肺炎的诊断具有良好的辅助作用,可以更好地了解患儿的肺部情况,无需进行其他辅助配合,患儿及家属的接受度较高,值得临床应用。
[1] 陈燕鸽,张峰,黄莹.潮气肺功能联合血清25(OH)D水平检测早期诊断儿童哮喘的价值[J].海南医学,2021,32(15):1975-1978.
[2] 董汉权.支气管肺炎患儿潮气呼吸肺功能价值研究新进展[J].齐齐哈尔医学院学报,2018,34(21):3223-3224.
[3] 董晓艳,周源.潮气呼吸肺功能检测对婴幼儿哮喘诊断和管理的临床价值[J].中国实用儿科杂志,2021,36(6):433-437.
[4] 顾婷婷,尚莉丽.西药联合中医“序贯疗法”治疗儿童支气管肺炎病案举隅[J].中国民族民间医药,2021,30(7):82-84.
[5] 邵燕,顾承萍,李红叶,等.健康信念模式对支气管肺炎儿童父母健康教育的效果[J].中国妇幼健康研究,2021,32(4):588-592.
[6] 李雅莉,尹彩,梁梅燕.儿童支气管肺炎雾化吸入治疗的集束化护理效果分析[J].医学理论与实践,2021,34(7):1222-1224.
[7] 邱明明.阿奇霉素与甲泼尼龙联合治疗儿童支气管肺炎[J].中外医疗,2021,40(10):97-100.
[8] 陈琴琴,陈碧珠,李国梅.路径载体式优质护理内核干预法在支气管肺炎儿童病例中的应用[J].黑龙江医学,2021,45(2):177-178.
[9] 张盛鑫,袁林,卓志强,等.呼出气一氧化氮和潮气呼吸肺功能检测在毛细支气管炎中的应用价值[J].中国全科医学,2021,24(5):551-554.
[10] 张旭,刘长山.婴幼儿潮气呼吸肺功能临床应用进展[J].国际儿科学杂志,2022,49(3):183-187.
[11] 巫斌,黄从付,李秀云,等.潮气呼吸肺功能及炎症因子浓度检测评估家庭雾化疗效的临床价值[J].现代医院,2020,20(9):1378-1381.
[12] 庞焕香,谭艳芳,刘运可.孟鲁司特钠咀嚼片用于临床治疗儿童支气管肺炎的疗效评估[J].中国现代药物应用,2020,14(17):148-150.
[13] 聂晖,韦红.潮气呼吸肺功能测定在婴幼儿喘息性支气管肺炎中的应用[J].中国医学前沿杂志(电子版),2015,7(11):136-140.
[14] 白静.肺功能检测中影响肺功能测定的影响因素及对策探讨[J].临床医药文献电子杂志,2019,6(45):161.
[15] 李炳烨.肺功能测定在支气管炎与支气管哮喘中的诊断作用[J].饮食保健,2017,4(1):241-242.
[16] 苏腾腾,康平,汤昱.哮喘患儿潮气呼吸肺功能测定参数的临床评估价值及其与临床症状评分的关系研究[J].中国中西医结合儿科学,2020,12(1):69-72.
[17] 劉蓓,张瑄.热毒宁注射液治疗儿童支气管肺炎的临床疗效观察[J].四川解剖学杂志,2020,28(3):100-101.
[18] 王丽.潮气呼吸肺功能联合支气管舒张试验对小儿支气管肺炎鉴别诊断的意义[J].智慧健康,2022,8(13):29-31.
[19] 刘楠楠.支气管扩张患者的肺部影像特点和呼吸功能相关性探讨[J].中国社区医师,2021,37(33):102-103.
[20] 郁志伟,谢娟娟,钱俊,等.体外过敏原与潮气呼吸肺功能测定在喘息性支气管炎中的作用[J].南京医科大学学报(自然科学版),2010,30(2):249-251,273.
[21] 王大卫,王军,张静,等.婴幼儿潮气肺功能的临床应用价值研究[J].宁夏医学杂志,2017,39(4):373-375.
[22] 周谨,谭志团,卓珠琳,等.儿童支气管肺炎病原菌及血清IL-6和SAA水平[J].中华医院感染学杂志,2020,30(16):2540-2543.
[23] 张桂云.呼吸窘迫综合征新生儿治疗后潮气呼吸肺功能的检测分析[J].吉林医学,2020,41(6):1422-1423.
编辑 扶田

