超声引导三维立体水平式乳腺微创旋切术治疗乳房病损的临床疗效
白正阳, 刘尧邦, 李 欣, 李金平
(1.宁夏医科大学临床医学院,银川 750004; 2.宁夏医科大学总医院肿瘤外一科,银川 750003)
真空辅助乳腺活检(vacuum-assisted breast biopsy,VABB),即乳腺微创旋切技术,于1995 年由放射科医生Fred Burbank 和医疗设备工程师Mark Retchard 研发。自1998 年起该项技术逐步在临床上开展并不断优化[1]。VABB 系统大体是采用中空管腔设计的旋切刀,在旋切刀刀槽处通过负压吸住待切除部位并完成旋切过程。随着活检诊断技术的发展和新开发VABB 的日益普及[2-4],精准定位以及高效切除病灶是目前研究的热点[5]。目前,已报道的关于VABB 的术式大多为传统垂直式乳腺旋切术[6],而我院所使用的超声引导三维立体水平式乳腺微创旋切术[7]可快捷、高效地定位乳腺病灶,较精确、完整地切除病灶。本研究回顾性分析了我院超声引导三维立体水平式乳腺微创旋切术患者的临床资料,总结了超声引导三维立体水平式乳腺微创旋切术的优势,现报道如下。
1 资料与方法
1.1 一般资料
选取2020 年8 月至2022 年3 月宁夏医科大学总医院肿瘤外一科收治的因乳房病损行微创旋切手术患者155 例,中位年龄37 岁。根据旋切方法不同分为传统垂直式微创旋切术(对照组,77 例;共92 个病灶);超声引导三维立体水平式乳腺微创旋切术(观察组,78 例;共83 个病灶)。全部患者术前行乳腺彩超并根据检查结果评估分级。两组患者手术均由科室同一组医师完成。
1.2 仪器设备
麦默通锐旋双向真空辅助乳房活检与旋切系统(mammotome revolve)由美国强生公司生产;全数字超声显像诊断仪(CTS-7700PLUS)由汕头市超声仪器研究所股份有限公司生产。
1.3 方法
1.3.1 术前超声体表定位 患者取仰卧位,彩超检查确定肿块位置、大小、数量,用龙胆紫定位标记肿块及穿刺点(距肿块约3 cm),穿刺点应尽量选择在乳晕周围或靠近乳房的腋前线。
1.3.2 超声引导下局部浸润麻醉 常规消毒铺单,超声探头及旋切刀柄套无菌保护套。按比例配制膨胀液[20 mL 利多卡因+20 mL 含有肾上腺素的氯化钠溶液(1 mg 肾上腺素+250 mL 0.9%氯化钠溶液)],用12 号长针头局部浸润麻醉,在超声引导下,使超声探头与长针头平行,先将膨胀液注入肿块近皮肤侧,再将膨胀液注入肿块近基底侧,使肿块以“三明治”式被膨胀液包裹,在注射膨胀液时,应尽量使针头靠近瘤体,并确保瘤体完整。
1.3.3 传统垂直式微创旋切法切除病损 待局部麻醉满意,用11 号尖刀片在乳房表面开3 mm切口。超声引导下,将8G 旋切刀刺入至病灶的正下方,使超声探头、乳腺肿块、旋切刀槽三者所在的平面与胸壁垂直,旋切刀槽于肿块下方并确定位置和深度合适后,向左右两侧扇形旋转旋切刀座以调整切口角度对乳腺肿块逐条切除。当超声确定肿块被完全切除,无病灶残留及活动性出血后,终止旋切,置入冲洗软管,注入含有少量肾上腺素的生理盐水,冲洗残腔,手控负压吸出。检查完毕后,术区表面用胸带加压包扎48 h(图1A)。

图1 传统微创旋切与三维水平式微创旋切对比示意图
1.3.4 超声引导三维立体水平式乳腺微创旋切法切除病损 局部麻醉满意,用尖刀片在预穿刺点开3 mm 切口,根据病灶情况,选取合适穿刺角度,在超声引导下,将8G 旋切刀刺入至病灶的正侧方(图1B),肿块与旋切刀刀槽所成平面与胸壁平行,之后通过超声探头分别在冠状面、矢状面及水平面对肿块进行定位。首先在冠状面(左右方向)定位(图2A),超声探头与旋切刀平行定位乳腺肿块的侧方边界,使刀槽尽量靠近乳腺肿块的侧方;之后在矢状面(上下方向)定位(图2B),超声探头与刀槽垂直定位乳腺肿块的深浅位置,使刀槽尽量靠近乳腺肿物的水平侧方;之后在水平面(前后方向)定位(图2C),超声探头回到与旋切刀槽平行状态,定位乳腺肿物与旋切刀槽的相对位置,使旋切刀槽位于乳腺肿物的水平正侧方,即乳腺肿块完全处于旋切刀槽范围内(图2D)。在旋切肿块过程中保持旋切刀刀槽与肿块平行,通过调整超声探头的位置,分别在冠状面、矢状面、水平面对乳腺肿块进行旋切。术中及时吸除术野积血,有明显活动性出血时关闭刀槽后出针,超声引导下于活动性出血点局部压迫10 min,无明显活动性出血后再次进针继续旋切。之后通过超声分别在矢状面、冠状面、水平面观察术区,抽吸病损残腔局部的渗液,超声探查无明显异常回声,明确无病灶残留后,终止旋切,置入冲洗软管,注入含有少量肾上腺素的生理盐水,冲洗残腔,手控负压吸出。穿刺点皮肤小切口重新消毒,敷贴覆盖在术区表面,之后用胸带加压包扎48 h(图3)。
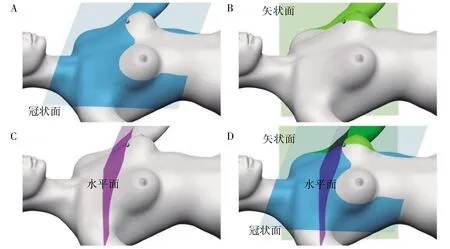
图2 三维立体定位乳腺肿块

图3 超声引导三维立体水平式乳腺微创旋切术过程
1.3.5 确认病损完全切除 在术前超声体表定位时,通过超声显像肿块的形态、大小、回声强弱。在切除肿物后,使超声探头与刀槽垂直,通过超声显示屏可以观察到旋切肿块后存在残腔,由于乳腺肿块多以低回声结节为主,与残腔在超声下显示近似,通过开启旋切刀负压吸引,可以明显观察到显示屏上低回声区消失,同时与术前彩超进行对比,进一步明确病损是否完全切除。
1.4 观察指标
1.4.1 手术相关指标 包括手术时间、出血量。
1.4.2 术后并发症 主要观察切口感染、皮下血肿、皮下瘀斑、乳房畸形、皮肤破损、并发症发生率,随访3、6、12 个月,比较观察组与对照组的病灶残留情况。
1.4.3 术后满意度评分 参考黄光钺等[8]、宋潇[9]研究制定乳房美观满意度评分表,评价指标包含乳房对称性、皮肤凹陷程度、质地与弹性、皮肤颜色、手术瘢痕、乳头横向偏移距离、乳头纵向偏移距离、乳房顺应性差值等8 个维度。总分8~32分,治疗后乳房美观评分>25 分为非常满意;18~25 分为满意;低于18 分为不满意。患者术后2个月,由指定医生进行客观评分。
1.5 统计学方法
采用SPSS 26.0 统计学软件进行数据处理,计数资料用频数、百分比(%)表示,组间比较采用χ2检验;计量资料服从正态分布以均数±标准差(±s)表示,组内比较采用t检验;不服从正态分布的资料采用中位数和四分位数间距[M(P25,P75)]表示,组间比较采用非参数检验。P≤0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床基线资料比较
两组患者年龄、肿块最大径、肿块位置、病理类型方面差异均无统计学意义(P均>0.05),具有可比性;在肿块数目方面,观察组单发占比高于对照组(P<0.05),见表1。

表1 两组患者临床基线资料比较
2.2 两组患者手术时间和出血量比较
观察组患者手术时间和出血量均少于对照组(P均<0.05),见表2。
表2 两组患者手术时间和出血量比较( ±s)

表2 两组患者手术时间和出血量比较( ±s)
组别 n 手术时间/min 出血量/mL观察组 78 15.60±0.64 13.50±3.51对照组 77 21.16±0.87 16.90±2.62 t 值 5.403 6.076 P 值 <0.01 <0.01
2.3 两组患者术后并发症比较
观察组与对照组患者均未发生切口感染。观察组患者术后并发症发生率低于对照组(P<0.05),见表3。

表3 两组患者术后并发症比较[例(%)]
2.4 两组患者术后满意度评分比较
观察组患者术后乳房对称性、皮肤凹陷程度、质地与弹性、皮肤颜色、乳头纵向偏移距离、乳房顺应性差值及总分均优于对照组,观察组术后满意度总分高于对照组(P均<0.05);而术后乳头横向偏移距离、手术瘢痕评分比较,观察组与对照组差异均无统计学意义(P均>0.05),见表4。

表4 两组患者术后满意度评分比较[M(P25,P75),分]
2.5 两组患者术后随访病损残留比较
分别从观察组与对照组中随机选取40 例患者,术后随访3、6、12 个月评估术后病损残留情况。结果显示,观察组与对照组术后病损残留差异均无统计学意义(P均>0.05),见表5。
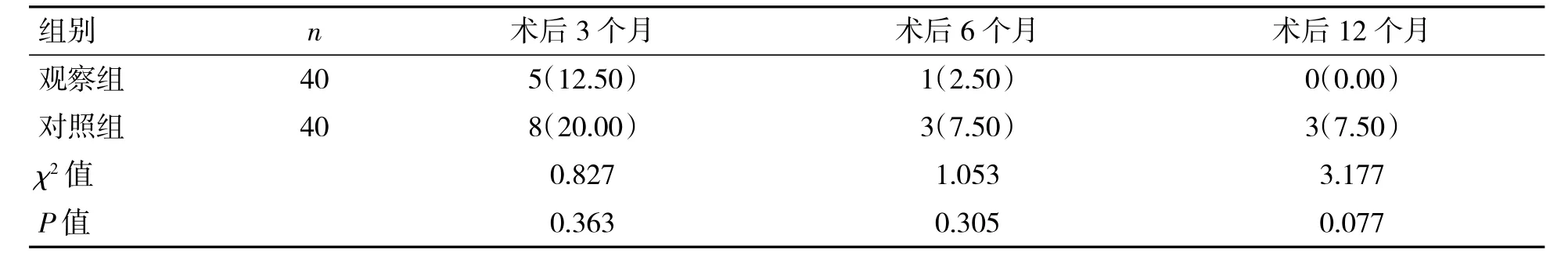
表5 两组患者术后随访病损残留比较[例(%)]
3 讨论
VABB 装置对于隐匿性、深部、<1 cm 的病变具有较高的活检准确率[10]。超声引导下VABB 可顺利完成乳腺肿块的微创旋切,具有操作简单、定位准确、手术时间短、创伤小、术后并发症少的优点[11]。麦默通锐旋双向真空辅助乳房活检与旋切系统在超声引导下可实现实时显像,进行动态观察,从而通过精确定位、运用负压吸引等手段完成对乳腺良性肿瘤彻底切除。通过此方法可为术后病理学检查提供高质量的病理标本。随着个人体检意识的加强,针对超声检查评价在BIRADs 3~4a 类,或有乳腺癌家族史、存在乳腺癌风险的患者,乳腺微创旋切技术可能对乳腺癌早发现、早诊断提供新的诊断方法[12]。
乳腺微创旋切技术至今已有20 余年,传统垂直旋切术切除乳腺肿物是在乳腺超声引导下将旋切刀刺入肿块正下方,将超声探头与旋切刀垂直摆放后,使超声探头、乳房肿物及旋切刀槽所在的平面与胸壁垂直[7]。利用在超声下回声强弱变化,使旋切刀在超声显示屏上出现“三点一线”,以此为标准,向左右两侧扇形旋转旋切刀座以调整切口角度对乳腺肿块逐条切除。对于表浅的肿物及乳腺腺体较小的患者,由于旋切过程中,术者手持超声探头习惯性向下用力,垂直式旋切有损伤表面皮肤的风险。而超声引导三维立体水平式乳腺旋切术,首先在超声引导下将旋切刀准确刺入肿块正侧方,肿块与旋切刀槽所在平面与胸壁平行,即为水平式旋切。此过程在水平面旋切,减少了损伤皮肤的风险。此外,该术式通过三维立体定位肿块。冠状面即左右方向,通过调整超声探头与旋切刀平行从而定位肿块的侧方边界;矢状面即上下方向,通过超声探头与旋切刀垂直从而定位肿块的深浅位置;水平面即前后方向,超声探头回到与旋切刀槽平行状态,定位乳腺肿块与旋切刀槽的相对位置。以上方法相当于在多个层面对肿块进行准确定位切除。通过此种超声引导三维立体水平切割肿块,比传统单纯垂直旋切能更加精确定位肿块,减少了正常乳腺组织的损伤,同时更大程度避免了对血管、皮肤及胸大肌的损伤。因此,采用超声引导三维立体水平式旋切乳腺肿物有以下优点。
3.1 缩短手术时间
由于采取了三维立体精确定位,只要保证刀槽在肿块正侧方,采用水平式旋切,<1 cm 的病损8 min 左右即可完整切除。而传统垂直旋切术需要刀槽与超声探头保持在一条直线上,肿块较大时在切除过程中要反复调整位置,延长了手术时间。本研究显示,超声引导三维立体水平式乳腺微创旋切术平均用时15 min,最快只需5 min,传统的垂直旋切术平均用时21 min。侯宝强[13]采用传统旋切术耗时约22 min。结合文献可以确定,超声引导三维立体水平式乳腺旋切技术可以缩短手术时间。
3.2 降低出血量
关于血管和肌肉损伤,因病灶周围(乳房内)多为超声难以探及的小血管,血管损伤难以避免。超声引导三维立体水平式微创旋切是在超声引导下将超声探头十字交叉,可以更准确地将旋切刀至于病灶正侧方,从而更精准地切除乳腺病损,减少对周围的乳腺组织、血管及肌肉的损伤,因此出血量较低。而传统的垂直旋切法在一个水平反复旋切,切除病灶的同时也切除了部分周围的乳腺组织及血管,对于靠近胸大肌的病损很容易切除部分胸大肌,引起肌肉出血。为了较准确统计术中出血量,首先统计吸引器废液桶内液体量,再统计与主机相连接生理盐水的使用量,两者差值即为出血量。本研究显示,采用超声引导三维立体水平式旋切平均出血量少于传统垂直旋切术的平均出血量。陈桂林等[14]采用传统旋切术出血量约26.56 mL。结合文献,可以确定超声引导三维立体水平式乳腺旋切术可以降低手术出血量。
3.3 降低术后并发症的发生率
由于超声引导三维立体水平式乳腺旋切术的精准性,即定位准确、精准旋切,因此术后出现血肿、乳房畸形、皮肤损伤、局部感染等并发症减少。而传统的垂直旋切法在切除较大病损时需要反复旋切,在切除病损的同时也切除了部分周围乳腺及脂肪组织,导致术后出现局部凹陷的乳房畸形,在切除靠近胸大肌的病损时会波及胸大肌导致出血,形成术后血肿,在切除靠近皮肤的病损时会损伤皮肤。本研究显示,超声引导三维立体水平式乳腺旋切术后仅出现局部瘀斑,可能是术中损伤小的血管所致,没有出现乳房畸形、术后血肿、皮肤损伤等并发症。而传统的垂直旋切法出现术后血肿2 例、乳房畸形1 例、皮肤损伤1 例,出现术后并发症的概率高于前者。何鹏等[15]报道了40 例传统旋切手术术后发生血肿的有6例(15%),发生乳房畸形的有3 例(7.5%)。因此,推断采用超声引导三维立体水平式乳腺旋切术有可能降低微创旋切术后并发症。
3.4 降低术后残留病灶的可能性
乳腺病损微创旋切在治疗良性乳腺病损中存在的最大争议是术后残留病灶[16]。采用超声引导三维立体水平式乳腺旋切术可以最大限度地降低病灶残留,但需要操作者熟练掌握超声及手术技术。本研究发现,只要能把刀槽准确地放置在肿瘤的侧方,采用超声三维立体定位旋切刀从病灶的侧方可逐步完整切除,而传统的垂直旋切法很难做到。随访3 个月时,本研究中也发现了病损旋切区域的异常回声改变,但再观察一段时间后这种异常回声病灶消失,提示旋切术后发现异常回声要综合考虑可能的原因,不能妄断为病灶残留。但采用传统的垂直旋切的40 例患者在随访3 个月时有8 例怀疑有病灶残留,随访至12 个月时,仍然有3 例病灶存在,经再次手术也确认为病灶残留。
本研究存在一定的局限性,在做基线资料的分析中发现两组在旋切的肿瘤数量上有差异,采用超声引导三维立体水平式乳腺微创旋切术的观察组单发病灶的占比高于对照组,多发病灶的旋切导致术后并发症的发生率升高,影响研究结果。因此,后续可以通过扩大样本量或剔除多发病灶减少结果的影响。
综上所述,超声引导三维立体水平式乳腺微创旋切术可明显缩短手术时间,降低术中出血量,降低术后并发症的发生率,同时能降低术后病灶的残留,值得在临床推广应用。

