急性缺血性脑卒中抽吸导管直接取栓与支架加中间导管取栓疗效的对比研究
莫庆国,郝智东,李彪,刘琳,李战,李闯
齐齐哈尔医学院附属第三医院介入放射科,黑龙江齐齐哈尔 161000
脑部大血管发生栓塞或阻塞或闭塞会诱发脑细胞的损伤,出现神经功能障碍,严重者会导致患者发生残疾,甚至死亡[1-3]。针对于栓塞,临床常用的治疗手段是机械取栓。《急性缺血性卒中血管内治疗中国指南2018》的报道发现,在治疗脑卒中疾病的栓塞中,螺旋取栓器没有取栓支架系统效果理想[4-5]。随着社会科技的不断进步,医学技术的不断发展,作为新一代的抽吸取栓装置,其优点是操作简单,并且取栓手术时间短,对堵塞血管的再通率高,效果好[6-7]。本研究选取于2020 年1 月—2022年10 月来齐齐哈尔医学院附属第三医院治疗的急性颅内大动脉闭塞性缺血性卒中患者80 例,探讨抽吸导管直接取栓和支架加中间导管取栓两种方法在治疗急性颅内大动脉闭塞的疗效,希望为今后颅内血管堵塞的治疗提供科学可靠的指导依据。现报道如下。
1 资料与方法
1.1 一般资料
研究对象为本院收治的80 例急性颅内大动脉闭塞性缺血性卒中患者,按照随机数表法分为两组,即观察组和对照组,每组各40 例。观察组男29例(72.5%),女11 例(27.5%);年龄47~77 岁,平均(62.3±2.3)岁。对照组男32 例(80.0%),女8 例(20.0%);年龄46~78 岁,平均(62.24±2.4)岁。两组患者的性别、年龄等对比,差异无统计学意义(P>0.05),具有可比性。患者或家属签署知情同意书,伦理委员会论证通过本研究项目。
1.2 纳入与排除标准
纳入标准:患者年龄≥18 岁;影像学诊断由前循环颈内动脉闭塞、大脑中动脉M1 段闭塞或M2 段闭塞引起;改良Rankin 量表(Modified Rankin Scale,mRS)评分标准≤1 分;美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale, NIHSS)评分标准≥6 分;脑卒中发生的时间到穿刺手术治疗时间≤6 h;患者同意静脉溶栓治疗;患者及家属知晓整个治疗和随访过程[8]。
排除标准:术前影像学CT 或MRI 诊断出脑梗死面积大者;严重呼吸功能衰竭、严重的心脏疾病及肝肾功能异常者;服用降压药后血压为收缩压>180 mmHg 或者舒张压>100 mmHg;有出血风险及严重的凝血障碍者;不能配合完成随访者[9]。
1.3 方法
观察组患者采用抽吸导管直接取栓治疗,手术由经验丰富的副高职及以上医师担任第一术者,手术采取局部麻醉方式,适当给予镇静,某些梗死患者根据病情进行气管插管手术。采用改良Seldinger 技术穿刺右侧股动脉,穿刺成功后,造影明确闭塞血管。采用同轴技术,导引导管到位后,沿导引导管引入,抽吸导管置于与楔形位置接触的血栓,取栓内嵌式微导丝配合微导管。抽吸导管由术者依据闭塞血管选择合适的5F 或6F 导管。
对照组患者采用取栓支架加中间导管取栓进行治疗,支架组置入动脉鞘,8F 导引导管内嵌0.035导丝。首先将8F 导管装置放于病变血管最近处。到达指定位置后需撤出导丝,根据8F 引导管放入中间导管、微导丝及微导管,在病变近端处放中间导管,闭塞血管远端放微导管,通过造影诊断来确认微导管放置在闭塞段远端血管腔内。引入取栓支架Solitaire-FR,再用造影明确诊断闭塞近端血管的位置,轻轻撤出导管,使支架静置3~8 min 后撤出支架。再通满意后,术后复查颅脑CT。
1.4 观察指标
比较两组美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale, NIHSS)评分、改良Rankin 量表(Modified Rankin Scale, mRS)评分、血管再通率和手术后并发症的发生率。
NIHSS 评分标准:0~1 分表示正常或趋近于正常,1~4 分表示轻微中风,5~15 分表示中度中风,15~20 分表示中重度中风,20 分以上为重度中风。
用改良Rankin 量表评价患者术后的生活质量,标准为0 分为无症状;1 分为轻微症状,无功能障碍;2 分为轻度残疾;3 分为中度残疾;4 分为重度残疾;5 分为严重残疾。
对血管再通情况使用血流灌注分级来评定,前向血流评定(hrombolysis in cerebral ischenia rade,TICI)治疗术后3 级为血管完全再通,治疗术后2 级为血管部分再通,0~1 级为血管再通失败。血管再通率计算方法是(TICI2 级例数+TICI3 级例数)/总例数×100%。
并发症包括症状性颅内出血、蛛网膜下腔出血和栓子逃逸。
1.5 统计方法
采用SPSS 25.0 统计学软件进行数据分析,符合正态分布的计量资料以(±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者NIHSS 评分和MRS 评分比较
观察组患者的NIHSS 评分和MRS 评分与对照组相比均显著下降,差异有统计学意义(P<0.05)。见表1。
表1 两组患者手术前后NIHSS 评分和MRS 评分比较[(±s),分]
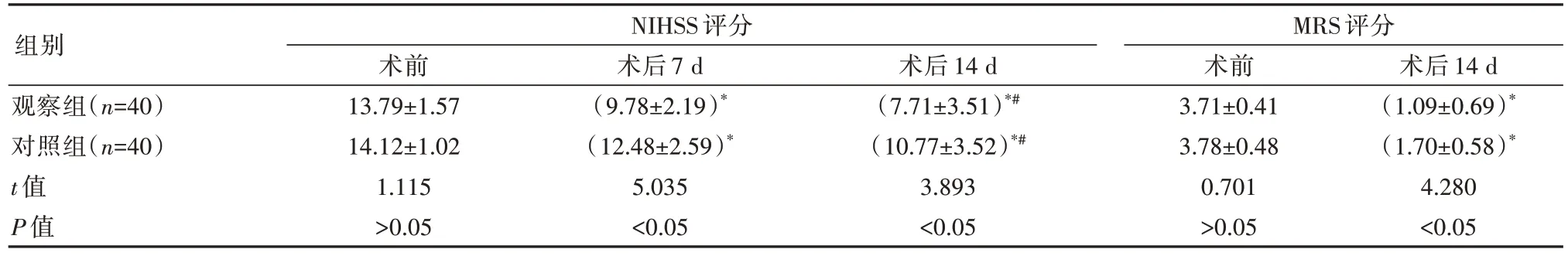
表1 两组患者手术前后NIHSS 评分和MRS 评分比较[(±s),分]
注:与本组术前相比,*P<0.05;与本组术后7 d 相比,#P<0.05
观察组(n=40)对照组(n=40)t 值P 值NIHSS 评分术前13.79±1.57 14.12±1.02 1.115>0.05术后7 d(9.78±2.19)*(12.48±2.59)*5.035<0.05术后14 d(7.71±3.51)*#(10.77±3.52)*#3.893<0.05 MRS 评分术前3.71±0.41 3.78±0.48 0.701>0.05术后14 d(1.09±0.69)*(1.70±0.58)*4.280<0.05组别
2.2 两组患者血管再通情况和相关并发症比较
观察组患者手术后的血管再通率高于对照组,并发症的发生率低于对照组,差异有统计学意义(P<0.05)。见表2。
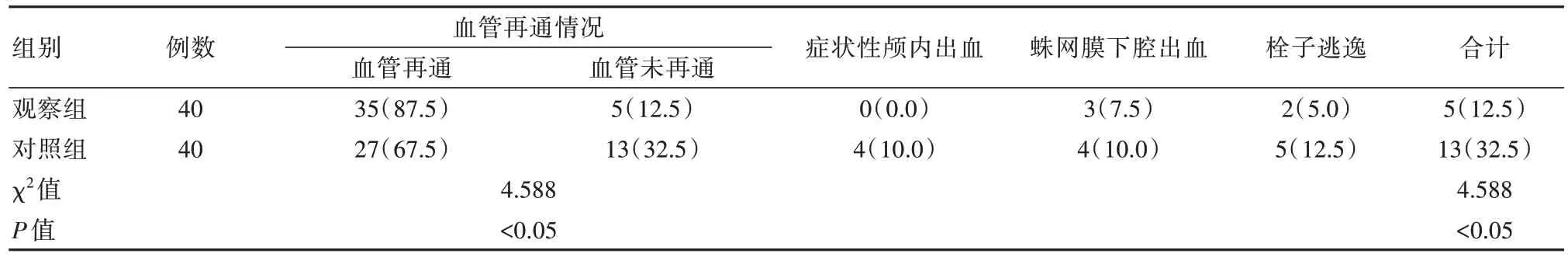
表2 两组患者血管再通情况和相关并发症比较[n(%)]
3 讨论
国内临床针对急性动脉闭塞主要通过机械取栓方式来治疗动脉的堵塞,而机械取栓方式中经常使用的是可回收支架取栓[10-11]。随着医疗水平的不断进步,出现了新型的手术方式,也就是直接抽吸取栓术,这种新兴的手术方式的优点是操作简便快捷,能快速对堵塞的血管完成再通[12-13],效果十分理想,但是该术式在国内临床上尚处于起步阶段。本文的研究结果显示,观察组手术后14 d的NIHSS 评分(7.71±3.51)分要显著低于手术后7 d(9.78±2.19)分,手术后14 d MRS 评分(1.09±0.69)分高于对照组(P<0.05)。观察组患者手术后的血管再通率为87.5%,高于对照组的67.5%(P<0.05)。与蒋学文等[13]的研究结果一致,其结论为观察组手术后第7 天、第14 天的NIHSS 评分明显低于对照组,手术后14 d NIHSS 评分为(9.71±5.53)分,手术后14 d MRS 评分为(1.07±0.61)分;观察组手术后的血管再通率高于对照组(P<0.05)。证实了中间导管抽吸取栓的效果比支架取栓要好,同时对促进患者神经功能恢复和恢复日常生活能力,对血管再通率效果十分理想,降低了患者手术后的并发症[14-15]。
脑部大动脉出现阻塞时,会引发血流速度减慢,使脑组织的供血出现不足的情况,影响脑功能。如果血栓栓子已经存在在微小动脉中,这样就会加重对脑组织的损伤,造成严重的脑缺血,会出现严重的神经功能损伤症状[16-17]。改善颅内动脉闭塞患者的临床症状的首要条件是尽早尽快通畅血管,使脑组织有充足的血液供应。有文献报道称,选择导管抽吸取血栓应用于心源性栓塞型患者治疗效果显著[18-19]。抽吸导管术直接抽取血栓的方法具有操作简单、实用性强等特点,使用原理是导管直接接触血栓,采用负压吸引,减少了血栓脱落、降低了远端血管堵塞的概率,值得基层医院大力推广应用,减少取栓支架的使用,为患者减轻了经济负担。
综上所述,急性缺血性脑卒中患者采用导管抽吸取栓治疗术临床观察效果显著,大幅度提高了患者堵塞血管的再通率,提高患者治疗效果,预后效果理想。

