血清可溶性髓系细胞触发受体-1、降钙素原与乳酸水平对重症肺炎患者短期预后的评估价值
傅顺金,廖岐鸣,金剑敏
金华市人民医院(温州医科大学附属金华医院),浙江 金华 321000,1.急诊医学中心;2.血透净化中心
重症肺炎具有发病急、进展快、并发症多、预后差的临床特点,易导致严重脓毒血症、感染性休克、多器官功能障碍等,严重威胁患者的生命安全[1]。随着我国老龄化进程加速、空气污染加重以及细菌耐药率的不断攀升,重症肺炎的发生率也明显升高[2]。早期诊断、病情严重程度以及预后准确评估对于指导临床制定恰当的干预方案,提高临床疗效,降低病死率具有十分重要的意义。无创血生化检查以及高效、敏感生物标志物筛选是提高重症肺炎诊断准确率以及预后评估的重要方法。前期大量研究探讨了C反应蛋白(C-reactive protein,CRP)、降钙素原(procalcitonin,PCT)、血乳酸、血肌酐、中性粒细胞与淋巴细胞比值(neutrophil to lymph cell ratio,NLR)等多种指标与重症肺炎的关系[3-5],不足之处是敏感度有限,特异度严重不足。此外,急性生理和慢性健康状况(acute physiology and chronic health status,APACHE II)和序贯器官衰竭(sequential organ failure,SOFA)评分[6]也是临床用于评估危重症患者生存预后的重要工具,缺点是随着临床治疗变化不灵敏,项目繁琐,应用不方便。
近期研究发现,髓系细胞触发受体-1(trigger receptor expressed myeloid cell-1,TREM-1)在机体炎症反应以及炎症性疾病中异常表达,与疾病进程高度相关[7]。炎症过程中,TREM-1可诱发细胞内Ca2+离子转移,激活磷脂酶络氨酸磷酸化细胞表面信号激酶,刺激吞噬细胞,进而分泌白细胞介素-8(interleukin-8,IL-8)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)和γ干扰素等炎症因子,进一步诱导髓过氧化物酶大量释放,正反馈调节持续放大炎症反应,最终表现为炎症瀑布样紊乱[8-9]。TREM-1主要活性成分为可溶性TREM-1(sTREM-1),被证实在脓毒症、恶性肿瘤、自身免疫性疾病等患者中高表达,提示预后不佳[10-11]。但是,sTREM-1在重症肺炎中的诊断和预后评估中价值还未得到验证。因此,本研究重点探讨血清sTREM-1、PCT与乳酸水平对重症肺炎患者短期预后的评估价值。
1 对象和方法
1.1 对象 选取2021年10月至2022年12月金华市人民医院确诊重症肺炎患者198例,其中,男111例,女87例,年龄60~78(66.5±6.9)岁。入选标准:①年龄>18 岁;②符合重症肺炎的诊断标准[12],主要标准包括机械通气,复苏后仍需血管活性药物;次要标准包括呼吸频率≥30次/min,动脉血氧分压与吸入氧分压(Pa02/Fi02)≤250 mmHg(1 mmHg=0.133 kPa),多肺叶浸润,意识障碍,尿素氮≥20 mg/dL,白细胞减少<4×109/L,血小板<100×109/L,中心体温<36 ℃,需要液体复苏;1项主要标准或者3项次要标准即可诊断;③临床资料完整,患者及主要家属签署研究同意书。排除标准:①住院时间短于7 d;②合并其他感染灶,如腹腔感染;③恶性肿瘤、严重心肝肾功能障碍;④近期创伤或者手术史。本研究经本院伦理委员会批准(伦理审批号:IBR-20220044-R)。
1.2 分组与评价指标 根据治疗28 d后临床结局分为存活组153例和死亡组45例。比较两组患者临床资料和血生化指标(入院时刻和治疗7 d后),临床资料主要包括性别、年龄、入院APACHE II和SOFA评分、脓毒性休克,血生化主要包括sTREM-1、PCT、乳酸、NLR、血肌酐和尿素氮、CRP、IL-8、TNF-α和血小板与淋巴细胞比值(platelets to lymph cell ratio,PLR)。
1.3 检测方法 sTREM-1、PCT、CRP、IL-8和TNF-α均采用酶联免疫检测法,仪器为miniVIDAS全自动免疫分析仪,检测试剂购自美国Sigma公司。抽取10 mL空腹静脉血,置于EDTA-Na2抗凝管,低于4 ℃室温3 000 r/min离心10 min,分离血清于室温保存待测,2 h内完成检测,所有检测步骤严格根据试剂盒要求进行。其他指标均使用雷度ABL-90血气分析仪完成快速检测,试剂购自德国罗氏公司。使用一次性肝素抗凝注射器,严格按照无菌要求采集2 mL动脉血,用橡皮塞做好针头密封等操作。
1.4 统计学处理方法 采用SPSS20.0统计软件进行数据分析。符合正态分布的计量资料以±s表示,2组间比较采用t检验,不符合正态分布则以M(P25,P75)表示,2组间比较采用Mann-WhitneyU检验。计数资料以频数和百分数表示,2组间比较采用χ2检验;采用多因素Logistic回归分析筛选影响因素;相关性分析采用Spearman相关;采用受试者工作特征(receiver operator characteristic,ROC)曲线计算曲线下面积(area under curve,AUC)和最佳临界值;采用Kaplan-Meier曲线绘制累积生存率,组间比较采用log-rank χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 2组患者年龄和性别差异无统计学意义(P>0.05)。死亡组入院APACHE II评分、SOFA评分、脓毒性休克比例高于存活组,差异有统计学意义(P<0.05)。见表1。
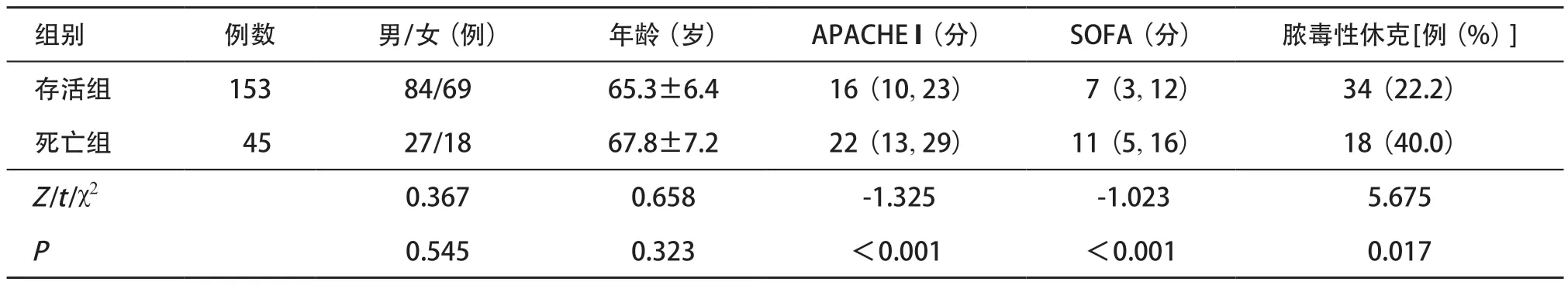
表1 两组患者一般资料比较
2.2 两组血生化指标的比较 入院时,死亡组sTREM-1、PCT、乳酸、NLR、血肌酐和尿素氮、CRP、IL-8和TNF-α显著高于存活组,而PLR显著下降,差异有统计学意义(P<0.05)。治疗7 d后,两组间上述指标差异无统计学意义(P>0.05)。见表2。

表2 两组患者血生化指标比较
2.3 重症肺炎患者28d 死亡相关危险因素的Logistic回归分析 将2组间差异有统计学意义的指标sTREM-1、PCT、乳酸、NLR、PLR、血肌酐和尿素氮、CRP、IL-8和TNF-α作为自变量,临床结局(死亡=1,存活=0)作为因变量纳入多因素Logistic回归模型。结果显示,APACHE II评分、sTREM-1、PCT和乳酸与重症肺炎患者28d死亡风险密切相关(P<0.05)。见表3。
2.4 APACHE II评分与sTREM-1、PCT和乳酸的相关性 Spearman检验显示,入院时APACHE II评分与入院时sTREM-1、PCT和乳酸水平呈显著正相关(r=0.620、0.595和0.521,P<0.05)。见图1。

图1 APACHE II评分与sTREM-1、PCT和乳酸相关性的散点图
2.5 sTREM-1、PCT和乳酸预测死亡的ROC曲线分析ROC曲线分析结果显示,入院时sTREM-1、PCT和乳酸预测死亡的AUC分别为0.801、0.698和0.745,sTREM-1联合乳酸预测死亡的AUC为0.899,临界值分别为sTREM-1≥35.6 mmol/L和乳酸≥1.68 mmol/L(见图2)。

图2 入院时sTREM-1、PCT、乳酸以及sTREM-1联合乳酸预测死亡的ROC曲线
2.6 重症肺炎不同风险分组的累积存活率比较 将198例患者分为高风险组59例(sTREM-1≥35.6 mmol/L且乳酸≥1.68 mmol/L)、中风险组50例(sTREM-1≥35.6mmol/L或者乳酸≥1.68 mmol/L)和低风险组89例(sTREM-1<35.6 mmol/L且乳酸<1.68 mmol/L)。经Kaplan-Meier曲线分析显示,高风险组累积存活率(52.2%)低于中风险组(64.3%),差异有统计学意义(log-rank χ2=15.324,P<0.001),中风险组(64.3%)与低风险组(82.5%)比较,累积存活率差异无统计学意义(log-rank χ2=2.164,P=0.141)。见图3。

图3 重症肺炎不同风险分组的累积存活率比较
3 讨论
本研究显示,重症肺炎治疗28 d后死亡率为22.7%(45/198),与既往报道基本一致[13]。死亡组入院时APACHE II评分、SOFA评分、脓毒性休克比例显著高于存活组(P<0.05)。入院时APACHE II和SOFA评分对指导临床医师初步判断病情严重程度,制定治疗方案具有参考意义,但是对疾病预后的评估价值仍然有限,究其原因是不能随着临床治疗病情的好转或者恶化较灵敏的改变,敏感度较差[14]。脓毒性休克往往提示病情危重,预后不理想。耐药菌尤其是多重耐药菌的产生是抗感染效果和预后差的重要不利因素[15]。
本研究显示,死亡组入院时sTREM-1、PCT、乳酸、NLR、血肌酐和尿素氮、CRP、IL-8和TNF-α显著升高,而PLR显著下降(P<0.05)。选择CRP的临界值8.7 mg/dL诊断重症肺炎的敏感度为93.4%,特异度为86.1%,单一用在重症肺炎诊断的特异性较差,建议与其他指标联合使用[16]。重症肺炎中PCT的检测时间窗通常集中在起病开始的3~6 h内,机体存在微生物感染时,体内多个组织器官以及组织会大量生成PCT,主要由单核细胞和巨噬细胞合成释放,血清PCT水平直线上升[17]。PCT是细菌性感染的敏感性标志物,但是特异性不足,对重症肺炎的预后评估价值也有限[18]。乳酸水平反映机体耗氧与供氧失衡,肺部感染引起脱氢酶活性降低,导致乳酸代谢受阻,表达水平呈上升趋势。血乳酸水平同患者的住院时间和死亡率存在紧密联系,乳酸水平持续升高长达18~36 h,往往提示存在全身炎症反应综合征[19]。重症患者单次血乳酸升高提示存在不同程度的组织灌注异常,根据血乳酸的动态变化能够对重症肺炎患者的预后进行合理判断[20]。sTREM-1在炎症性疾病中能显著放大脂多糖等引发的急性炎性反应,与配体结合后,通过信号转导促发下游多种介质的磷酸化,激活中性粒细胞和单核巨噬细胞,促进炎性因子的释放表达[21]。sTREM-1在判断机体是否发生细菌性感染中是一个可靠性的生物学指标[22]。但是随着临床对sTREM-1研究的深入,发现单一应用该指标的可靠性有待提高。有研究提示[23],重症肺炎患者第1天sTREM-1水平与APACHE II评分无明显相关性,提示sTREM-1在重症肺炎的病情评估与预后判断中需要持谨慎态度。同时我们也观察到,两组治疗7 d后上述指标差异均无统计学意义,我们考虑是经过临床综合干预后改变了机体的炎症反应进程和代谢水平,入院时刻机体的炎症反应强度与预后的关系可能更紧密,具体的分子生物学机制还有待进一步挖掘。
本研究显示,APACHE II评分、sTREM-1、PCT和乳酸升高与重症肺炎患者28 d死亡风险密切相关(P<0.05)。Spearman相关分析显示,APACHE II评分与sTREM-1、PCT和乳酸水平呈显著正相关(P<0.05)。再次提示,sTREM-1、PCT和乳酸是重症肺炎发生与发展进程中的重要指标。ROC曲线分析显示,sTREM-1和乳酸预测死亡的AUC显著高于PCT,sTREM-1联合乳酸预测死亡的AUC最高,临界值分别为sTREM-1≥35.6 mmol/L和乳酸≥1.68 mmol/L,再次验证入院早期检测sTREM-1和乳酸并根据临界值能够指导临床进行预后风险评估。高风险组累积存活率显著低于中风险组,中风险组与低风险组比较差异无统计学意义,考虑与样本量有限有关。
综上所述,重症肺炎患者入院早期检测sTREM-1、PCT和乳酸对评估治疗28 d短期临床结局具有重要价值,sTREM-1联合乳酸预测死亡的价值最高,sTREM-1≥35.6 mmol/L和乳酸≥1.68 mmol/L是重要的临界值。

