急性冠状动脉综合征患者院外长期随访管理共识
《急性冠状动脉综合征患者院外长期随访管理共识》专家组
急性冠状动脉综合征(acute coronary syndrome,ACS)是由于冠状动脉内不稳定的粥样硬化斑块破裂或糜烂,继发完全或不完全闭塞性血栓所致的心脏急性缺血综合征,包括ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)、非ST段抬高型心肌梗死(non-ST-segment elevation myocardial infarction,NSTEMI)和不稳定型心绞痛(unstable angina,UA)。
目前我国ACS疾病负担严重,调查显示,我国冠心病患病率仍呈现不断增长的趋势[1]。与此同时,ACS患者的预后仍不理想,复发率与死亡率较高。研究显示,急性心肌梗死患者出院后1年内复发率高达2.5%,其中近1/3的复发事件发生于出院后的30 d内,而1年死亡率可达2.8%[2]。因此,ACS管理不能仅局限于院内急性期救治,还应重视出院后长期随访管理。
近年来,随着我国标准化胸痛中心建设快速发展,ACS急性期的院前、院内规范化救治状况得到显著改善[3]。然而,ACS患者出院后随访脱落率高,严重影响了疾病进展监控。因此,基于2021年国家卫生健康委员会发布的《关于印发急性冠状动脉综合征分级诊疗技术方案的通知》[4],《急性冠状动脉综合征患者院外长期随访管理共识》专家组综合国内外相关进展,集体制定该共识,作为我国各级医疗机构针对ACS院外长期规范化随访的管理策略,加强对ACS患者从院内到家庭的全程规范管理,以期降低ACS患者院外再发心血管事件和死亡风险。
1 ACS出院前评估
1.1 出院前病情评估
出院前评估是ACS患者从院内治疗转为院外治疗的关键过渡环节,可通过预测患者未来风险,指导出院处方和制定后续随访管理策略。
(1)全球急性冠状动脉事件注册研究(global registry of acute coronary events,GRACE)评分。GRACE评分不仅仅是ACS院内危险分层的重要工具,也可预测和评估ACS出院后6个月的累积死亡和心肌梗死风险,评估参数主要包括年龄、心率、收缩压、肌酐水平以及住院期间是否有心力衰竭、经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)史,ST段压低、心肌损伤标志物水平升高[5-7]。与心肌梗死溶栓治疗试验(thrombolysis in myocardial infarction,TIMI)血流分级相比,GRACE评分虽然相对复杂,但可以更准确地预测远期主要不良心血管事件(major adverse cardiovascular events,MACE)复发和死亡风险[8]。另外,近期提出的SMART2评分被用于预测动脉粥样硬化性心血管疾病(atherosderotic cardiovascular disease,ASCVD)患者未来10年的复发风险,主要评估参数包括性别、年龄、ASCVD类型、总胆固醇、非高密度脂蛋白胆固醇、收缩压、糖尿病、吸烟、估算的肾小球滤过率水平、超敏C反应蛋白等指标,可帮助更准确地评估复发风险[9]。
(2)残余缺血风险评估。ACS介入治疗后的残余心肌缺血是ACS出院后6个月发生MACE的重要独立危险因素[7]。PCI术后,若仍存在心绞痛或心电图ST-T改变,应高度怀疑残余心肌缺血可能,术后冠状动脉造影信息对于预判残余缺血具有重要价值。对于部分有症状心功能稳定患者,怀疑与活动后心肌缺血有关,推荐首选负荷心电图试验作为残余缺血风险的简便评估手段,有条件的医院,也可以采用负荷超声心动图和单光子发射计算机断层扫描评估残余缺血[10]。
(3)心功能评估。ACS患者心功能与冠状动脉病变范围、冠状动脉狭窄程度、心肌梗死部位、心肌梗死面积以及再灌注及时性等因素高度相关。超声心动图作为临床简便易行的检查手段,可测量心腔大小和心肌肥厚程度,判断和评估心脏重构、左心室收缩和舒张功能,用以预测ACS患者的预后。
(4)心律失常评估。心律失常是ACS出院后发生MACE的重要危险因素,常规采用12导联心电图监测心律失常。对于有症状、怀疑心律失常而静态心电图未发现异常患者,建议进行24 h动态心电图监测。此外,近年来可穿戴设备,远程心电监测也开始逐步普及推广应用。
(5)ASCVD危险因素控制情况。ASCVD危险因素(包括血脂、血压、血糖、吸烟)控制情况的个体化评估是ACS患者出院前必不可少的环节。ASCVD危险因素对于疾病的发生发展具有长期且持久的作用,因此需要强调长期、尽早、平稳的危险因素控制[11]。
推荐建议:ACS患者出院前应进行系统评估,(表1),预测未来再发风险,尽早识别可能的高风险患者,并根据风险分层制定分级随访策略。ACS出院前评估主要包括 :(1)GRACE评分;(2)残余缺血风险评估;(3)心功能评估;(4)心律失常评估;(5)ASCVD危险因素控制情况。
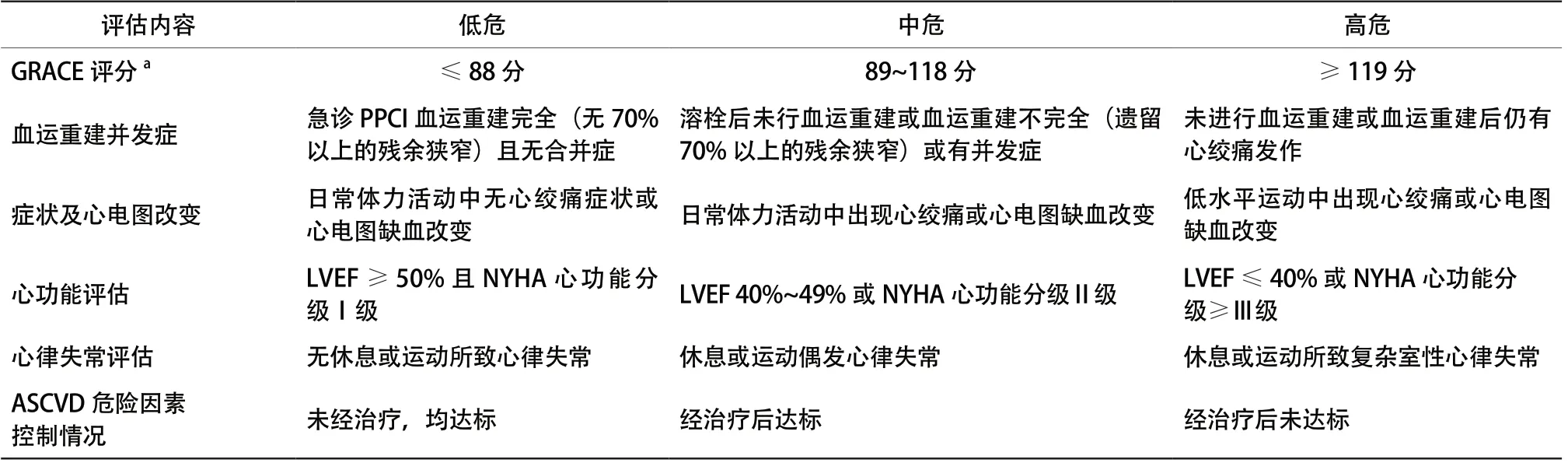
表1 ACS 患者出院前风险评估及危险分层Table 1 Pre-discharge risk assessment and risk stratification of ACS patients
1.2 指导出院用药
规范合理药物治疗对于降低ACS复发风险,改善远期预后至关重要。因此,应根据出院前评估的患者情况,个体化制定出院用药方案,和患者充分沟通,提高患者长期用药依从性。
1.2.1 长期常规药物
(1)抗血小板治疗:ACS患者在接受介入治疗后接受双联抗血小板治疗原则上1年,建议在3个月后根据患者未来出血和缺血事件风险个体化调整疗程。目前主流的双联抗血小板治疗(dual-anti platelet therapy,DAPT)方案为阿司匹林联合口服P2Y12受体抑制剂[12-13]。P2Y12受体抑制剂包括替格瑞洛和氯吡格雷等,主要通过阻断血小板P2Y12受体,发挥稳定持久的抗血小板作用。一般来说,ACS出院后DAPT的持续治疗时间应原则上1年,出院后3个月和6个月至少评估2次,根据患者未来缺血和出血事件风险进行个体化调整[14]。
(2)调脂治疗:所有ACS患者均应该接受中等强度他汀类药物治疗,推荐预计无法达标的ACS患者尽早启用联合降脂方案,即中等强度他汀类药物联合依折麦布和(或) kexin9型(proprotein convertase subtilisin/kexin type 9,PCSK9)抑制剂单抗。低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)仍为目前ACS患者首要的血脂干预靶点。现有降低LDL-C治疗药物包括他汀类药物、胆固醇吸收抑制剂及PCSK9抑制剂单抗等。他汀类药物通过抑制肝HMG-CoA还原酶减少胆固醇的合成,显著降低血清LDL-C水平。综合考虑他汀类药物在中国人群的疗效及安全耐受性,推荐使用中等强度他汀类药物,实现约25%~50%的LDL-C降幅[15]。未达标的ACS患者应尽早启用联合降脂治疗方案,包括依折麦布和(或)PCSK9抑制剂单抗。依折麦布作为肠道胆固醇吸收抑制剂,可使LDL-C水平进一步降低约18%[16];PCSK9抑制剂单抗包括依洛尤单抗和阿利西尤单抗,通过抑制PCSK9蛋白,上调肝低密度脂蛋白(low density lipoprotein,LDL)受体,可显著降低LDL-C水平达50%~60%,并有效降低MACE风险达15%[17-18]。此外,Inclisiran作为即将上市的小干扰RNA药物,可通过RNA干扰机制靶向降解肝脏PCSK9 mRNA,实现50%的长久平稳LDL-C降幅,其1年2针的超长给药周期有望带来更好的ACS患者依从性[19]。
(3) 血管紧张素转换酶抑制剂(angiotensin converting enzyme inh ibitor,ACEI)/血管紧张素Ⅱ受体拮抗剂(angiotensin Ⅱ receptor blockers,ARB)/血管紧张素受体脑啡肽酶抑制剂(angiotensin receptor-neprilysin inhibitor,ARNI)类药物:对急性心肌梗死后患者,如无禁忌证,均应接受ACEI/ARB/ARNI类药物。对于合并射血分数下降心功能不全、左心室肥厚的ACS患者,考虑优先选择ARNI类药物。ACEI/ARB/ARNI具有独立于降压作用的预后改善作用。ACEI/ARB类药物通过抑制肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RAAS),ARNI类药物通过抑制RAAS和增强脑钠肽系统,影响心肌重塑,实现心血管保护作用[20-21]。若耐受,冠心病患者均应长期服用ACEI/ARB/ARNI类药物。对于合并心功能不全、左心室肥厚的ACS患者,考虑优先选择ARNI类药物。
(4)β受体阻滞剂:对于急性心肌梗死后的ACS患者,建议均应接受β受体阻滞剂。对于冠状动脉旁路移植术后的ACS患者应尽早启用β受体阻滞剂预防心房颤动(房颤)发生。β受体阻滞剂通过抑制心脏β肾上腺素能受体,减慢心率、减弱心肌收缩力、降低血压及减少心肌耗氧量,预防再发心血管事件。若无禁忌,ACS患者均应长期应用β受体阻滞剂作为二级预防。若用药后患者出现有症状的严重心动过缓(心率<50次/分),应减量或暂停用药。
1.2.2 相关合并症的药物
(1)降压药物:优先推荐ACEI/ARB/ARNI类药物,若不达标可联合其他种类降压药物。对ACS合并高血压患者,应积极启动降压治疗。常用降压药物包括ACEI/ARB/ARNI、β受体阻滞剂、钙离子通道阻滞剂(calciumchannel blockers,CCB)、利尿剂等。合并1级高血压的ACS患者初始治疗考虑单药,首选ACEI/ARB或ARNI类药物。合并2级及以上高血压的ACS患者建议起始联合降压,优选以ACEI/ARB或ARNI类药物为基础的联合方案。若不达标,应尽早联合其他种类降压药物进行长期血压控制。
(2)降糖药物:推荐二甲双胍基础上联合胰高血糖素样肽-1(glucagon-like peptide-1,GLP-1)受体激动剂或钠-葡萄糖共转运蛋白2抑制剂(sodiumglucose co-transporter 2 inhibitor,SGLT2i)。对ACS合并糖尿病患者,应积极启动降糖治疗。合并糖尿病的ACS患者,不论其糖化血红蛋白(HbA1c)是否达标,若无禁忌且可耐受,均应长期使用二甲双胍基础上联用GLP-1受体激动剂或SGLT2i等具有明确心血管获益的新型降糖药物[22]。
(3)合并房颤用药:推荐有抗凝指征患者应用脑卒中预防剂量的口服抗凝药物治疗。对于ACS合并房颤,正在接受抗凝治疗或根据CHA2DS2-VASc评分评估具有抗凝指征,PCI后1~4周停用阿司匹林的患者,推荐应用新型口服抗凝药利伐沙班或达比加群酯联合氯吡格雷长期治疗[23]。
(4)合并心力衰竭用药:推荐ACS合并射血分数下降心力衰竭患者尽早启用指南推荐的治疗心力衰竭的基础四联药物。对ACS合并心力衰竭患者,应尽早启用指南推荐的用于心力衰竭患者的基础四联药物进行治疗。指南推荐的基础四联药物包括ARNI/ACEI/ARB、β受体阻滞剂、盐皮质激素受体拮抗剂(mineralocorticoid receptor antagonist,MRA)和SGLT2i,定期随访患者,评估患者药物耐受性,并给予指南推荐的治疗药物至靶剂量[24]。
1.2.3 缓解症状、改善缺血的药物
不论初始选择哪一种抗心绞痛方案,均应在2~4周后重新评估患者反应,及时进行调整及优化。
(1)硝酸酯类:舌下含服或喷雾用硝酸甘油仅作为急性心绞痛发作时的缓解用药,长效硝酸酯类药物可用于慢性长期治疗。用药时应注意给予足够的无药间期(8~10 h),以降低耐药性的发生。
(2)CCB:二氢吡啶类CCB对血管的选择性更佳,和β受体阻滞剂联合应用对缓解心绞痛症状有利,非二氢吡啶类CCB可降低心率。
(3)其他抗心绞痛药物:主要包括曲美他嗪、伊伐布雷定、尼可地尔等,可作为对上述一线药物禁忌、疗效不佳或出现不良反应患者的二线选择。
推荐建议:如无禁忌证,所有ACS患者出院时均应接受基本药物治疗,包括抗血小板药物、调脂药物、ACEI/ARB/ARNI类药物和β受体阻滞剂。部分患者根据高血压、糖尿病等相关合并症和心绞痛症状,个体化推荐降压降糖药物和改善心肌缺血药物。
1.3 患者随访档案建立
随访档案建立是整个随访过程不可缺少的环节,出院前应详细记录患者一般资料、治疗过程、治疗效果、出院恢复情况、出院带药等重要信息作为启动随访的基础支持性文件,在后续长期随访过程中有重要的参考价值。
推荐建议:建议在患者出院前进行宣教,详细告知患者应如何改变生活方式、出院时所带药物及可能发生的副作用和停药导致的风险,强调院外长期随访的重要性,同时建立随访档案(表2)。

表2 随访档案Table 2 Content of follow-up file
2 ACS院外管理策略
2.1 随访目标
所有ACS患者如无禁忌或不耐受,均应坚持服用改善预后药物。同时,个体化选择ACS患者的危险因素目标值:(1)血脂方面,ACS患者的目标应为LDL-C降低至<1.4 mmol/L,且较基线降低至少50%;若2年内经历过2次心血管事件,可考虑进一步降至<1.0 mmol/L[25-26];(2)血压方面,应控制血压<140/90 mmHg(1 mmHg=0.133 kPa);如合并糖尿病,建议控制至<130/80 mmHg;(3)血糖方面,推荐HbA1c目标值≤7%;对于年龄较大、糖尿病病程较长、肾功能或肝功能受损等低血糖高危ACS患者,目标可放宽至<7.5%或<8.0%[27]。
推荐建议:ACS院外管理的重点在于通过规律随访和依从性管理,实现冠心病危险因素长期、尽早、平稳的控制,从而改善其长期预后,同时关注潜在ACS再发的风险并及时干预。推荐各冠心病危险因素控制目标值:(1)血脂:LDL-C降低至<1.4 mmol/L且较基线降低至少50%;(2)血压:血压<140/90 mmHg;(3)血糖:HbA1c≤7%(表3)。
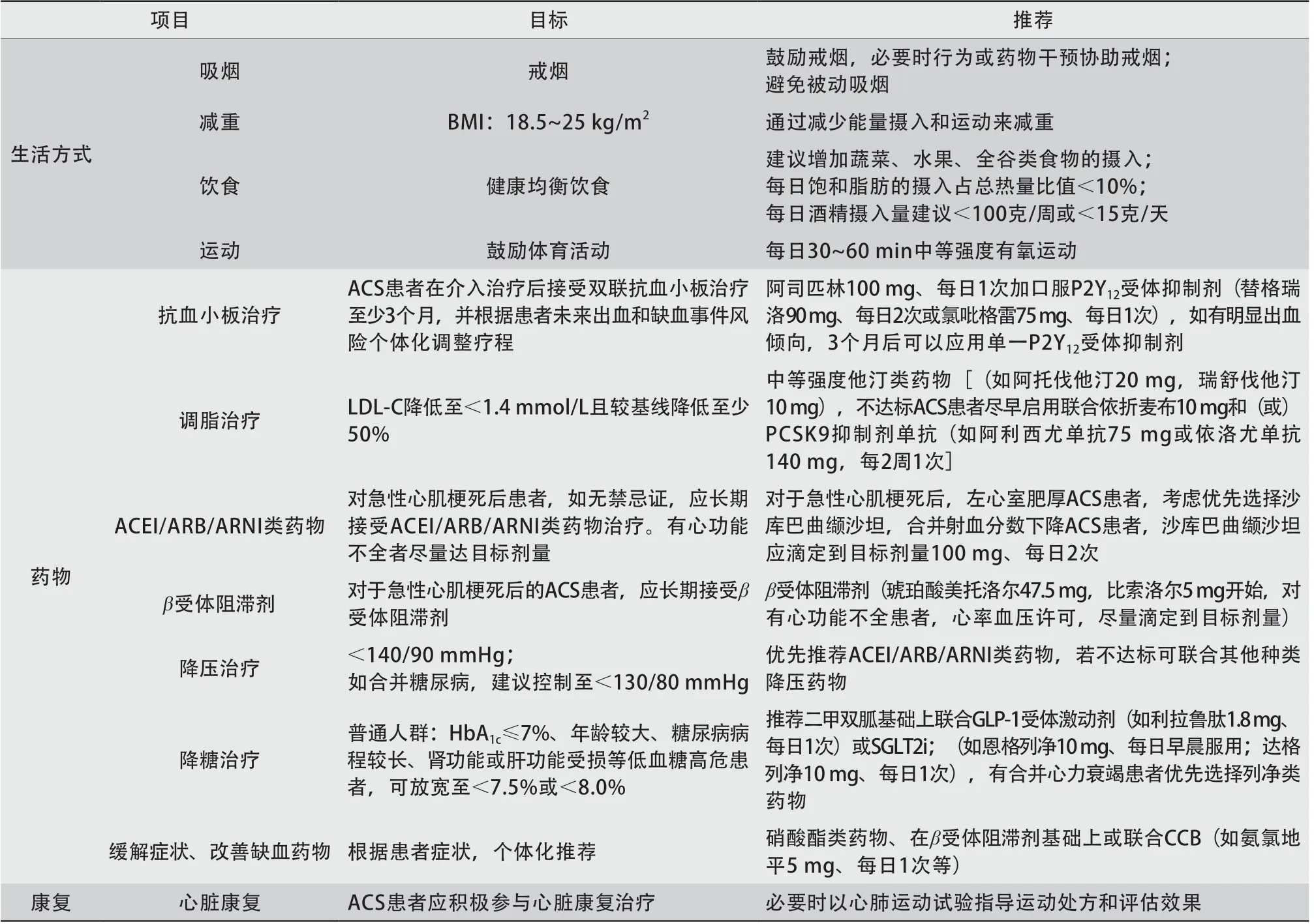
表3 ACS 院外随访管理目标及手段Table 3 Objectives and means of ACS out-of-hospital follow-up management
2.2 随访频率
随访频率应根据患者出院时风险评估个体化决定。考虑ACS发生后的1年内为其“易损期”,期间患者发生不良心血管事件的风险较高[3]。因此推荐ACS患者出院1年内,每1~3个月至少随访1次,即出院后的1、3、6、9、12个月,其中1、3、6、12个月必须随访。ACS患者出院1年后,可根据患者症状及相关辅助检查结果,再次进行综合风险评估,低危患者可调整至每6~12个月随访1次,中、高危患者建议继续每1~3个月的随访频率,后续根据病情变化再做调整。
推荐建议:(1)建议出院1年内,每1~3个月至少随访1次;对于出院1年后稳定的ACS患者,可调整至每6~12个月随访1次;(2)出院评估为高危或中危患者,出院1年内于二、三级医院随访,1年后根据再次评估结果逐步转至基层医院随访。出院评估为低危患者,可直接转至基层医院随访。
2.3 随访内容
2.3.1 ACS病情评估
(1)常规评估项目。症状、血压、血脂[Lp(a)建议至少检测1次]、12导联心电图、肝功能、肾功能、HbA1c、空腹血糖。
(2)定期检查项目。①负荷试验或心肺运动试验(cardiopulmonary exercise testing,CPET):负荷试验主要应用于评估心肌缺血情况。ACS患者在出院后有不明原因胸闷胸痛症状而怀疑残余心肌缺血,建议早期应行负荷试验,如无法耐受,可行药物负荷核素扫描或多巴酚丁胺超声心动图检查。CEPT比运动负荷心电图能更敏感和准确反映运动诱发的心肌缺血,且能为患者运动强度安全范围及运动时间和频率等康复运动处方的制订提供重要价值。建议STEMI患者出院后1~3个月无禁忌证进行检查,之后每6~12个月或根据病情变化再行检查;NSTEMI和UA患者每6~12个月或根据病情变化检查。②超声心动图:评估患者心脏功能和心脏结构。建议STEMI患者出院后1~3个月进行检查,之后每6~12个月或根据病情变化再行检查;NSTEMI和UA患者每6~12个月进行检查。③冠状动脉CT血管造影(CT angiography,CTA)/冠状动脉造影:评估患者冠状动脉情况。建议患者出院后6~12个月进行检查,后续根据病情变化再行检查。④24 h动态心电图:评估患者心率情况和潜在心律失常。根据患者出院后心律失常风险,随时进行检查。⑤心脏磁共振:评估心脏结构、心功能、心肌梗死后纤维化瘢痕及左心室附壁血栓进展和消退情况。建议合并室壁瘤、怀疑左心室附壁血栓或明确附壁血栓正在接受抗凝患者,出院3个月行心脏磁共振检查,血栓消退后6~12个月再行检查。
推荐建议:(1)ACS患者每次随访需进行常规项目评估,随访中出现胸闷胸痛,不明原因呼吸困难和晕厥症状患者,建议立即行心电图、肌钙蛋白和冠状动脉CTA/冠状动脉造影,以排除再发急性心肌缺血事件风险;(2)建议根据患者情况,定期行负荷试验或CPET、超声心动图、冠状动脉CTA或冠状动脉造影、24 h动态心电图等检查,对前壁心肌梗死患者怀疑左心室附壁血栓建议行心脏磁共振等检查(表4)。

表4 ACS 患者院外随访管理表Table 4 Management of out-of-hospital follow-up for ACS patients
2.3.2 治疗依从性评估
良好的治疗依从性对于达到治疗效果,真正实现ACS患者心血管事件复发和死亡风险的降低尤为重要[28]。但我国ACS患者治疗依从性普遍不理想,仅有68%的ACS患者出院后12个月能够继续接受标准治疗,依从性在出院6个月内下降最快[29]。
依从性管理应遵循以下流程:(1)评估患者治疗依从性,是否遵医嘱服用相关药物;(2)评估药物相关副作用,如肝功能异常、肌肉疼痛、低血压等;(3)根据评估结果,确定患者治疗是否达标,再次优化现有治疗方案。
推荐建议:(1)良好的治疗依从性对于ACS患者的远期预后至关重要;(2)建议遵循“依从性评估”→“副作用评估”→“治疗方案优化”的流程进行依从性管理。
2.4 生活方式干预
生活方式干预是ACS患者院外管理的重要组成部分,详情参见表3。
2.5 药物治疗
规范合理药物治疗对于降低ACS复发风险至关重要,出院后也应长期规律使用药物治疗,详情参见章节1.2“指导出院用药”部分及表3。
2.6 康复治疗
心脏康复治疗是ACS后患者长期治疗中的重要组成部分。在过去几年中,心脏康复已从简单的监测患者安全活动范围,发展为包括运动训练、危险因素教育、心理支持、生活方式和行为改变等多个维度的综合性管理方法。但目前心脏康复参与率仍偏低,需采取相应措施以提高心脏康复实施率。在进行康复治疗前,需要对患者进行整体情况的评估,包括患者一般情况、身体各项指标、心理情况、膳食习惯、运动耐受力等。根据综合评估对患者进行危险分层,必要时以CPET指导运动处方和评估效果[30]。
推荐意见:(1)ACS患者应积极参与心脏康复治疗;(2)心脏康复治疗有助于降低患者心血管死亡、MACE发生风险及心肌梗死复发风险。
3 提高ACS院外随访质量方法
3.1 简化药物管理
治疗方案过于复杂可影响治疗依从性,因此简化药物治疗方案,比如减少用药频率和服药片数有助于提高治疗依从性。可以考虑使用一些单片复方制剂。
3.2 数字化管理(APP,可穿戴设备)
近年来,数字化管理成为ACS管理的重要趋势。与传统门诊随访相比,数字化管理具备就诊灵活、检测全面、降低患者失访率、提升患者满意度等多重优势,有利于ACS患者长期随访[31-32]。新近研究发现,数字疗法可降低ACS患者再入院和院外死亡率[33]。可穿戴设备的应用,能及时检测到患者的心率、血压及心电等重要指标的变化,有助于早期预警和管理。
3.3 加强患者教育
患者教育是综合心脏康复计划的重要组成部分。ACS患者出院后患者教育内容主要包括:(1)了解ACS基础知识和生活方式指导等;(2) 规范ACS患者药物治疗,监督治疗依从性;(3) 告知ACS复发相关预警症状,提醒及时就医;(4) 对家庭成员进行心肺复苏培训,使其了解心肺复苏的时机并掌握正确操作。
3.4 建立随访团队
应建立整合随访团队对ACS患者进行随访管理,包括心血管专科医师、随访护士及基层医疗机构医师。心血管专科医师负责ACS患者长期随访管理策略的制定,协助与下级医疗机构间的双向转诊随访工作;随访护士协助医师开展随访工作、患者健康宣教、随访信息填报,定期进行数据统计及汇报;基层医疗机构医师在上级医疗机构指导下对患者实施长期随访管理。
共识执笔专家(按姓氏汉语拼音排序):霍勇(北京大学第一医院),刘峰(上海交通大学医学院苏州九龙医院),向定成(中国人民解放军南部战区总医院)
共识专家组成员(按姓氏汉语拼音排序):陈纪言(广东省人民医院),陈桢玥(上海交通大学医学院附属瑞金医院),傅国胜(浙江大学医学院附属邵逸夫医院),霍勇(北京大学第一医院),李春洁(天津市胸科医院),李建军(中国医学科学院阜外医院),李勇(复旦大学附属华山医院),刘峰(上海交通大学医学院苏州九龙医院),马礼坤(中国科学技术大学附属第一医院),彭道泉(中南大学湘雅二医院),邱春光(郑州大学第一附属医院),石蓓(遵义医科大学附属心血管病医院),苏晞(武汉亚心总医院),王焱(厦门大学附属心血管病医院),吴延庆(南昌大学第二附属医院),向定成(中国人民解放军南部战区总医院),徐亚伟(上海市第十人民医院),袁祖贻(西安交通大学第一附属医院),张立(四川大学华西医院)
利益冲突所有作者均声明不存在利益冲突

