初诊2型糖尿病患者血小板分布宽度对糖尿病周围神经病变的影响
张婉婉,孙进,刘媛媛,胡浩*
(1徐州医科大学第一临床医学院,江苏 徐州 221000;2徐州医科大学附属徐州市立医院内分泌科,江苏 徐州 221000)
2型糖尿病(type 2 diabetes mellitus,T2DM)约占糖尿病总数的90%[1],糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)是T2DM常见的慢性并发症之一,可见于50%以上的T2DM患者[2]。DPN病变常累及下肢,主要表现为感觉减退、麻木、烧灼感、刺痛或疼痛[3],是T2DM患者足部溃疡和截肢的最重要的危险因素[4]。高达50%的DPN可能没有症状[5],因此早期表现较为隐匿,直到疾病诊断确立,损伤已不可逆转[4],最终导致患者生活质量下降,严重时引起糖尿病足,甚至截肢,加重家庭和社会的经济负担。
DPN的发病机制尚不完全清楚,普遍观点认为高血糖引起的炎症和氧化应激会对血管内皮细胞造成损伤,促进微循环血栓形成,造成神经系统的损伤[5]。在微循环血栓形成的过程中,血小板功能异常发挥了重要作用。血小板分布宽度(platelet distribution width,PDW)是血小板容积变异性的定量测量指标,反映了血小板功能[6],PDW水平升高提示血小板发生活化[7],与微循环血栓形成密切相关[8]。一项在长病程T2DM患者中开展的研究发现,PDW水平与DPN严重程度呈显著正相关[9],然而,在初诊T2DM患者中,PDW水平和DPN风险关系的研究鲜见报道。本横断面研究旨在观察初诊T2DM患者PDW水平与DPN风险的关系。
1 对象与方法
1.1 研究对象
回顾性分析2017年1月至2021年12月于徐州医科大学附属徐州市立医院内分泌科住院治疗的初诊T2DM患者的临床资料。纳入标准:(1)年龄≥18岁;(2)就诊前未使用任何降糖药;(3)T2DM的诊断符合1999年世界卫生组织的标准[10],即典型的糖尿病症状基础上随机血糖≥11.1mmol/L或空腹血糖≥7.0mmol/L,或口服葡萄糖耐量试验2h血糖≥11.1mmol/L。排除标准:(1)1型糖尿病;(2)继发性糖尿病;(3)严重心、肝、肾功能不全;(4)恶性肿瘤;(5)其他原因引起的神经病变(如颈椎病和腰椎病、神经系统疾病、外伤、手术等)。最终纳入T2DM患者1001例,其中伴有DPN者481例(DPN组),不伴DPN者520例(非DPN组)。DPN诊断标准为[11]:(1)明确的T2DM病史;(2)诊断T2DM时或之后出现的神经病变;(3)有临床症状(疼痛、麻木、感觉异常等),5项检查(踝反射、针刺痛觉、震动觉、压力觉、温度觉)中任意一项异常;(4)无临床症状,5项检查中任意2项异常;(5)神经肌电图检查确诊。
1.2 方法
1.2.1 一般资料收集 一般资料包括性别、年龄、身高、体质量指数、收缩压、舒张压、吸烟、饮酒、抗血小板药物使用情况。体质量指数(body mass index,BMI) =体质量(kg)/身高(m)2。
1.2.2 生化指标检测及收集 患者在禁食8h后,于次日晨起空腹状态下自肘部抽取静脉血,采用全自动五分类血液分析仪测定血小板计数(platelet,PLT)、PDW、血小板压积(plateletocrit,PCT)、平均血小板体积(mean platelet volume,MPV)、血小板大细胞比率(platelet large cell ratio,PLCR)。采用AU5800测定空腹血糖(fasting blood glucose,FBG)、甘油三酯(triglyceride,TG)、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)和尿微量白蛋白/尿肌酐(microalbumin/creatinine,ACR),购自美国贝克曼库尔特有限公司。采用D-100测定糖化血红蛋白(glycated hemoglobin A1c,HbA1c),购自美国伯乐生命医学产品(上海)有限公司。
1.2.3 肌电图测定 在屏蔽条件、室温下,使用NDI-092肌电诱发电位仪(购自中国上海海神医疗电子仪器有限公司)对患者进行肌电图测定,由本医院肌电图室专业医师完成。测量患者的正中神经、胫神经和腓总神经的运动传导速度(motion conduction velocity,MCV)及正中神经、腓肠神经的感觉传导速度(sensory conduction velocity,SCV),正常值(X)参照汤氏标准[12]。
1.3 统计学处理

2 结 果
2.1 两组患者基线资料比较
与非DPN组比较,DPN组年龄较大,男性较多,糖尿病病程较长,吸烟和饮酒的比例较高,收缩压、舒张压、PDW、FBG、HbA1c水平较高;而PCT和HDL-C水平较低,差异有统计学意义(均P<0.05;表1)。
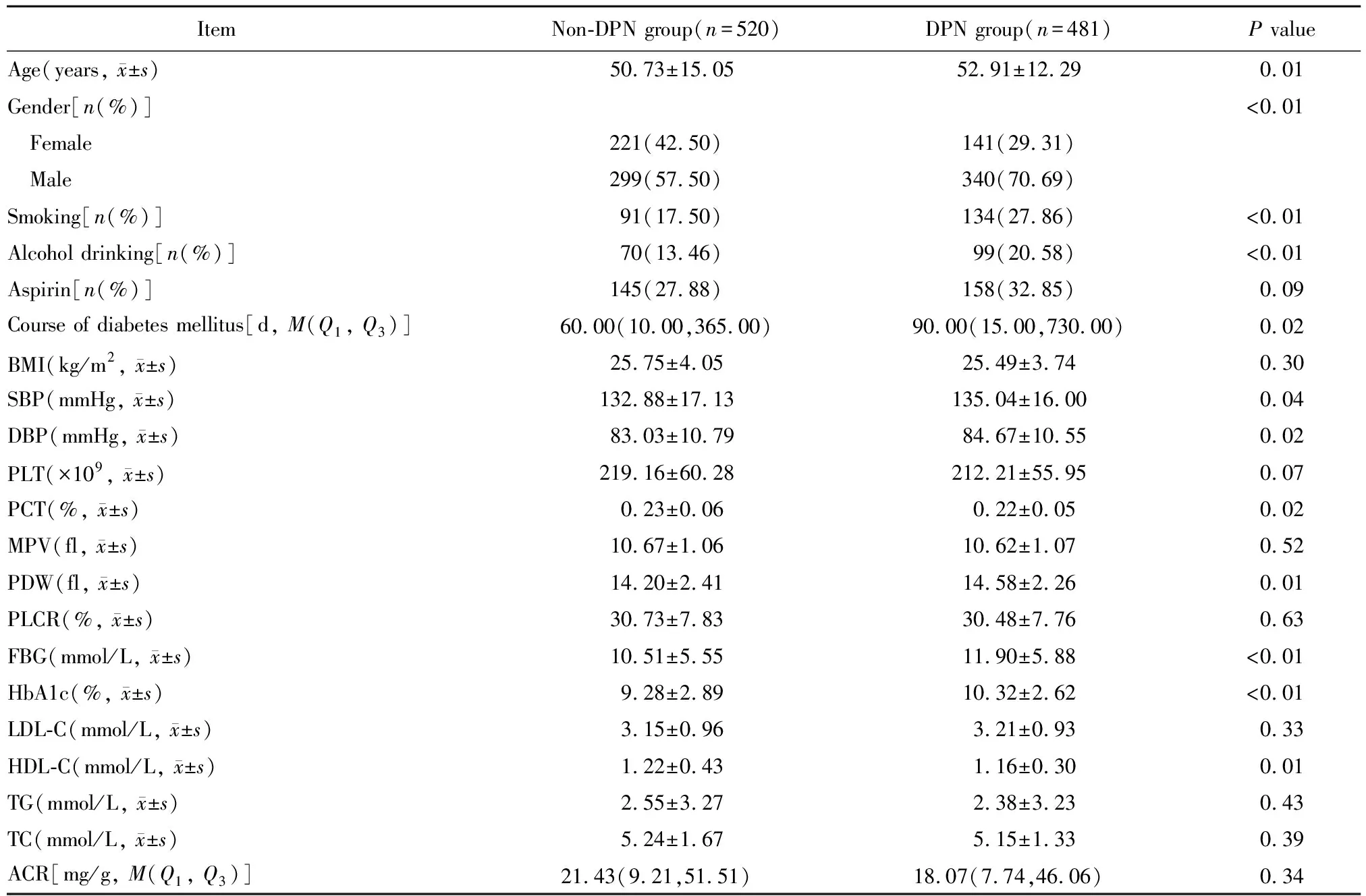
表1 两组患者基线资料比较
2.2 PDW与生化指标的Pearson相关性分析
PDW与FBG、HbA1c呈正相关(r=0.10,0.08;P<0.05);与HDL-C呈负相关(r=-0.13;P<0.05;表2)。
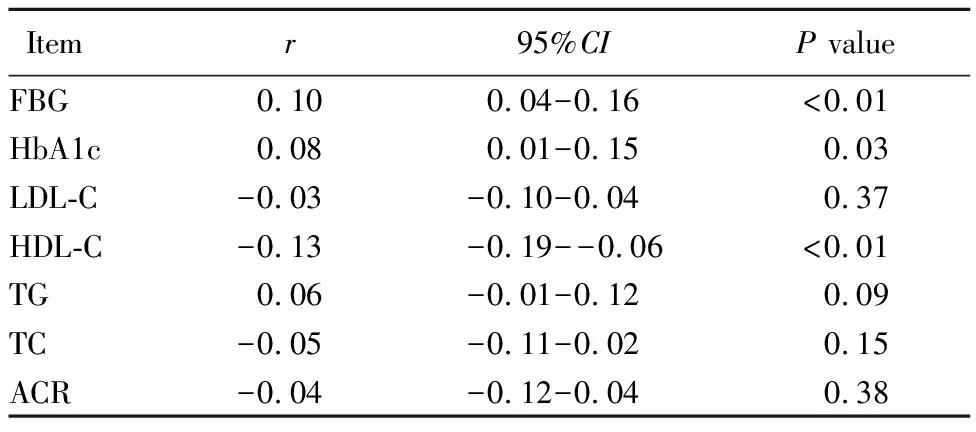
表2 PDW与生化指标的相关性分析
2.3 DPN与相关指标的单因素logistic回归分析
单因素logistic回归分析结果显示,男性(OR=1.78,P<0.01)、吸烟(OR=1.81,P<0.01)、饮酒(OR=1.66,P<0.01)、HbA1c(OR=1.15,P<0.01)、PDW(OR=1.07,P<0.05)、年龄(OR=1.01,P<0.05)、收缩压(OR=1.01,P<0.05)、舒张压(OR=1.01,P<0.05);FBG(OR=1.04,P<0.01)为DPN的危险因素;而PCT(OR=0.07,P<0.05)及HDL-C(OR=0.60,P<0.01)为DPN的保护因素。
2.4 PDW与DPN的多因素logistic回归分析
多因素logistic回归分析结果显示,PDW水平是DPN风险独立危险因素。PDW每增加1个单位,DPN风险增加11%(OR=1.11,P<0.05),PDW每增加1个标准差,DPN风险增加29%(OR=1.29,P<0.05)。对PDW四分位后发现,与第一分位比较,PDW在第三分位和第四分位时DPN风险显著增加(表3)。进一步将DPN作为定量指标,对正中神经、胫神经、腓总神经的运动传导速度及正中神经、腓肠神经的感觉传导速度进行多因素线性回归分析,发现PDW水平是神经传导速度独立危险因素(表4)。
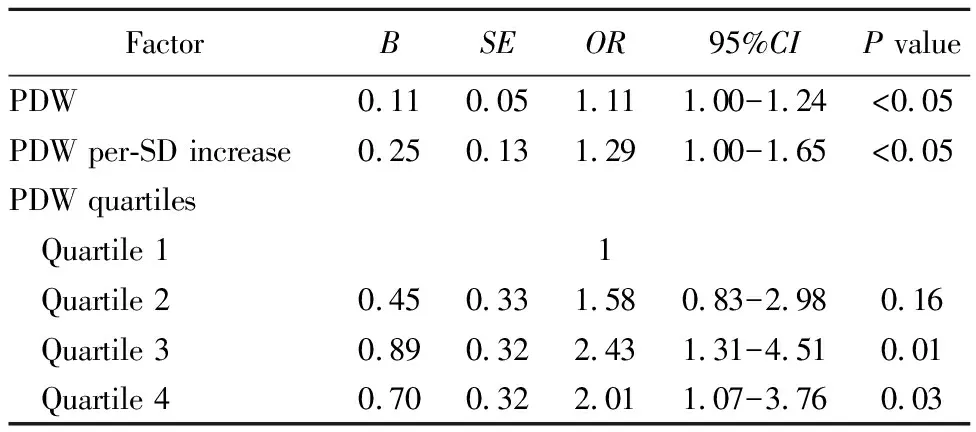
表3 PDW与DPN的多因素logistic回归分析
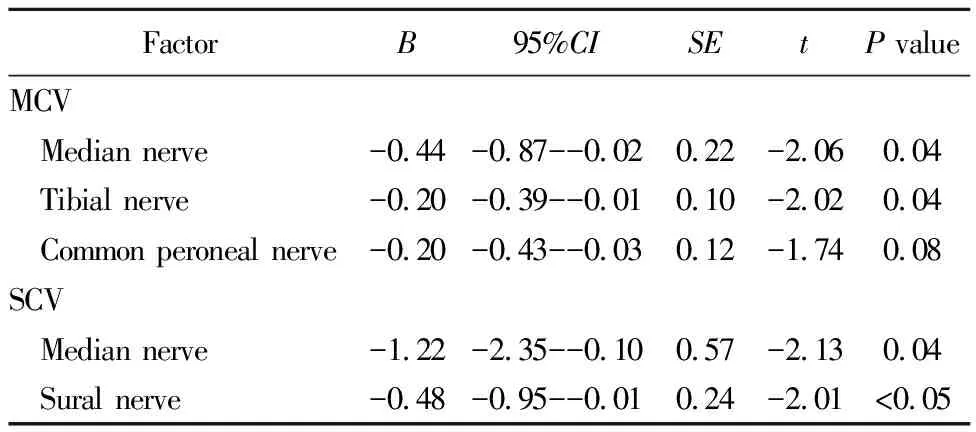
表4 PDW与神经传导速度的多因素线性回归分析
2.5 亚组分析
以年龄、性别、吸烟、饮酒、血压、血糖、血脂水平进行分层的亚组分析和交互作用检验显示,PDW水平和DPN风险的关系与上述因素不存在交互作用。
3 讨 论
本研究结果显示,与不伴DPN的初诊T2DM患者比较,伴有DPN的初诊T2DM患者PDW水平显著增高,进一步进行单因素和多因素logistic回归分析,即使校正了血糖、血压、血脂等代谢性指标,这种影响依然存在,表明PDW水平增高是初诊T2DM患者DPN的独立危险因素。
本研究结果与既往Xiao等[9]在已诊断T2DM患者中开展的一项研究结果相一致,但与Qian等[13]的研究结果不同。Xiao等[9]在一项针对500例已诊断T2DM患者的横断面研究中发现,PDW第三分位水平与患者的震动感觉阈值独立相关[9]。然而,Qian等[13]在一项纳入了211例已诊断T2DM患者的横断面研究中发现,虽然伴有DPN的T2DM患者的PDW水平增高,但未见PDW水平与DPN风险显著相关。本研究结果与Qian等的研究结果不一致的原因尚不清楚,可能与研究人群不同、合并用药不同有关。首先,Qian等研究对象是已诊断T2DM患者,而本研究针对的是初诊T2DM患者。不同的糖尿病阶段,可能影响了PDW与DPN的关系。研究发现,PDW更适合作为监测早期糖尿病患者血小板功能异常的指标[14]。其次,Qian等的研究没有考虑糖尿病治疗对DPN的影响,而本研究的初诊T2DM患者均未接受过糖尿病治疗,因而排除了糖尿病治疗造成的混杂干扰。最后,Qian等的研究中未校正阿司匹林对PDW的影响。因为有研究显示,阿司匹林可能会导致PDW水平降低[15],故本研究将阿司匹林作为混杂因素予以调整。
初诊T2DM患者PDW水平升高增加DPN风险的可能机制如下。(1)DPN的病理生理机制与代谢功能障碍产生的炎症和氧化应激损害神经细胞和血管内皮细胞功能有关[16],其中,血管内皮细胞功能障碍是更为关键的因素[17]。这是因为血管内皮功能对维持正常的神经细胞功能至关重要,内皮细胞功能障碍会促进血管平滑肌增殖、炎症细胞浸润和PLT聚集[18],PLT黏附于损伤的血管内皮细胞后发生PLT活化,形成血栓,栓子堵塞管腔引起管腔闭塞、灌注不足,导致神经内膜缺血缺氧,最终导致神经退行性变从而损害神经功能[19]。(2)PDW水平增加是PLT活化的标志。PDW反映了PLT体积的均一性,而PLT体积均一性的改变可引起PDW水平升高,并启动PLT活化[7,20]。基础研究表明静息PLT为椭圆状或盘状,均一性较好[20],由于皮层具有张力且脂质双分子层上具有“皱褶”,PLT发生活化时会从中心延伸出许多细长多刺的丝状体,变成不规则状[21],由此提高了PLT与凝血蛋白或黏附蛋白接触的可能性,为凝血反应提供了更大面积,有利于血栓形成。临床研究亦证实了PDW与T2DM患者微循环障碍的关系[22]。一项研究在对100例受试者通过热生物学反馈技术测量血管反应性(上肢袖带膨胀时造成相对缺血区,指尖温度下降;释放袖带后血液循环恢复,引起温度反弹,在此过程中进行连续温度记录)间接评估内皮细胞功能时发现,血管反应性受损的T2DM患者PDW水平显著升高,伴有温度反弹显著降低,提示PDW水平增高与血管内皮细胞功能损伤有关。其他研究则发现伴有微血管病变的T2DM患者的PDW水平明显高于无微血管病变者[23-25],亦提示PDW水平升高在微血管病变的发生发展过程中发挥了重要的作用。
本研究的优势在于样本量较大,且研究对象为初诊T2DM患者,排除了糖尿病治疗对研究结果的影响。然而,本研究亦有不足之处。首先,本研究为横断面研究,不能确定PDW水平与DPN风险的因果关系。其次,本研究对象为本院住院的T2DM患者,可能存在选择偏倚。因此,未来还需要开展多中心前瞻性研究以深入探索初诊T2DM患者PDW水平与DPN的关系。
综上所述,伴有DPN的初诊T2DM患者PDW水平较不伴有DPN者显著升高,PDW水平增高是DPN的独立危险因素。

