熄风化痰止眩汤联合悬灸治疗风痰上扰型后循环缺血性眩晕的临床研究
朱 建,王 缘,桑穆惠,范 涛
(江阴市中医院脑病科,江苏 无锡 214400)
后循环缺血性眩晕是临床上常见的神经系统疾病,严重影响了患者的日常生活和工作能力。其主要症状包括持续或阵发性的眩晕、头痛、恶心、呕吐等,通常是由于脑后循环供血不足,如椎-基底动脉供血不足所引起[1]。这种供血不足可能与颈椎病、颈动脉硬化等多种因素有关[2]。目前,常见的治疗方法包括药物治疗、物理疗法、手术治疗等[3]。熄风化痰止眩汤是中医经典的治疗眩晕的处方,主要由如熄风、化痰、止眩等药物组成,针对风痰上扰型的病理机制,具有调和气血、疏通经络的作用,从而达到治疗眩晕的目的[4]。悬灸作为中医的一种重要治疗方法,通过对特定穴位的温热刺激,可以调和气血,疏通经络,从而缓解眩晕症状[5]。此外,悬灸还能够刺激体内的自然愈合力,增强身体的免疫力,提高患者的生活质量。尽管熄风化痰止眩汤和悬灸在风痰上扰型后循环缺血性眩晕的治疗上均有一定的应用,但对于二者联合治疗此类眩晕的研究仍然较少。因此,本研究旨在探讨熄风化痰止眩汤联合悬灸治疗风痰上扰型后循环缺血性眩晕的临床疗效,为临床提供更为全面、深入的治疗建议。现报道如下:
1 资料与方法
1.1 一般资料 本研究选取2020 年5 月—2023 年5月期间江阴市中医院脑病科收治的81 例风痰上扰型后循环缺血性眩晕患者为研究对象。按随机数表法,患者被分为3 组,各27 例。中药组中,男14 例,女13例;年龄20 ~72 岁,平均年龄为(48.15±6.50)岁;平均病程为(5.10±1.60)个月。悬灸组中,男15 例,女12 例;年龄22 ~70 岁,平均年龄为(47.90±6.40)岁;平均病程为(5.20±1.55)个月。联合组中,男13例,女14 例;年龄21 ~71 岁,平均年龄为(48.05±6.45)岁;平均病程为(5.15±1.58)个月。3 组患者的基线资料比较,差异均无统计学意义(P> 0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:1)患者具有眩晕、头晕、平衡障碍等典型症状,结合头部CT 或MRI 检查结果确诊为后循环缺血性眩晕[6];2)根据《中医病证诊断疗效标准》[7]中医诊断标准,符合风痰上扰证型,表现为头重如裹、口舌黏腻、舌质淡、舌苔白腻、脉滑等;3)年龄20 ~80 岁;4)患者与家属同意参与本研究,并签署知情同意书。排除标准:1)存在其他类型的眩晕,如前庭神经炎、美尼尔病等;2)存在严重的心、肝、肾等重要器官功能不全;3)对研究中使用的药物或治疗方法已知存在过敏反应;4)合并有恶性肿瘤或心肌梗死等其他心血管疾病;5)患者病史资料不完整。本研究通过医院医学伦理委员会审查及批准(SR20200501)。
1.3 方法 中药组患者给予熄风化痰止眩汤,组方如下:姜半夏 9 g,天麻9 g,炒白术15 g,钩藤(后下)12 g,白芍9 g,牡丹皮6 g,菊花6 g,桑叶9 g,炒蒺藜15 g。每日1 剂,水煎分2 次服,疗程4 周。悬灸组患者采用悬灸治疗,具体操作步骤如下:首先,患者被引导进入治疗室并取舒适的坐位或卧位,保持全身放松,确保环境温暖且避免寒冷的空气流动。医师随后戴上一次性医用手套,精准选定即将悬灸的穴位。选择百会、冲阳、听宫、翳风、风池等能熄风清热、醒脑开窍,风府、大椎和肩井等可疏风散邪、通达头颈、调和气血。然后使用75%的医用酒精进行该区域的皮肤消毒,确保无菌并减少感染风险。接着,使用专用的悬灸棒或灸盒,医师点燃灸条,确保灸火稳定,然后将其悬浮在所选穴位上方,保持约2 ~3 cm 的距离,使热力感觉得以传达但不会烫伤患者。每个穴位的悬灸时间控制在2 ~3 min,期间若患者感到不适或过热,医师需立刻调整或中止治疗。悬灸结束后,使用医用棉球轻轻擦拭穴位,清除灸痕或灰烬,并让患者在治疗室内休息10 ~15 min,期间医师应观察其有无不良反应,确保其安全。推荐的悬灸治疗频率是每日1次,每次治疗后,患者应间隔24 h再进行下次治疗,以保障皮肤和组织得到适当的恢复,疗程与中药组一致。联合组同时给予患者熄风化痰止眩汤和悬灸治疗,方法与疗程同中药组和悬灸组一致。
1.4 观察指标
1.4.1 临床疗效 治疗后对3 组患者进行临床疗效评估:患者眩晕、头痛、呕吐等症状完全消失,恢复正常日常生活和工作,持续观察一个月以上无复发,相关辅助检查(如头颅MRI、颈部彩超等)结果正常为治愈;患者眩晕、头痛、呕吐等症状明显减轻,仅偶尔出现,生活和工作能力大大恢复,但可能仍存在轻微的功能障碍,相关辅助检查结果明显改善为显效;患者眩晕、头痛、呕吐等症状有所改善,但仍对日常生活和工作有一定的影响,相关辅助检查结果有改善为有效。经过治疗后,患者眩晕、头痛、呕吐等症状无明显改善或加重,相关辅助检查结果无改善或恶化为无效。在结合上述细化的评价指标后,总有效率的计算方式为:总有效率 =(治愈+显效+有效)例数/总例数×100%。
1.4.2 眩晕症状评分 采用Berg 平衡表(BBS)[8]和眩晕评估评分量表(DARS)[9]评估患者的眩晕情况。BBS 是一种用于评估老年人和神经系统疾病患者的静态和动态平衡能力的工具,根据患者完成特定动作的能力和稳定性进行评分,总分范围从0 ~56 分,得分越高表示患者的平衡能力越好,低分可能意味着患者有跌倒的风险。DARS 则是专为眩晕患者设计的评估工具,它能够量化眩晕的严重程度并提供有关其影响的信息,量表分为0 ~6 分的7 个等级,评分越高说明患者眩晕程度越严重。
1.4.3 脑血流速 于治疗前后采用彩色多普勒超声仪(TDS-9900,美国3F)对患者的脑血流动力学指标进行检测,患者取坐位或卧位,头部稍后仰,使用2 MHz 的探头,从颞窗、眶窗或枕窗进行检测。目标指标包括:椎基底动脉(BA)、左椎动脉(LVA)与右椎动脉(RVA)。
1.4.4 中医症状积分 依据《中医病证诊断疗效标准》[6]评估风痰上扰型眩晕患者的中医症状的严重程度,主要包含眩晕、头部沉重感、恶心呕吐,每项0 ~6分,评分越高表明患者症状越严重。
1.5 统计学方法 采用 SPSS 27.0 统计软件对数据进行处理与分析,计量资料用均数±标准差(±s)表示,采用t检验,组内比较采用配对t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 3 组患者临床疗效比较 治疗后联合组的总有效率为92.60%(5/27),中药组为70.37%(19/27),悬灸组为74.07%(20/27),联合组的疗效明显优于中药组和悬灸组,差异有统计学意义(P<0.05)。见表1。
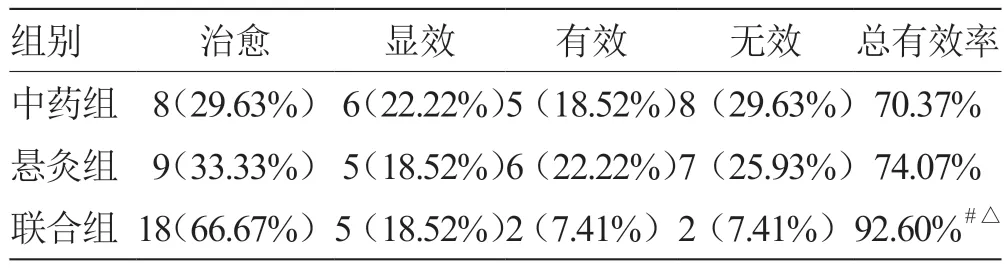
表1 3 组患者临床疗效比较(n = 27)
2.2 3 组患者眩晕症状比较 治疗前,3 组患者在BBS 和DARS 评分上的比较均无统计学意义(P>0.05)。治疗后,3 组患者BBS 评分均高于治疗前,且联合组的评分明显高于中药组和悬灸组(P<0.05);DARS 评分在治疗后都低于治疗前,且联合组的评分远低于中药组和悬灸组(P<0.05);治疗后,中药组和悬灸组在BBS 和DARS 评分上无统计学意义(P>0.05)。见表2。
表2 3 组患者眩晕症状比较(± s,n = 27) 分
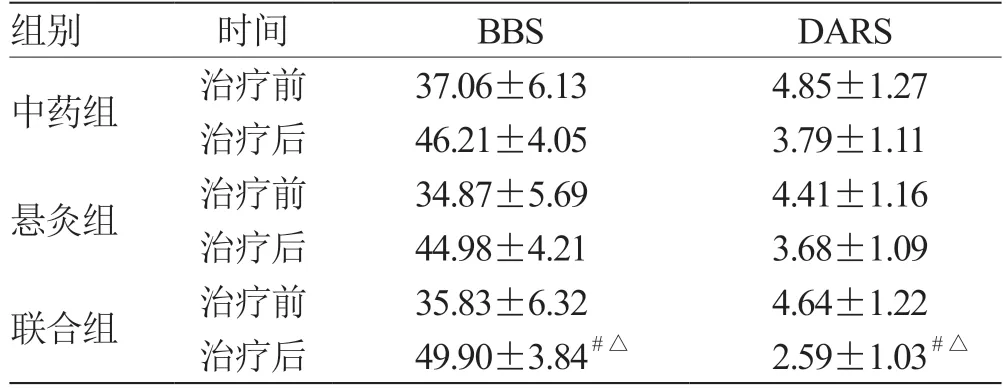
表2 3 组患者眩晕症状比较(± s,n = 27) 分
注:与中药组比较,# P <0.05;与悬灸组比较,△P <0.05
组别 时间 BBS DARS中药组 治疗前 37.06±6.13 4.85±1.27治疗后 46.21±4.05 3.79±1.11悬灸组 治疗前 34.87±5.69 4.41±1.16治疗后 44.98±4.21 3.68±1.09联合组 治疗前 35.83±6.32 4.64±1.22治疗后 49.90±3.84 #△ 2.59±1.03 #△
2.3 3 组患者脑血流速比较 治疗前,3 组患者的BA、LVA、RVA 比较均无统计学意义(P>0.05)。治疗后,3 组患者BA、LVA、RVA 均高于治疗前,且联合组显著高于中药组和悬灸组(P<0.05),中药组和悬灸组比较无显著性差异(P>0.05)。见表3。
表3 3 组患者脑血流速度比较(± s,n = 27) cm/s
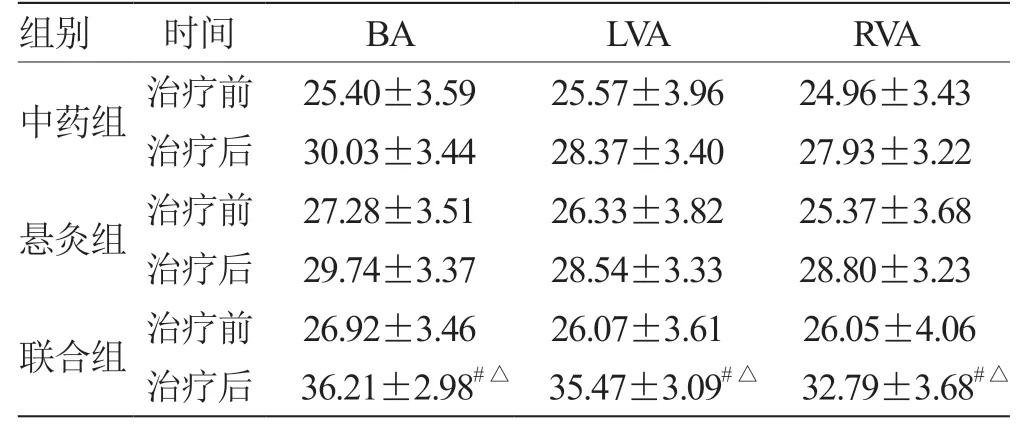
表3 3 组患者脑血流速度比较(± s,n = 27) cm/s
注:与中药组比较,# P <0.05;与悬灸组比较,△P <0.05
组别 时间 BA LVA RVA中药组 治疗前 25.40±3.59 25.57±3.96 24.96±3.43治疗后 30.03±3.44 28.37±3.40 27.93±3.22悬灸组 治疗前 27.28±3.51 26.33±3.82 25.37±3.68治疗后 29.74±3.37 28.54±3.33 28.80±3.23联合组 治疗前 26.92±3.46 26.07±3.61 26.05±4.06治疗后 36.21±2.98#△ 35.47±3.09#△ 32.79±3.68#△
2.4 3 组患者中医症状积分比较 治疗前3 组患者的中医症状积分比较差异无统计学意义(P>0.05),且治疗后3 组的中医症状积分均优于治疗前(P<0.05)。联合组的眩晕、头部沉重感、恶心呕吐各项均低于中药组和悬灸组(P<0.05),见表4。
表4 3 组患者中医症状积分比较(± s,n = 27) 分
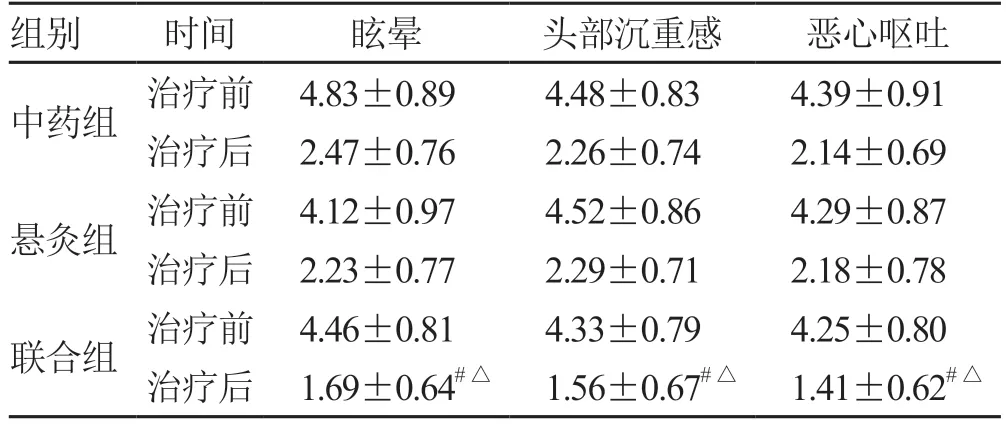
表4 3 组患者中医症状积分比较(± s,n = 27) 分
注:与中药组比较,# P <0.05;与悬灸组比较,△P <0.05
组别 时间 眩晕 头部沉重感 恶心呕吐中药组 治疗前 4.83±0.89 4.48±0.83 4.39±0.91治疗后 2.47±0.76 2.26±0.74 2.14±0.69悬灸组 治疗前 4.12±0.97 4.52±0.86 4.29±0.87治疗后 2.23±0.77 2.29±0.71 2.18±0.78联合组 治疗前 4.46±0.81 4.33±0.79 4.25±0.80治疗后 1.69±0.64#△ 1.56±0.67#△ 1.41±0.62#△
3 讨论
后循环缺血性眩晕是由于椎-基底动脉系统供血不足导致的眩晕症状,而缺血部位主要负责调节身体的平衡和协调,因此供血不足时会导致眩晕、不稳、恶心等症状[10-11]。老年人由于年龄的增长和身体逐渐出现的各种退行性变化,成为首要高风险人群,同时高血压、高胆固醇、糖尿病、长期吸烟、家族史均是患病的高风险因素[12-13]。中医理论将身体视为一个完整的系统,而风、痰、血瘀等均被视为可能干扰正常机能的“邪气”。在风痰上扰型的描述中,眩晕被视为是由于“风邪”和“痰湿”共同作用于头部,导致气血运行不畅所引发[14]。风具有轻、快的特性,可以使病邪迅速传播;而痰由于其黏滞、湿重的特性,可以使病邪在体内停滞。当风与痰相结合,它们会相互加强,导致更为严重的病状[15]。在风痰上扰型后循环缺血性眩晕中,病邪主要作用于后循环,导致脑部供血不足。因此,除了眩晕外,患者可能还会出现一系列其他症状,如头痛、乏力、视物模糊等[16]。
从中医的角度看,风痰上扰型后循环缺血性眩晕是由于肝风内动、痰浊上扰所导致的。根本病因为肝肾两虚,使得肝阳上亢,肝风随之而动;脾失健运,痰浊内生,与风相搏上扰清窍,导致眩晕症状的产生[17]。因此治疗重点在于熄风定痰,益肝养肾,恢复正常的气血流动,以达到身体的平衡和病邪的驱除。本研究采用熄风化痰止眩汤治疗风痰上扰型后循环缺血性眩晕,方中的姜半夏、炒白术有健脾燥湿、化痰止吐的效果,可以帮助消化系统的健康运作,减少痰湿的生成,王浩楠等[18]研究显示姜半夏的主要成分姜黄素可调节肠道菌群结构,维持肠道菌群稳态,有助于人体吸收和代谢的过程。天麻、钩藤能清热降火、平肝熄风,用于治疗由肝火所致的眩晕症状,Wu 等[19]研究表明钩藤的主要成分钩藤碱具有降压作用,可舒张血管;白芍柔肝平肝、养血敛阴,刘莲等[20]研究显示白芍多糖通过调控TLR4/MyD88/NF-κB 通路,对CCl4所诱导的小鼠肝损伤具有保护作用;牡丹皮活血消淤、通经活络;菊花、桑叶清热熄风、平肝凉肝;炒蒺藜平肝疏肝、祛风止眩。本研究采用的悬灸,与针灸不同,是通过点燃艾条或艾饼后悬浮于皮肤表面上,让患者感受到热量而不接触皮肤。悬灸能够通过其特有的温热效果驱散风寒,疏通经络,增强气血循环,从而缓解眩晕症状。结合艾草本身有的化痰、清湿、疏风的功效,更可针对于风痰上扰这一中医病型。本研究将熄风化痰止眩汤与悬灸相联合治疗风痰上扰型后循环缺血性眩晕,研究结果显示联合组的临床疗效与中医症状积分明显优于中药组和悬灸组,可能是中药通过内服作用于体内,调节内脏功能,疏通气血,平衡阴阳;悬灸则通过外治的方式,温通经络,驱散风寒,促进气血流通。两者结合,可实现从内到外的全面调理。本研究结果可见联合组患者的眩晕症状评分即BBS评分与DARS评分均由于中药组和悬灸组,这表明熄风化痰止眩汤与悬灸的结合治疗对风痰上扰型后循环缺血性眩晕有更为显著的疗效,反映出两者的协同作用能更全面地针对眩晕的成因,提供更加深入和持久的治疗效果。本研究结果可见联合组BA、LVA、RVA 的脑血流速度均高于中药组和悬灸组,可能是二者联合可以双重促进脑部血流,驱除风邪和痰湿,激活身体的自主调节能力,并促进血管扩张与修复。
综上所述,采用熄风化痰止眩汤与悬灸相结合的方法治疗风痰上扰型后循环缺血性眩晕的患者,可显著提高治疗效果,缓解患者的眩晕症状,改善患者的后循环血流状况,值得临床实践应用。

