OPD-Scan像差仪在选择人工晶状体的意义
朱元 单良 徐彦 张妍 刘春秀 大连何氏眼科医院 (辽宁 大连 116021)
内容提要: 目的:探讨OPD-Scan像差仪在选择人工晶状体(IOL)中的临床意义。方法:选择执行超声乳化联合IOL植入的100例白内障患者,共计120眼。根据IOL类型分组,分为球面IOL组、非球面IOL组。分别在术前1d与术后3个月进行角膜波阵面像差检查,观察患者指标变化。结果:Zernik系数1-27项中,Z4、Z9、Z12、Z24呈降低趋势(P<0.05);术后RMS1-6、RMSg、RMSh呈降低趋势(P<0.05);术后非球面IOL组RMS3、RMS4、RMS5、RMSg、RMSh相对于球面IOL组更小(P<0.05);非球面IOL组在术后的LogMAR视力优于球面IOL组(P<0.05)。结论:针对白内障手术患者通过植入非球面IOL,发现在术后RMS1-6、RMSg、RMSh像差相对于术前有所减小,像差测量有助于选择适合的IOL。
当前眼科疾病的发病率呈现出上升趋势,以白内障为例,其已发展成全球广泛关注的公共健康问题之一[1]。白内障症状需要借助屈光手术来实现改善,如何提高白内障术后人工晶状体(Intraocular Lens,IOL)的视觉质量尤为关键,它已成为医师们共同追求的目标。临床实践发现,白内障超声乳化术后像差会对视觉质量产生影响,其中像差涉及低阶像差与高阶像差[2]。低阶像差通常属于屈光不正的情况,包括近视、远视、散光等现象,而高阶像差在于角膜的球差,可借助精确的生物测量方式有效评估白内障超声乳化IOL植入的状况,有助于为患者筛选出相适宜的IOL,改善患者病况,促使患者的视觉功能得到恢复[3]。
1.资料与方法
1.1 临床资料
选择2021年1月~2022年1月接受诊治的白内障患者100例,累计120 眼,对患者施行超声乳化IOL 植入方法。按照IOL类型将患者分成球面IOL组(n=56)与非球面IOL组(n=64)。球面IOL组男性26例、女性20例,年龄36~75岁,平均(62.30±10.12)岁;非球面IOL组男性30例、女性24例,年龄37~77岁,平均(63.25±10.32)岁。对比观察上述两组患者的基础信息资料,发现在年龄、性别、术前LogMAR视力、术前角膜曲率等方面无显著性差异,满足可比性(P>0.05),且此次研究开展前已得到医院伦理委员会的批准和同意。
纳入标准:①针对上述患者均已执行眼部相关检查,患者已签署知情同意书及手术协议;②检查后确诊为白内障症状,执行IOL植入术;③对患者完成手术后,可实施正常随访;④术后3个月时间随访期间,患者的最佳矫正视力达到0.8以上。排除标准:①合并眼部存在其他严重病症者;②在开展手术期间及术后阶段出现严重的并发症状者;③术前与术后患者的瞳孔直径低于6mm;④不主动配合此次手术开展或者像差测量结果较差者。
1.2 方法
手术处理方式:对上述白内障患者应用白内障超声乳化IOL植入术,确保在手术开展前,对患者执行利多卡因球后麻醉处理。按照规范化操作于颞侧10点位置实施前房穿刺或者角膜上方12点位置执行切开处理,并将黏弹剂注射其中,将连续环形撕囊扩展至5~6mm,保证其位置处于居中状态,确保完成水分离及分层,并正确执行超声乳化术,将剩余的皮质有效清除,并将折叠IOL合理植入。应用Acrysof SA60AT球面IOL或者Tecnis ZA9003非球面IOL,切口完成自闭状态,在执行超声乳化期间,最大能量达到40%,确保负压低于500mmHg。在完成上述操作后,按照常规处理,即对患者使用妥布霉素地塞米松滴眼液,使用期间按照4次/d、2滴/次的规格和频率,随着时间的推移,每周依次减少药量,累计用药达到4周后即可停止使用。为了消除无关因素的影响,手术操作应保证是由同组医师执行的(按照同组医师成员配备,组内成员包含2名手术医师、3名护士)。
检查方式:准确统计各项检查数据,依据显微镜检查结果,对患者的白内障核分级进行确定,准确测量患者的术眼眼轴长度,从而合理选择对应的IOL度数,并保证在完成上述项目后对患者实施术后随访。操作过程中,分别对患者术前1d、术后3个月实施像差分析,分析阶段所选择的仪器主要是OPD-Scan像差分析仪,准确获得其角膜地形图,如果患者处于暗环境内,则要保证在其瞳孔自然散大超过6.0mm时执行测量。为了保证数据合理有效,待检测单眼重复测量4次并取平均值。
1.3 观察指标
此次研究开展过程中,重点观察手术前后患者的角膜波阵面像差Zernik系数变化、角膜波阵面像差均方根变化、球面IOL组与非球面IOL组患者的术后角膜像差、术后LogMAR 视力的影响以及分析高阶像差与术后患者LogMAR视力的相关性。
1.4 统计学分析
使用统计学软件SPSS23.0整理分析,其中,计量数据使用±s表示,Zernik系数和RMS执行配对样本t检验,借助Pearson分析高阶像差和术后患者最佳矫正视力的相关性,在P<0.05时差异具有统计学意义。
2.结果
2.1 对比观察手术前后患者的角膜波阵面像差Zernik系数变化特征
术后3个月观察发现Z4、Z9、Z12、Z24相对比手术前1d呈降低趋势,且手术前后差异显著(P<0.05)。统计见表1。
表1.对比手术前后角膜波阵面像差Zernik系数(N=120,±s)

表1.对比手术前后角膜波阵面像差Zernik系数(N=120,±s)
时间Z4 Z9 Z12 Z24术前1d 4.275±2.641 -0.350±+0.156 -0.012±0.007 -0.083±0.026术后3个月 1.336±1.417 0.083±0.503 0.252±0.105 -0.027±0.015 t 30.926 16.163 74.028 60.316 P<0.05<0.05<0.05<0.05
2.2 对比观察手术前后患者的角膜波阵面像差均方根变化特征
对比术前1d 与术后3 个月,观察到RMS1-6、RMSg、RMSh呈下降趋势,且前后差异明显(P<0.05)。统计见表2。
表2.手术前后角膜波阵面像差均方根变化(N=120,±s)
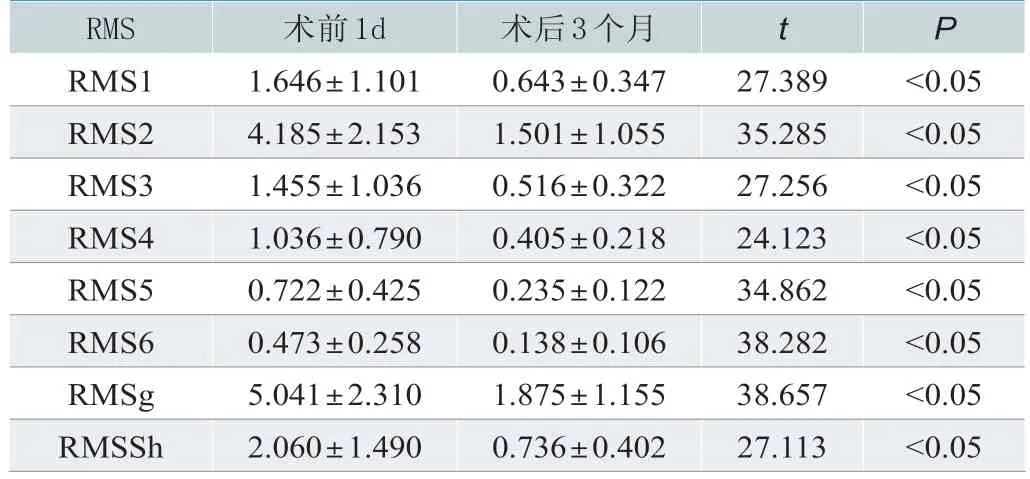
表2.手术前后角膜波阵面像差均方根变化(N=120,±s)
RMS术前1d术后3个月t P RMS1 1.646±1.101 0.643±0.347 27.389<0.05 RMS2 4.185±2.153 1.501±1.055 35.285<0.05 RMS3 1.455±1.036 0.516±0.322 27.256<0.05 RMS4 1.036±0.790 0.405±0.218 24.123<0.05 RMS5 0.722±0.425 0.235±0.122 34.862<0.05 RMS6 0.473±0.258 0.138±0.106 38.282<0.05 RMSg 5.041±2.310 1.875±1.155 38.657<0.05 RMSSh 2.060±1.490 0.736±0.402 27.113<0.05
2.3 对比观察球面IOL组与非球面IOL组患者的术后角膜像差
术前两组RMS不存在显著差异(P>0.05);术后3个月非球面IOL组RMS3、RMS4、RMS5、RMSg、RMSh数据均小于球面IOL组,且组间差异显著(P<0.05)。数据见表3。
表3.球面IOL和非球面IOL患者术后角膜像差比较(±s)
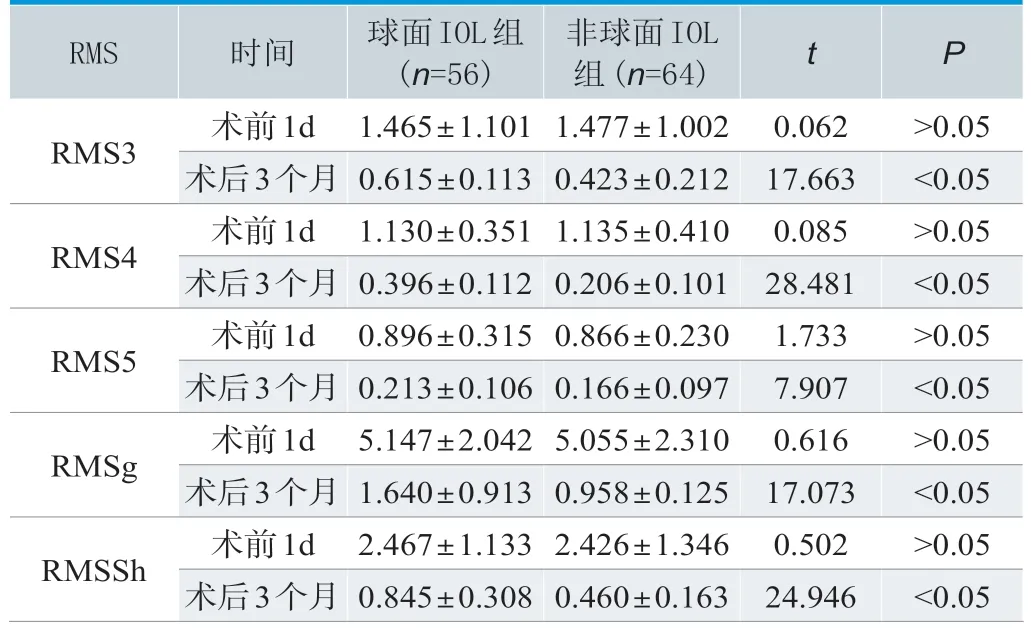
表3.球面IOL和非球面IOL患者术后角膜像差比较(±s)
RMS时间球面IOL组(n=56)非球面IOL组(n=64)t P RMS3术前1d 1.465±1.101 1.477±1.002 0.062>0.05术后3个月0.615±0.113 0.423±0.212 17.663<0.05 RMS4术前1d 1.130±0.351 1.135±0.410 0.085>0.05术后3个月0.396±0.112 0.206±0.101 28.481<0.05 RMS5术前1d 0.896±0.315 0.866±0.230 1.733>0.05术后3个月0.213±0.106 0.166±0.097 7.907<0.05 RMSg术前1d 5.147±2.042 5.055±2.310 0.616>0.05术后3个月1.640±0.913 0.958±0.125 17.073<0.05 RMSSh术前1d 2.467±1.133 2.426±1.346 0.502>0.05术后3个月0.845±0.308 0.460±0.163 24.946<0.05
2.4 观察不同组别患者对术后LogMAR视力的影响情况
术前两组LogMAR视力无显著差异(P>0.05);术后3个月发现得到明显改善(P<0.05);非球面IOL组患者在术后3个月时的LogMAR视力更好,且组间差异显著(P<0.05)。数据见表4。
表4.不同IOL对患者术后LogMAR视力的影响(±s)

表4.不同IOL对患者术后LogMAR视力的影响(±s)
组别n术前1d术后3个月t P球面IOL组56 1.06±0.22 0.47±0.33 31.735<0.05非球面IOL组64 1.13±0.32 0.36±0.17 49.452<0.05 t 1.765 8.076//P>0.05<0.05//
2.5 分析高阶像差和术后患者LogMAR视力的相关性
结合Pearson结果分析,观察到总高阶像差和Z420、术后最佳矫正视力表现为负相关关系(r=-0.355、-0.266;P<0.05),且Z400与术后最佳矫正视力表现为正相关关系(r=0.278;P<0.05)。数据分析见表5。

表5.高阶像差和术后患者LogMAR视力相关性(N=120)
3.讨论
当前,针对白内障患者的治疗唯一有效的治疗方法为手术,以超声乳化术为主,手术会借助超声探头将混浊晶体实施超声粉碎处理,随后利用较小的切口将其引出至体外,紧接着按照规范化操作通过小切口将IOL准确植入,从而治疗白内障[4,5]。在出现白内障疾病时,物体难以在视网膜上精准聚焦,自然无法呈现出足够清晰的物像。原因,可能存在光差系统的缺陷、眼角膜和晶状体表面欠缺、角膜和晶状体内部组织不满足均匀分布等情况[6]。在上述因素干扰下,折射率会产生偏差,原有光线偏离,还会导致患者的视网膜对比度下降,造成视物模糊的状况。早期研究发现,在对白内障患者实施超声乳化术以后,其成像质量的下降可能和眼波前像差的变化存在关系[7]。在借助光线矩阵组建起波阵面的情况下,将其和理想球面予以对比,发现人眼波阵面像差属于有效评估视网膜成像质量重要指标之一,在探讨分析术后视觉质量影响期间就可借助该指标来评判,从而为后续操作创造条件[8]。
在使用OPD-Scan像差检查仪期间,可借助检影形式来判断眼球像差的分布状况,操作期间还可对瞳孔平面1440点实施测量,准确计算出实际测量值与参照眼间光程差,再统计出波前像差。此次研究期间,Z4、Z9、Z12、Z24在治疗后均有所下降;完成手术后,RMS1~6、RMSg、RMSh指标下降(P<0.05);术后3个月非球面IOL组RMS3、RMS4、RMS5、RMSg、RMSh更小(P<0.05);术后3个月球面IOL组在术后的LogMAR视力更佳。基于Pearson分析,发现总高阶像差和Z420与术后最佳矫正视力表现为负相关;Z400与术后最佳矫正视力呈现出正相关。基于统计结果,发现在Z4、Z9、Z12、Z24上述参数方面,开展手术前后的差异较为显著,其数值差异的产生可能与患者周边部位出现的晶状体混浊以及边缘部位折光不同有关。此外,IOL类型并未对术后眼3-5阶波阵面像差产生明显影响。按照Pearson分析,发现总高阶像差和Z420、术后最佳矫正视力呈现出负相关,Z400与术后最佳矫正视力表现为正相关,上述情况表明超声乳化联合IOL植入术后具有眼高阶像差的特点,在表现为总高阶像差、球差、二级散光的状态下,会影响到患者的视力,总高阶像差与散光会进一步降低患者的视觉质量,适当增加球差有助于提升患者的视觉质量。
综上所述,在应用白内障超声乳化吸除联合IOL植入术,RMS1-6、RMSg、RMSh像差显著下降,高阶像差和术后患者最佳矫正视力存在相关性,通过眼高阶像差来优选IOL的种类,满足科学、合理的要求,提升患者满意度。

