慢性非肿瘤性疾病的营养评价和干预
徐仁应
(上海交通大学医学院附属仁济医院,上海 200127)
随着生活模式改变和老龄化社会的到来,慢性疾病,包括 2型糖尿病、肾功能衰竭、慢性阻塞性肺疾病、冠心病、脑卒中和脑出血等越来越常见。治疗这些慢性疾病不仅消耗了大量的社会资源,也给现有的医疗保障体系造成了沉重的负担。毫无疑问,营养与这些疾病的发生和预后息息相关。饮食不当和能量摄入过多所造成的肥胖是这些慢性疾病的共同危险因素,而这些慢性疾病的中后期又多伴有蛋白质-能量缺乏型营养不良(protein-energymalnutriton,PEM)。应用合理的营养支持手段对这些慢性疾病伴发的营养问题进行合理干预,可以提高患者生存率,改善生活质量[1]。
1 营养评价和诊断
1.1 评价指标
1.1.1 体重是最常用的评价指标。3个月内非自愿的体重减轻是评价营养状况的有效指标。除此之外,个体体重还可以和理想体重进行比较。理想体重(kg)=身高(cm)-105或[身高(cm)-100]×0.9。
1.1.2 体质指数(bodymass index,BMI):计算公式为BMI=体重(kg)/身高(m)2。
1.1.3 内脏蛋白水平,常用的指标为血清白蛋白、前白蛋白和转铁蛋白。白蛋白的半衰期为 18~20 d,长期蛋白质摄入不足或营养不良时血清白蛋白水平才有下降。前白蛋白(2~3 d)和转铁蛋白(8 d)的半衰期较短,短时期内蛋白质摄入不足即有明显变化。内脏蛋白水平可受血容量、肝脏功能等指标的影响。
1.1.4 其他指标:包括上臂肌围、三头肌皮摺厚度、握力、直接肌肉刺激和机体组成成分测定等。评定时需要检测人员经验丰富,且多需专门设备,一般仅用于科研。
1.2 营养不良诊断 狭义的营养不良一般指蛋白质-能量缺乏型营养不良,主要表现为血清蛋白水平降低和体重减轻。广义的营养不良除PEM外,还包括营养失衡,主要表现为营养素过多或缺乏,例如肥胖。
1.2.1 蛋白质-能量缺乏型营养不良 临床常用的判定PEM的指标为BMI和血清白蛋白水平。中国人适宜的BMI范围为18.5~23.9 kg/m2。EMI在17.0~18.4 kg/m2为轻度营养不良,16.0~16.9 kg/m2为中度营养不良,<16.0 kg/m2为重度营养不良[2]。一般认为血清白蛋白 30~35 g/L为轻度营养不良,25~30 g/L为中度营养不良,<25 g/L为重度营养不良[3]。
1.2.2 肥胖 肥胖诊断依据“中国肥胖问题工作组”提出的BMI≥24.0 kg/m2为中国成人超重的界限,BMI≥28.0 kg/m2为中国成人肥胖的界限;男性腰围≥85 cm,女性腰围≥80 cm为腹部肥胖的界限[4]。
2 营养干预和支持
2.1 对于慢性消耗性疾病,首先必须判明患者的疾病阶段和营养状态。伴有肥胖的早期慢性疾病患者,营养治疗的目的是控制体重、均衡饮食、维持或改善器官功能、减少导致疾病恶化和并发症发生的危险因素。伴肥胖的慢性疾病患者治疗时间及总能量摄入应根据年龄、性别、体力活动(工作量)、肥胖程度并参照中国居民膳食营养素推荐量个体化制定。轻体力活动女性患者在治疗阶段每日总能量为1 200~1 500 kcal,男性患者为1 500~1 800 kcal。轻度肥胖患者,每月减轻体重0.5~1.0 kg,中重度患者以每周减轻体重0.5~1.0 kg为宜。通过改变不良饮食和生活习惯,适度控制总能量,配合适当运动,就能使体重基本保持或接近正常值范围,从而减少疾病恶化和发生并发症的可能。良好的生活方式包括:①3餐饮食须规律;3餐能量分配比为30%、40%、30%,碳水化合物、蛋白质、脂肪比例分别为50%~55%、15%~20%、20%~30%;②早餐须保证,晚餐须控制,避免或减少夜宵;③少吃油炸食物和饮料,多食绿叶蔬菜和水果,摄入充足水分;④少吃或不吃含糖饮料;保证奶及奶制品摄入,减少饱和脂肪酸摄入;餐速应慢。⑤合理补充多种维生素及微量元素制剂。中国成人膳食和营养指南可作为患者合理饮食的制定依据,见图1。其中,第 1层:谷类薯类及杂豆250~400 g;水1 200mL。第 2层:蔬菜类300~500 g;水果类200~400 g。第3层:畜禽肉类50~75 g;鱼虾类 50~100 g;蛋类 25~50 g。第 4层:奶类及奶制品 300 g;大豆类及坚果 30~50 g。塔顶:油 25~30 g;盐6 g。对于伴有PEM的中晚期慢性疾病患者,营养治疗的目的是纠正和改善 PEM、维持器官功能、减少和延缓并发症的发生。绝大多数慢性疾病患者都能耐受经口营养。正确的饮食指导和行为治疗对纠正和改善PEM十分有效。
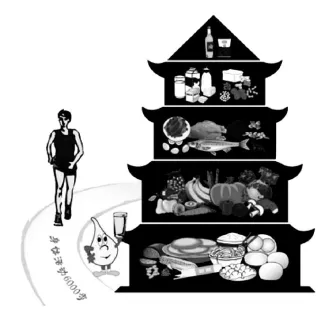
图1 中国成人膳食金字塔(图片来自中国营养学会网站:http://www.cnsoc.org/cn/)
2.2 糖尿病患者能量供给以维持或略低于理想体重为宜,同时参考患者对治疗的反应而定。对肥胖糖尿病患者应根据理想体重计算总能量,一般取参考值下限;而对于体重低于理想体重的糖尿病患者,应根据实际体重计算总能量,一般取参考值上限,见表1[5]。对于需要额外补充肠内营养制剂的糖尿病患者,可选用糖尿病专用配方。相对于标准配方,糖尿病专用肠内配方能够有效改善餐后血糖、降低糖基化血红蛋白A1C、血浆TG、TC和LDL-C水平,因而可有效降低心血管疾病发生[6]。

表1 糖尿病患者能量需求与体型、劳动强度的关系
2.3 慢性肾功能不全(chronic renal failure,CRF)的患者能量确定同样应根据理想体重、活动量、肾功能不全程度给予个体化的方案。60岁以上老年患者应适当减少能量摄入。需要强调的是,总能量应包括从透析液中获得的葡萄糖产生的能量。蛋白质推荐量应根据患者临床分期。对于持续性微量蛋白尿期,适量限制饮食中的蛋白质,有助于肾功能恢复。蛋白质占总热量的10%,以每天0.6~0.8 g◦kg-1◦d-1为宜,尽量选择优质蛋白质。糖尿病肾病期早期,肾脏病变尚处于可逆阶段,及早进行饮食治疗至关重要。对于大量蛋白尿期(临床肾病期)患者,蛋白质摄入应低于每天0.8 g/kg。由于该期丢失蛋白较多,应在低蛋白饮食(0.6~0.8 g◦kg-1◦d-1)基础上,加上24 h尿液中丢失蛋白质量作为蛋白质总量。这样既能减轻肾脏负担,又可保持氮平衡。有明显水肿和(或)伴高血压时,应当限制钠盐摄入,以2~3 g/d为宜。尿量 <500 mL时更应严格限制钠盐摄入,同时严格限制水分摄入(<1 000 mL/d)。而终末肾病期患者,饮食治疗效果不甚理想,但通过合理饮食可减轻肾脏负担,并配合临床治疗保证患者营养需要,应以低蛋白、低磷、低钾、低盐为饮食原则。非透析患者蛋白质推荐量按肾功能损伤程度而异,见表2。维持性透析治疗时,因蛋白质额外丢失和透析去除蛋白代谢产物,故不必严格限制。血液透析时,蛋白质摄入量1.0~1.2 g◦kg-1◦d-1,腹膜透析者蛋白质需要量可能更高(1.2~1.4 g◦kg-1◦d-1)[7]。麦淀粉是将小麦粉中的蛋白质抽提分离去掉,以减少饮食中低生物效价的植物蛋白质的摄入量。用麦淀粉替代主食作为患者每日供给热量的主要来源,在不降低膳食质量的同时,可以确保患者优质蛋白的摄入。坚持长期使用麦淀粉饮食,可以有效改善患者肾功能状态,解决PEM[8]。胡萝卜、山芋、土豆等均可作为麦淀粉的替代品。选择优质蛋白来源也是慢性肾脏疾病患者必须遵守的饮食原则之一。总体来说,植物来源地蛋白质生物效价较低,因而其在体内产生的代谢废物较多,加重了肾脏负担。而动物来源地蛋白质其构成与人体相似,因而生物利用度较高,对肾功能的影响也较小。中国人优质蛋白的主要来源为奶及奶制品、鸡蛋、瘦肉、鱼和虾,烹调方式也多以白煮和清蒸为好。对于不能耐受经口饮食或鼻饲营养的维持性透析患者,另一种常用的营养支持方式为透析间肠外营养支持(intradialytic parenteral nutrition,IDPN)。IDPN指在透析期间通过静脉补充糖、氨基酸和脂肪等人体必需营养素。IDPN优点是利用透析所用的动静脉瘘进行营养液输注,不需额外建立静脉通路;但由于透析时间短(一般为4~5 h)、每次所输入的营养素量有限,因而其对营养状况的长期影响尚需进一步研究[9]。

表2 非透析患者蛋白质推荐量
3 小结
慢性非肿瘤性疾病由于多伴有器官功能的损伤,晚期营养干预效果较差。早期对该类患者进行正确的营养评价,从而制定合理的个体化方案,可以明显提高患者生存质量。
[1] Akner G,Cederholm T.Treatment of protein-energymalnutrition in chronic nonmalignant disorders[J].Am JClin Nutr,2001,74(1):6-24.
[2] BarendregtK,Soeters PB,A llison SP,etal.营养不良的诊断—筛查和评价[A].见:Sobotka L,主编.临床营养基础(欧洲肠外和肠内营养学会继续教育专用课本).蔡威泽.第 3版.上海:复旦大学出版社,2007:11-18.
[3] 蔡东联:住院患者营养评价[A].见:蔡东联主编.实用营养师手册[M].上海:第二军医大学出版社,1998:533.
[4] 中国肥胖问题工作组.中国成人超重和肥胖预防和控制指南(节选)[J].营养学报,2004,26(1):1-4.
[5] 万燕萍.糖尿病患者的营养支持[A].见:蔡威、邵玉芬主编,现代营养学[M].上海:复旦大学出版社,2011:685-700.
[6] Elia M,Ceriello A,Laube H,et al.Enteral nutritional support and use of diabetes-specific formulas for patients with diabetes:a systematic review andmeta-analysis[J].Diabetes Care,2005,28(9):2267-2279.
[7] Fouque D,Aparicio M.Eleven reasons to control the protein intake of patients with chronic kidney disease[J].Nat Clin Pract Nephrol,2007,3(7):383-392.
[8] 童本德,陆琪红,沈霞,等.麦淀粉膳食治疗慢性肾功能不全的效果观察[J].同济大学学报(医学版),2005,26(5):49-51.
[9] Serna-ThoméMG,Padilla-Rosciano AE,Suchil-Bernal L.Practical aspects of intradialytic nutritional support[J].Curr Opin Clin Nutr Metab Care,2002,5(3):293-296.

