连续性静脉-静脉血液滤过对急性肾损伤患者胱抑素C浓度的影响
张志宏 龚德华 朱冬冬 徐 斌 季大玺 刘志红
住院患者急性肾损伤(AKI)发病率约为6%,而在危重症患者中可达15%~20%,其中4%~6%需行肾脏替代治疗[1,2]。近年来,AKI对患者生存预后的不良影响已引起广泛关注[3]。
AKI患者进行肾功能评估对适时开始肾脏替代治疗及判断预后十分重要。目前临床常规使用尿量或有关血清标志物的浓度变化评价肾功能。目前常用的肾功能标志物中,尿素氮(BUN)和肌酐(SCr)浓度均存在明显的局限性,如易受患者种族、性别、年龄、肌肉容量、饮食及炎症状态等影响[4]。血清胱抑素C(CysC)是有核细胞分泌的一种由120个氨基酸残基构成的蛋白质,分子量约13 kD,其在机体内匀速产生,经肾小球自由滤过后在近端小管完全重吸收并降解,血清半衰期约2h。近期的系列研究提示血清CysC浓度可能是一种理想的肾功能标志物[5-7],遗憾的是多数研究对象限于未行肾脏替代治疗的患者。AKI患者接受连续性肾脏替代治疗(CRRT)期间,除肾脏的清除作用外,CRRT对溶质也有清除作用,从而影响对患者肾功能状态的准确评估。本研究动态观察CVVH不同置换剂量下各时间点的血清BUN、SCr及CysC浓度,比较各指标的相对变化,为CRRT这一特殊背景下理解上述指标变化的临床意义提供参考。
对象和方法
研究对象 纳入标准:(1)年龄18~60岁,性别不限;(2)符合AKI 3期诊断标准,即48h内血清SCr升高 >300%或 >353.6 μmol/L(急性升高 >44.2 μmol/L)[8];(3)CVVH 连续治疗期间尿量 < 400 ml/24h。排除标准为合并高分解代谢病理状态,如严重感染、高热、恶性肿瘤、甲状腺功能亢进、大剂量激素冲击治疗以及体型过于悬殊(包括严重水肿、肥胖、妊娠)。本研究根据血清BUN、SCr水平确定患者接受CVVH的置换剂量。
CVVH方法 采用Edwards Aquarius(Baxter公司,美国)床旁血液净化机,一次性使用高通量滤器AV600S(Fresenius,膜面积 1.4 m2,截留点 30 kD)。CVVH连续治疗>24h,前稀释法置换剂量分别为2 L/h或4 L/h。采用经颈内静脉或股静脉留置单针双腔导管建立体外循环,设定血流量200 ml/min,置换液采用南京军区南京总医院全军肾脏病研究所配方,根据临床需要适当调整电解质成分。超滤量根据全天治疗量和容量状态设定。在连接之前,血路管道先用5000 IU/L的肝素生理盐水循环30 min,抗凝方式不限,每小时以200 ml生理盐水冲洗血路和滤器。
检测指标 CVVH治疗期间,严密监测患者病情变化,每隔30 min记录一次生命体征,包括体温、心率、呼吸频率及平均动脉压。分别于CVVH治疗前、治疗开始第4、12、24小时抽取滤器前血液,第4小时抽取滤器后血液及超滤液。血液标本4000 r/min离心10 min,取上清液与超滤液一同检测BUN、SCr和CysC浓度。
清除率计算 根据滤器前、后血液及超滤液溶质浓度计算滤器清除率。

统计学分析 所有数据采用SPSS13.0统计软件包进行分析。本研究中计量资料采用均数±标准差表示,进行单因素方差分析。以时间和滤器前浓度绘制CVVH不同置换剂量下肾功能标志物的时间-浓度曲线,并计算曲线下面积(AUC)。P<0.05为差异有统计学意义,P<0.01为统计学差异显著。
结 果
一般资料 2011年9月至2012年4月共纳入15例患者,AKI诱因主要包括肾毒性药物(如对比剂、阿昔洛韦、克林霉素等)、心脏手术后、横纹肌溶解等。2 L/h剂量组纳入7例(其中女性3例),年龄37.4±16.2岁,尿量339±37 ml/d,4 L/h剂量组纳入8例(其中女性4例),年龄41.2±15.1岁,尿量238±87 ml/d。CVVH治疗前2L/h剂量组BUN和SCr浓度均低于4 L/h剂量组(P均<0.05),但两组间Cys C浓度差异无统计学意义。
置换量对肾功能标志物的清除率及AUC的影响2 L/h剂量组BUN、SCr和Cys C中位清除率分别为23.0 ml/min、26.8 ml/min和10.4 ml/min,AUC 分别 为 0.306 mg/(L·h),0.252 mg/(L·h)和 0.190 mg/(L·h)。4 L/h剂量组对BUN、SCr和CysC中位清除率分别为46.3 ml/min、41.8 ml/min和21.7 ml/min,AUC 分别为 0.271 mg/(L·h)、0.216 mg/(L·h)和0.310 mg/(L·h)。4 L/h剂量组对 BUN、SCr和 CysC清除率均显著高于2 L/h剂量组(表1)。
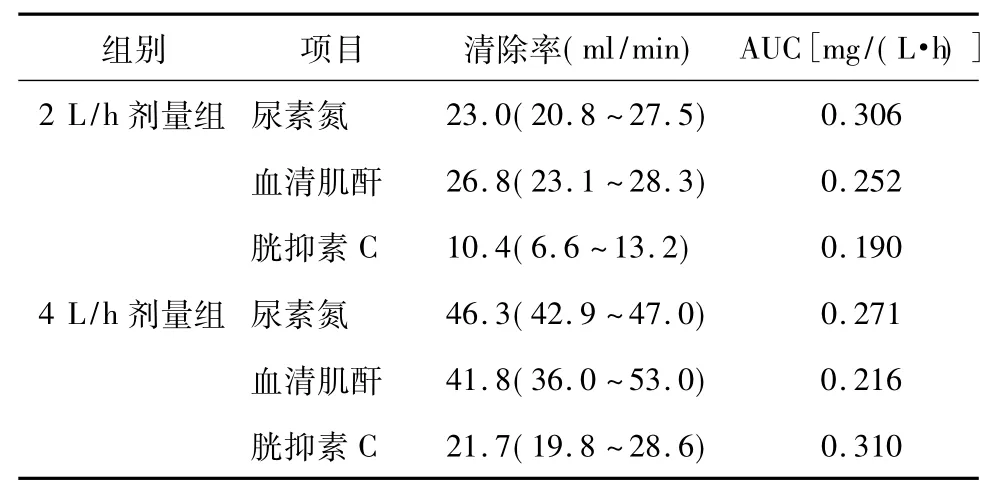
表1 CVVH不同置换剂量下肾功能指标的清除率及AUC
不同时间点肾功能标志物清除率的变化 随CVVH治疗持续时间延长,BUN、SCr和Cys C浓度均持续下降。其中,2 L/h剂量组第4、12、24小时滤器前血清BUN浓度较治疗前分别平均下降13.7%、43.0%、49.5%;SCr浓度分别平均下降12.7%、28.1%、54.5%;CysC浓度分别平均下降8.0%、23.0%、29.3%。第24小时Cys C浓度下降率均低于同期BUN、SCr浓度下降率(P均<0.05)。4 L/h剂量组肾功能各指标亦有类似变化(表2、3)。
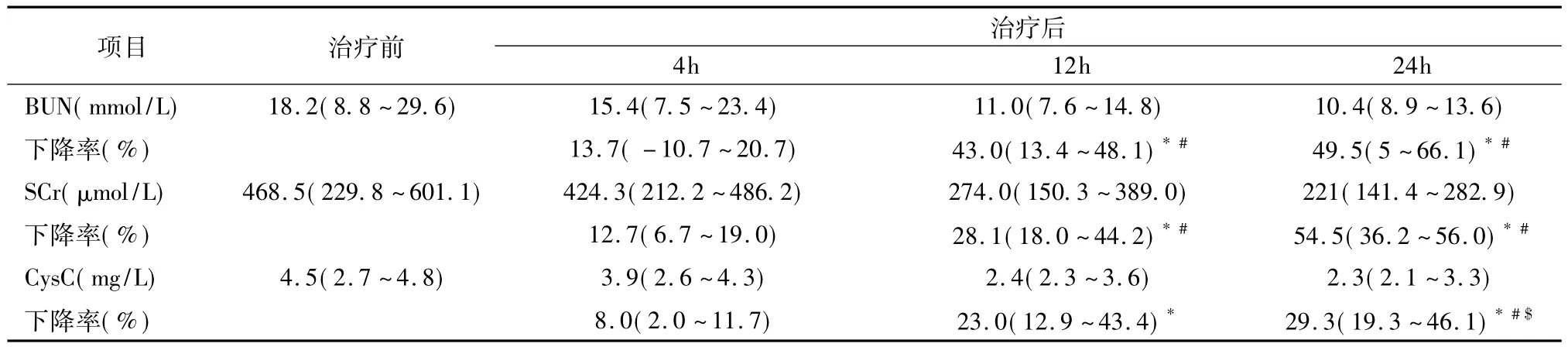
表2 2 L/h剂量组不同持续时间下肾功能指标的变化
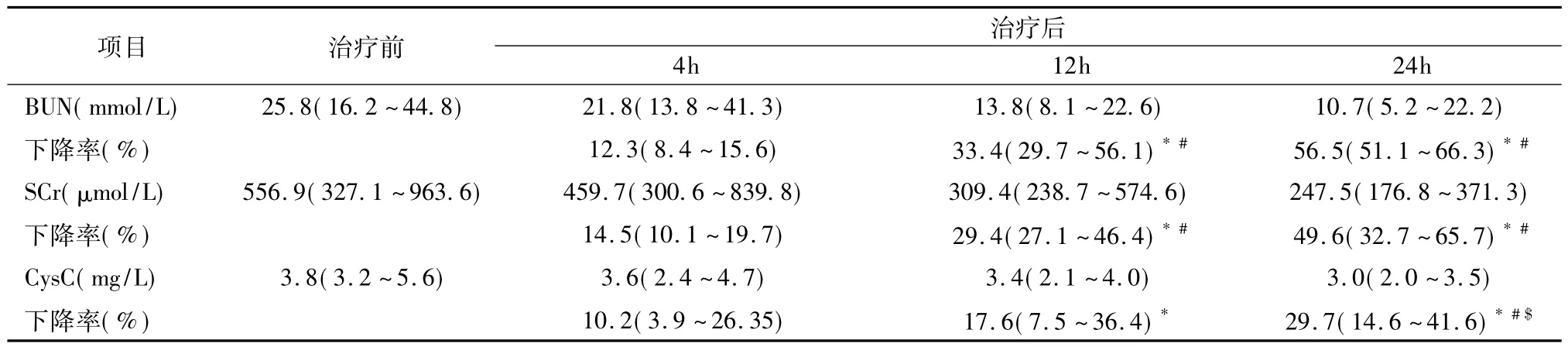
表3 4 L/h剂量组不同持续时间下肾功能指标的变化
讨 论
BUN和SCr是目前临床监测肾功能最常用的标志物,近年来发现CysC更具有独特优势,有研究指出发生肾损害后CysC浓度变化早于SCr,提示CysC 更为灵敏反映肾功能异常[9,10];此外,AKI常合并不同程度的炎症反应,后者可能促进机体发生高分解代谢,导致BUN和SCr产生增加,此时BUN和SCr浓度的变化不能真实反映患者肾功能状态,但研究指出甚至脓毒症性全身性炎症反应亦不会显著影响血清CysC浓度[11];不仅如此,血清CysC升高还被认为与心血管事件和全因死亡的潜在风险密切相关[12,13]。因此,血清 CysC 不仅是一种较为理想的肾功能标志物,还具有判断预后的价值。
CVVH通过对流模式清除溶质,其对溶质的清除效率取决于以下三要素[14]:(1)超滤率;(2)溶质的血液浓度;(3)膜的筛选系数。AKI患者接受CVVH治疗期间,分子量低于滤器截留点的所有水溶性物质均可被CVVH非选择性清除。本研究中BUN和SCr均为小分子溶质,而CysC分子量约13 kD,三者均低于高通量滤器AV600S的截留点30 kD,均能被CVVH清除。本研究发现,CVVH置换量对BUN、SCr和CysC浓度均有影响,但程度不同。4 L/h剂量组的BUN、SCr和CysC清除率均显著高于2 L/h剂量组,以各指标清除率均值比较,BUN为1.67倍,SCr为1.70倍,而CysC为2.34倍,提示提高置换剂量对清除中大分子更有利。根据时间-浓度曲线计算的AUC反映了进入体循环中溶质的相对量,受生成速率和清除速率两方面因素影响。本研究发现2 L/h剂量组和4 L/h剂量组BUN和SCr的AUC非常接近,但4 L/h剂量组CysC的AUC较2 L/h剂量组明显增高。分析其潜在原因,一方面本研究预先排除了合并高分解代谢的患者,推测观察期间BUN、SCr和CysC的生成速率均相对保持稳定;另一方面本研究对象均为少尿患者,肾脏自身清除能力低下,因而CVVH清除速率是影响AUC的重要因素之一。由于2 L/h剂量组患者病情相对4 L/h剂量组较轻,推测分解代谢相关的BUN和SCr生成速率低于后者,但由于置换剂量低于后者,BUN和SCr清除速率同样低于后者,因而两组间BUN和SCr的AUC较为接近。对于CysC,后者生成速率基本不受AKI原发病严重程度的影响,理论上两组间CysC生成速率差异不大。由于4 L/h剂量组对CysC清除率高于2 L/h剂量组,推测4 L/h剂量组的AUC应低于2 L/h剂量组,但由于4 L/h剂量组的患者残余肾功能较2 L/h剂量组患者更为低下(两组间尿量和SCr水平的差异间接提示),考虑到残余肾功能的清除作用,出现了4 L/h剂量组的AUC反而高于2 L/h剂量组的现象。
关于CVVH治疗的时间效应,在相同置换剂量下,随治疗时间延长,患者BUN、SCr和CysC浓度均持续下降,总体相同时间点各指标下降率比较呈现如下特点:BUN>SCr>CysC。以2 L/h剂量组为例解释该现象,相同置换剂量下BUN、SCr和CysC三者超滤率相同,影响其清除效率的主要因素为溶质的血液浓度和膜的筛选性能。其中溶质的血液浓度的主要由患者的病理生理状态决定,BUN、SCr和CysC三者中血清浓度以BUN最高,SCr次之,CysC最低;而膜的筛选性能主要与膜孔径有关,一般以SC表示。小分子溶质如BUN、SCr的SC接近于1,CysC为中大分子溶质,其SC远小于1。因此相同置换剂量下CVVH治疗对各标志物的清除效率比较亦为BUN>SCr>CysC。
上述分析并未考虑置换液前稀释和血清蛋白成分的影响。一方面,由于前稀释的影响,本研究计算得出BUN和SCr的SC均值约0.9,且4 L/h剂量组略低于2 L/h剂量组。这是由于置换液在滤器前补入稀释了进入滤器的血液,相对降低了溶质血液浓度,影响滤器对溶质的清除,且置换剂量越大,稀释效应越明显,对溶质清除效率的影响越显著。另一方面,对于血清蛋白的影响,本研究发现CVVH治疗开始后第2个12h(即12~24h)肾功能标志物浓度的下降率均明显低于第1个12h(即0~12h),该现象除与溶质被清除血液浓度下降有关外,“次级膜”效应同样不能忽略。所谓“次级膜”是指随着CVVH治疗进行,血清蛋白成分不断在滤器膜上沉积形成的“屏障”,导致滤器清除效率持续下降,如排除其他因素影响,置换剂量愈大,“次级膜”愈易形成。
本研究初步探讨了CVVH置换剂量和持续时间对肾功能标志物的影响,是观察性研究,限于样本量存在一定不足。首先是患者分组未能做到随机对照,由于置换剂量对肾功能转归的影响仍有争议,临床倾向于根据病情严重程度选择置换剂量,如一般病情选择25 ml/(kg·h),重症患者选择置换剂量>35 ml/(kg·h)[15],在本研究中遵循惯例将病情较重的优先入组4 L/h剂量组;其次是未按照患者体重进行置换剂量的调整,仅设置2 L/h和4 L/h两种置换剂量,但研究中已排除了体型过于悬殊的个体,同组内个体间差异不大;最后是对患者肾功能的评估未能同步监测CVVH治疗期间患者的肾小球滤过率(GFR),从而无法准确评价肾功能标志物的浓度变化与GFR的相关性。但对无尿或少尿的AKI患者进行GFR检测一方面存在加重肾损害的风险,另一方面最新的研究显示即使采用碘酞酸盐法[16]测定GFR同样可能存在较大的个体变异度。因此,AKI患者CRRT治疗期间的肾功能评估仍需要深入研究以指导临床治疗。
总之,CVVH置换剂量和持续时间对AKI患者的CysC浓度的影响均低于BUN和SCr,提示用其反映肾功能的变化相对更为可靠。
1 Waikar SS,Liu KD,Chertow GM.Diagnosis,epidemiology and outcomes of acute kidney injury.Clin J Am Soc Nephrol,2008,3(3):844-861.
2 Block CA,Manning HL.Prevention of acute renal failure in the critically ill.Am J Respir Crit Care Med,2002,165(3):320-324.
3 Wald R,Quinn RR,Luo J,et al.Chronic dialysis and death among survivors of acute kidney injury requiring dialysis.JAMA,2009,302(11):1179-1185.
4 Stevens LA,Coresh J,Greene T,et al.Assessing kidney functionmeasured and estimated glomerular filtration rate.N Engl J Med,2006,354(23):2473-2483.
5 Damman K,van der Harst P,Smilde TD,et al.Use of cystatin C levels in estimating renal function and prognosis in patients with chronic systolic heart failure.Heart,2012,98(4):319-324.
6 Filler G,Bökenkamp A,Hofmann W,et al.Cystatin C as a marker of GFR-history,indications,and future research.Clin Biochem,2005,38(1):1-8.
7 Herget-Rosenthal S,Marggraf G,Hüsing J,et al.Early detection of acute renal failure by serum cystatin C.Kidney Int,2004,66(3):1115-1122.
8 Mehta RL,Kellum JA,Shah SV,et al.Acute Kidney Injury Network(AKIN):Report of an initiative to improve outcomes in acute kidney injury.Crit Care,2007,11(2):R31.
9 Hoek FJ,Kemperman FA,Krediet RT.A comparison between cystatin C,plasma creatinine and the Cockcroft and Gault formula for the estimation of glomerular filtration rate.Nephrol Dial Transplant,2003,18(10):2024-2031.
10 Roos JF,Doust J,Tett SE,et al.Diagnostic accuracy of cystatin C compared to serum creatinine for the estimation of renal dysfunction in adults and children:a meta-analysis.Clin Biochem,2007,40(5-6):383-391.
11 Mårtensson J,Martling CR,Oldner A,et al.Impact of sepsis on levels of plasma cystatin C in AKI and non-AKI patients.Nephrol Dial Transplant,2012 ,27(2):576-581.
12 Shlipak MG,Sarnak M,Katz R,et al.Cystatin C and risk for mortality and cardiovascular disease in elderly adults.N Engl J Med,2005,352(20):2049-2060.
13 Peralta CA,Shlipak MG,Judd S,et al.Detection of chronic kidney disease with creatinine,cystatin c,and urine albumin-to-creatinine ratio and association with progression to end-stage renal disease and mortality.JAMA,2011,305(15):1545-1552.
14 Huang ZP,Letteri JJ,Ronco C,et al.Basic principles of solute transport//Kellum JA,Bellomo R,Ronco C.Continuous Renal Replacement Therapy.Oxford University Press,2010:25-32.
15 Honoré PM,Jacobs R,Boer W,et al.New Insights Regarding Rationale,Therapeutic Target and Dose of Hemofiltration and Hybrid Therapies in Septic Acute Kidney Injury.Blood Purif,2012,33(1-3):44-51.
16 Kwong YT,Stevens LA,Selvin E,et al.Imprecision of urinary iothalamate clearance as a gold-standard measure of GFR decreases the diagnostic accuracy of kidney function estimating equations.Am J Kidney Dis,2010,56(1):39-49.

