脑卒中后睡眠呼吸暂停与吞咽障碍的相关性分析
张丽霞 张虔 伍琦 王彤
脑卒中后睡眠呼吸暂停与吞咽障碍的相关性分析
张丽霞 张虔 伍琦 王彤
目的 分析卒中后阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)与吞咽障碍的相关性,为寻求脑卒中合并OSA的康复治疗方法提供依据。 方法 选取首次发病且病程<1月的脑卒中患者39例,排除发病前已确诊OSA的患者,分为合并OSA组和不合并OSA组,所有患者均行多导睡眠图(PSG)监测、口咽部核磁共振成像(MRI)检查及吞咽功能评估(洼田饮水试验分级、GUSS评分),将脑卒中合并OSA患者的咽部测量指标与患者的吞咽功能评估指标进行相关分析。 结果 (1)脑卒中合并OSA患者的吞咽障碍发生率为40.7%,较不合并OSA者(8.3%)偏高(P=0.044)、GUSS评分较不合并者偏低(P=0.046)。(2)合并OSA的脑卒中患者腭后距离、舌后距离较不合并OSA者偏小(P=0.002和0.003),软腭长度较不合并OSA者偏大,2组相比差异有统计学意义(P=0.019)。 结论 脑卒中后OSA与吞咽障碍具有显著相关性,卒中后合并OSA患者口咽部发生显著形态学改变(腭后距离及舌后距离偏小)。这为进一步探索卒中后OSA的发病机制及寻求相应康复治疗措施指明了方向。
脑卒中;阻塞性睡眠呼吸暂停;多导睡眠图;吞咽障碍;口咽部形态学
阻塞性睡眠呼吸暂停(obstructive sleep apnea OSA)及吞咽障碍是脑卒中后发病率较高的2种合并症。研究表明,这2种合并症对卒中后的功能康复具有严重的负性作用,可以导致早期的神经功能恶化、认知损伤、抑郁等,并可显著增加脑卒中的复发率与死亡率[1-2]。由于OSA与吞咽障碍拥有共同的解剖学基础,所以卒中患者这2种合并症之间的关系受到越来越多研究学者的关注[3-5]。国内外有较多学者开始关注卒中后OSA患者的口咽部解剖结构与功能[4,6]。本研究通过对脑卒中后OSA与吞咽障碍的相关性研究以及卒中后OSA患者的影像学研究,进一步探索卒中后OSA的发病机制,为寻求脑卒中合并OSA的康复治疗措施提供理论依据。
1 资料与方法
1.1 研究对象 选取2012年5月到2013年1月于南京医科大学第一附属医院康复医学科住院的脑卒中患者39例,所有患者均为首次发病,病程<1月,均符合1995年全国第四次脑血管病会议制定的关于脑卒中的诊断标准;年龄50~80岁,平均(67.5±11.4)岁;男30例,女9例;脑梗死28例,脑出血11例;病程(27.65±12.56)d。排除标准:既往睡眠呼吸初筛或者多导睡眠图(PSG)监测确诊为OSA患者;家属反映患者脑卒中发病前夜间入睡后有明确呼吸暂停表现的患者;脑干病变;颌骨畸形、鼻中隔偏曲、鼻甲肥大、鼻息肉、鼻咽部肿瘤、腺样体肥大、扁桃体Ⅲ度肥大、会厌后肿瘤等;严重认知功能障碍不能配合评估及检查;失代偿性心力衰竭、心功能Ⅲ级以上,3月内曾有心脏或呼吸停止或心梗病史,难治性高血压,严重肺部疾病如重症肺炎、慢性阻塞性肺气肿、支气管哮喘、间质性肺病、慢性呼吸衰竭;慢性失眠,气胸,大泡性肺气肿。
1.2 方法
1.2.1 资料收集:采集所有患者的年龄、病程、性别、身高、体质量、颈围、合并症(高血压、高血脂、高血糖、心脏病)、Epworth嗜睡评分(ESS评分)。
1.2.2 PSG检查:所有入选患者入院后3 d内进行PSG检查,整夜≥7 h的睡眠呼吸监测,采集相应数据。PSG检查仪器为美国伟康Alice4睡眠监护仪。经过PSG检查后,睡眠过程中口鼻呼吸气流完全停止>10 s,胸腹式呼吸仍然存在,判定为OSA。根据病史、体征和PSG监测结果,临床有典型的夜间睡眠打鼾伴呼吸暂停、日间ESS评分≥9分等症状,呼吸暂停低通气指数(AHI)≥5次/h者可诊断为睡眠呼吸暂停低通气综合征(OSAS)[1]。
1.2.3 MRI检查:入选39例患者中有30例完成咽部MRI检查(其余9例因费用或不能配合未行此项检查)(SIEMENS公司的3.0 T MAGNETOM MRI扫描机),扫描后选取T1加权像进行数据测量。行咽部MRI图像进行腭后距离(矢状面)、软腭长度(矢状面)、最大软腭厚度(矢状面)、舌长(矢状面)、舌后距离(矢状面)、舌后最短距离(矢状面)、高咽区气道面积(横断面)、低咽区气道面积(横断面)、咽区最小面积(横断面)、咽侧壁软组织厚度(冠状面)的测量。具体测量指标如下:腭后距离:软腭到口咽后壁最短垂直距离;软腭长度:鼻棘末端到悬雍垂尖端的距离;最大软腭厚度:垂直于软腭长度的最大厚度;舌长:会厌谷底前与舌前下基底部的最短距离;舌后距离:会厌谷底前(舌后下基底部)与下咽部后壁的垂直距离;舌后最短距离:舌后距离咽后壁最短垂直距离;高口咽区面积:硬腭平面下方0.5 cm处气道横断面面积;低口咽区面积:会厌游离缘上方1 cm处气道横断面面积;咽部最小面积:硬腭平面以下、会厌游离缘平面以上气道横断面最小面积;咽侧壁软组织厚度:下颌骨髁间窝的凹槽与口咽侧壁之间距离,左右两侧距离求和后的平均值[3]。
1.2.4 吞咽障碍的临床评估
1.2.4.1 洼田饮水试验:患者喝下30 ml温开水,观察所需时间及呛咳情况。结果可分为5种情况:(1)一次喝完,无呛咳,根据计时又分为a:5 s之内喝完;b:5 s以上喝完;(2)2次以上喝完,无呛咳;(3)一次喝完,有呛咳;(4)2次以上喝完,有呛咳;(5)呛咳多次发生,不能将水喝完。吞咽功能判断:正常:(1a);可疑:(1b)、(2);异常:(3)、(4)、(5)。
1.2.4.2 Gugging吞咽功能评估表 (GUSS评分):(1)非直接吞咽试验:要求患者至少有维持的清醒期,能咳嗽或清咽2次,然后吞咽唾液1 ml,观察吞咽过程有无流涎、声音等变化,作出评分;(2)如上述过程正常则进行第2步,即直接吞咽试验:根据食物的性状分为糊状食物、液体食物、固体食物,按糊状食物、液体食物、固体食物的顺序,从小剂量开始,逐步添加,以最快速度吞下,观察吞咽过程有无流涎、咳嗽、声音变化(要求患者发音),然后进行评分(0~20分)及分级(0~9分、10~14分、15~19分、20分),20分为成功吞咽糊状、液体及固体食物。
1.3 统计学处理 所有数据均采用SPSS 19.0统计分析。经检验后,定量数据均符合正态分布。2组定量数据比较采用独立样本的t检验;率的比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 脑卒中合并OSA者与不合并OSA患者一般情况比较 39例脑卒中患者经过PSG检查,其中合并OSA者为27例,不合并OSA者为12例。合并OSA与不合并OSA患者之间的发病年龄、病程长短、性别、疾病类型、体质量指数(BMI)、颈围比较差异无统计学意义。见表1。
2.2 脑卒中合并OSA与不合并OSA患者吞咽障碍发生率比较 本研究中合并OSA组患者27例,其中合并吞咽障碍者11例,非OSA组患者12例,合并吞咽障碍患者1例,OSA组与非OSA组吞咽障碍发病率比较有统计学差异(χ2=4.342,P=0.044)。脑卒中合并OSA患者GUSS评分较不合并者低(P=0.046)。见表2。
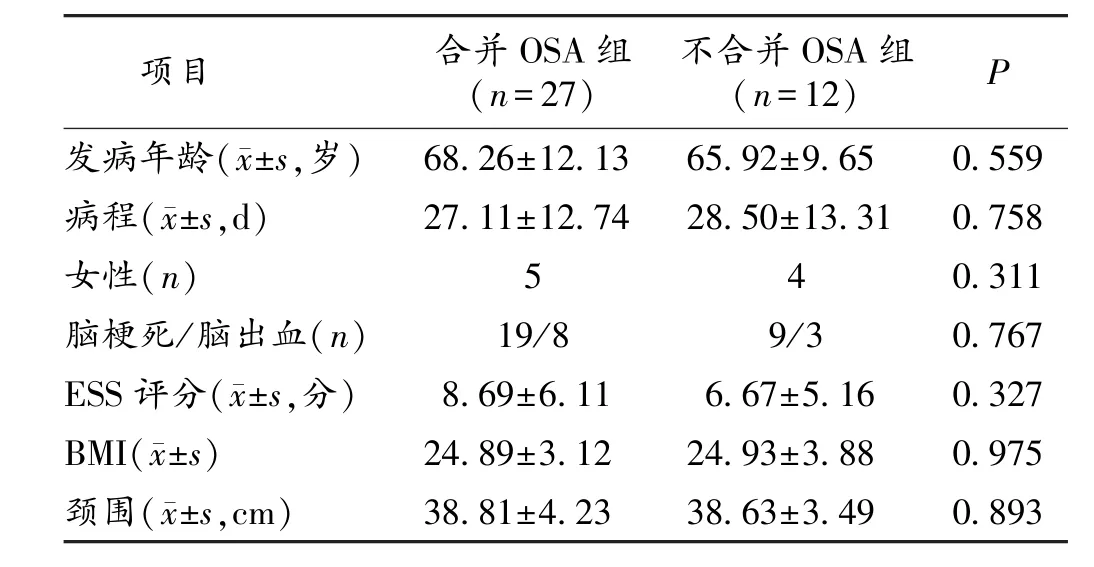
表1 2组一般情况比较
表2 2组吞咽评估比较

表2 2组吞咽评估比较
?
2.3 脑卒中合并与不合并OSA患者咽部MRI数值比较 研究发现,合并OSA的脑卒中患者腭后距离、舌后距离较不合并OSA者偏小,软腭长度较不合并OSA者偏大,2组比较差异均有统计学意义(P=0.002,0.003,0.019)。而舌长、舌后最短距离、最大软腭厚度、咽侧壁厚度均值、高口咽区面积、低口咽区面积比较无统计学差异。见表3。
表3 2组MRI数值比较
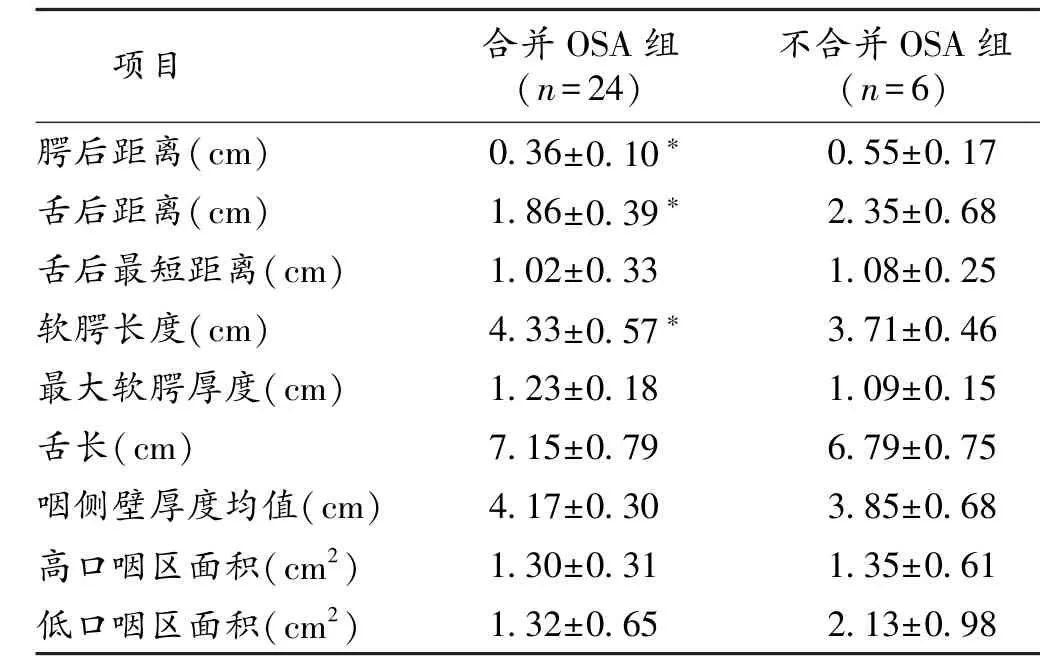
表3 2组MRI数值比较
注:与不合并OSA组比较,∗P<0.05
项目 合并OSA组(n=24)不合并OSA组(n=6)腭后距离(cm) 0.36±0.10∗ 0.55±0.17舌后距离(cm) 1.86±0.39∗ 2.35±0.68舌后最短距离(cm) 1.02±0.33 1.08±0.25软腭长度(cm) 4.33±0.57∗ 3.71±0.46最大软腭厚度(cm) 1.23±0.18 1.09±0.15舌长(cm) 7.15±0.79 6.79±0.75咽侧壁厚度均值(cm) 4.17±0.30 3.85±0.68高口咽区面积(cm2) 1.30±0.31 1.35±0.61低口咽区面积(cm2) 1.32±0.65 2.13±0.98
3 讨论
咽部感觉和肌肉张力的变化能引起上气道继发性狭窄甚至闭塞,从而引发或加重睡眠呼吸紊乱[7-8]。张维等[5]研究发现:脑卒中吞咽困难患者AHI尤其是OSA较非吞咽困难患者明显增加(P<0.05);且中重度呼吸紊乱在吞咽困难患者中的发生率也显著升高(P<0.05),提示脑梗死急性期出现的呼吸紊乱的数量和类型与脑梗死后吞咽困难及其严重程度有关。也有学者认为睡眠呼吸紊乱出现的打鼾与咽部吞咽的亚临床机能紊乱相关[9],并且吞咽的机制可能受机械性或化学性刺激的影响,其中包括呼吸暂停的影响[10-11]。最近有研究表明,OSA患者出现的异常吞咽的亚临床表现可能与打鼾造成的神经肌肉损伤有关[12]。而Martinez-Garcia等[3]研究表明,卒中后伴吞咽困难者在稳定期OSA发生率(17.7次/h)较急性期(30.4次/h)明显减少,且与吞咽肌的功能恢复相一致,而无吞咽困难患者的AHI值无明显改变。
本研究中卒中后合并OSA的患者吞咽障碍的发病率显著升高。另外脑卒中合并OSA患者GUSS评分较不合并者偏低(P=0.046),说明脑卒中合并OSA患者的吞咽功能较不合并OSA患者要差。
目前国外已经有相关研究发现,卒中后OSA发生的一个重要因素是口咽部的功能性狭窄[13-14]。与OSA相关的上气道肌群主要包括颏舌肌、腭帆肌组(包括悬雍垂肌)、茎突咽肌与咽缩肌等,这些肌肉通过调节软腭位置、舌及舌骨位置维持上气道开放、对抗咽腔负压,这就是维持正常呼吸至关重要的上气道扩张肌。有研究发现,上气道扩张肌动力异常是导致睡眠期间反复的呼吸暂停低通气的重要原因[15-16]。若吸气时咽壁肌群张力不足以维持咽喉部气道开放,咽腔负压超出了咽壁抵制塌陷的能力,则会出现上呼吸道塌陷、阻塞甚至呼吸暂停。腭后是上气道塌陷最常见部位,也是最常见的狭窄部位[16]。本研究亦发现,合并OSA的脑卒中患者腭后距离、舌后距离较不合并OSA者偏小、软腭长度较不合并OSA者偏大。推测这是由于脑卒中所致上运动神经元损伤后,支配上气道扩张肌的神经失去高位中枢的调控,造成肌肉无力、处于软瘫状态,患者仰卧位时软腭不能有效提拉,致软腭后坠,出现腭后距离变小;另外由于颏舌肌失去正常功能,导致仰卧位时舌根后坠,出现舌后距离变小。而软腭由于失去正常肌力的提拉作用,使咽腔出现塌陷,悬雍垂不能收缩变紧,导致软腭长度增加;上述因素导致卒中后OSA患者口咽部形态学改变,影响了咽喉部气道开放,这可能是卒中后患者发生OSA的发病机制。
研究显示大约有 50%的脑卒中患者合并OSA[1-2],29%~64%的卒中患者会出现不同程度的吞咽障碍[3-4]。由于呼吸及吞咽拥有共同的解剖学基础及神经支配,所以卒中后OSA及吞咽障碍的关系开始引起人们的关注。有文献报道,卒中后伴饮水呛咳、伸舌异常患者的AHI值明显升高,原因可能为卒中后口
卒中后OSA患者夜间低氧可造成各器官功能损害,并且对肢体功能康复非常不利,所以有效干预卒中后OSA显得至关重要。目前国内外对于OSA的治疗只有持续性正压通气疗法(CPAP),但卒中患者对该方法的依从性较差,故能否寻找一种针对卒中后OSA患者的康复治疗方法是我们目前关注的焦点。本研究结果显示,卒中后OSA与吞咽障碍具有显著相关性,而口咽部形态学变化(腭后距离及舌后距离偏小)是脑卒中后OSA患者发病的解剖学机制。推测卒中后吞咽障碍可能与卒中后OSA患者口咽部形态学变化相关,可以通过目前临床上非常成熟的吞咽障碍的治疗方法来解决卒中后OSA的问题。由于卒中后患者出现的吞咽障碍包括多种复杂因素,是一个复杂的生理过程,临床常用的吞咽功能评估量表不能准确反映吞咽障碍的实际问题,提示必须细化临床吞咽障碍的相关检查,筛查出肌肉收缩无力的口咽期吞咽障碍患者,进一步探索卒中后OSA与吞咽障碍的关系,为制订康复治疗策略提供有力依据。
[1] Bucks RS,Olaithe M,Eastwood P.Neurocognitive function in obstructive sleep apnoea:ameta-review[J].Respirology,2013,18(1):61-70.
[2] Madani M,Madani FM,Frank M.Psychological issues in sleep apnea[J].Oral Maxillofac Surg Clin North Am,2010,22(4):503-509.
[3] Martinez-Garcia MA,Galiano-Blancart R,Soler-Catalutla JJ,et al.Improvement in nocturnal disordered breathing after first-ever ischemic stroke[J].Chest,2006,129(2):238-245.
[4] Brown DL,Bapuraj JR,Mukherji SK,etal.MRIof the pharynx in ischemic stroke patients with and without obstructive sleep apnea[J].Sleep Med,2010,11(6),540-544.
[5] 张维,张杰,柳开忠.脑梗死患者吞咽困难与睡眠呼吸紊乱的相关性研究[J].中国医师杂志,2010,12(5):633-634.
[6] Bharadwaj R,Ravikumar A,Krishnaswamy NR.Evaluation of craniofacialmorphology in patients with obstructive sleep apnea using lateral cephalometry and dynamic MRI[J]. Indian JDent Res,2011,22(6):739-748.
[7] 王东,张波,石进,等.缺血性脑卒中患者夜间睡眠呼吸紊乱的初筛调查[J].中华结核和呼吸杂志,2005,28(9):608-610.
[8] Bassotti C,Aldrich MS,Quint D.Sleep-disordered breathing in patients with acute supra and infratentorial strokes[J]. Stroke,1997,28(9):1765-1772.
[9] Okada S,Ouchi Y,Teramoto S.Nasal continuous positive airway pressure and weight loss improve swallowing reflex in patientswith obstructive sleep apnea syndrome[J].Res piration 2000,67(4):464-466.
[10]Teramoto S,Sudo E,Matsuse T,et al.Impaired swallowing reflex in patientswith obstructive sleep apnea syndrome[J]. Chest,116(1):17-21.
[11]Jäghagen EL,Franklin KA,Isberg A.Snoring,sleep apnoea and swallowing dysfunction:a videoradiographic study[J]. Dentomaxillofac Radiol,2003,32(5):311-316.
[12]Valbuza JS,deOliveiraMM,ZancanellaE,et al. Swallowing dysfunction related to obstructive sleep apnea:a nasal fib roscopy pilot study[J].Sleep Breath,2011,15 (2):209-213.
[13]Leung RS,Comondore VR,Ryan CM,et al.Mechanisms of sleep-disordered breathing:causes and consequences[J]. Pflugers Arch,2012,463(1):213-230.
[14]Dempsey JA,Veasey SC,Morgan BJ,etal.Pathophysiology of sleep apnea[J].Physiol Rev,2010,90(1):47-112.
[15]White LH,Bradley TD.Role of nocturnal rostral fluid shift in the pathogenesis of obstructive and central sleep apnoea [J].JPhysiol,2013,591(Pt 5):1179-1193.
[16]Pierce R,White D,Malhotra A,et al.Upper airway collapsibility,dilator muscle activation and resistance in sleep apnoea[J].Eur Respir J,2007,30(2):345-353.
Analysis of relationship between post-stroke obstructive sleep apnea and swallow ing disorder
ZHANG Li-xia, WANG Tong.Department of Rehabilitation Medicine,the First Affiliated Hospital of Nanjing Medical University,Nanjing 210029,China;ZHANGQian.Department ofRehabilitation Medicine,Bazhou People's Hospital,Korla City 841000,China;WU Qi.Department ofRehabilitation,First Hospital Affiliated to Nanhua University,Hengyang 421001,China
Objective To investigate the relationship between post-stroke obstructive sleep apnea(OSA)and swallowing disorder. Methods Thirty-nine patients with acute stroke receiving routine functional assessment were enrolled,with a disease course less than 1 month.All of them underwentmulti-night polysomnographic monitoring and the pharyngeal scanning and measurement with 3.0 Tmagnetic resonance imaging.Then the relationship between pharyngeal morphology and swallowing disorder was analyzed in the patientswith post-stroke OSA. Results (1)The incidence rate of deglutition disorderwas higher(P=0.044)and the GUSSscorewas lower in the patientswith post-stroke OSA than those in the patientswith non-OSA(P=0.046);(2)The retro-palatal distance and the retro-glossal distance was smaller(P= 0.002,0.003)and the length of the palatalwas longer(P=0.019)in the patientswith post-stroke OSA than those in the patients with non-OSA. Conclusions There is a certain correlation between post-stroke OSA and swallowing disorder. Significant changes occur in pharyngealmorphology in the patients with post-stroke OSA.
stroke;obstructive sleep apnea;polysomnographic;swallowing disorder;pharyngealmorphology
R 743.3
A
10.3969/j.issn.1003-9198.2015.12.020
2015-05-12)
江苏省兴卫工程重点学科经费资助项目
210009 江苏省南京市,南京医科大学第一附属医院康复医学科(张丽霞,王彤);841000新疆维吾尔自治区库尔勒巴州,库尔勒巴州人民医院康复科(张虔);421001 湖南省衡阳市,南华大学附属第一医院康复科(伍琦)
王彤,Email:wangtong60621@163.com

