不同肌松水平对术中脊髓神经电生理监测的影响
于琳琳 王 军* 马 越 郭向阳
(1. 北京大学第三医院麻醉科,北京 100191;2.北京大学第三医院神经电生理监测室,北京 100191)
· 麻醉学与神经科学 ·
不同肌松水平对术中脊髓神经电生理监测的影响
于琳琳1王 军1*马 越2郭向阳1
(1. 北京大学第三医院麻醉科,北京 100191;2.北京大学第三医院神经电生理监测室,北京 100191)
目的 比较不同肌松水平[4个成串刺激(train of four stimulation, TOF)的T1分别为5%~15%基础值和45%~55%基础值水平]对脊柱手术中脊髓神经电生理监测结果的影响,探讨安全有效的电生理监测麻醉方案。方法 选择行术中脊髓神经电生理监测的择期脊柱手术病人23例。采用丙泊酚和瑞芬太尼全凭静脉麻醉,阿曲库铵维持肌松,监测拇内收肌TOF指示肌松水平,监测体感诱发电位(somatosensory evoked potentials, SEP)和运动诱发电位(motor evoked potentials, MEP)评判脊髓功能。分别记录神经肌肉阻滞水平1(neuromuscular blockade level 1, NMB1)(T1为5%~15%基础值)和NMB2水平(T1为45%~55%基础值)时SEP和MEP的波幅和潜伏期,同时记录经颅电刺激时病人是否出现剧烈体动和自主呼吸。结果 不同肌松水平的SEP波幅和潜伏期之间差异均无统计学意义(P>0.05)。同一监测部位不同肌松水平的MEP潜伏期差异无统计学意义(P>0.05),左上肢和右下肢不同肌松水平的MEP波幅则差异有统计学意义(P<0.05)。NMB2水平时的经颅电刺激时剧烈体动发生率明显高于NMB1水平时(P<0.05)。两个肌松水平经颅电刺激时均无自主呼吸产生。结论 肌松剂的使用在行神经电生理监测的脊柱手术中并非完全禁忌,TOF的T1在45%~55%基础值的肌松水平可能是高风险脊髓手术较理想的肌松水平。
脊髓功能监测;神经肌肉阻滞;体感诱发电位;运动诱发电位
感觉诱发电位(somatosensory evoked potentials, SEP)联合运动诱发电位(motor evoked potentials,MEP)监测是脊柱手术中常用的神经电生理监测方法,能够显著降低脊髓神经损伤的发生概率[1-3]。电生理监测信号极其敏感,容易受到多种因素影响。麻醉因素是影响监测信号和监测结果分析的关键因素[4-9]。肌松剂明显抑制MEP[5,8]。有研究[8-14]指出不完全肌松阻滞能够保证电生理监测的进行,同时减少意外体动发生。临床上合适的肌松阻滞水平,目前尚无定论。
本试验比较了全凭静脉麻醉下两种肌松水平[4个成串刺激(train of four stimulation, TOF)的T1分别为5%~15%和45%~55%基础值]对SEP和经颅电刺激MEP的影响,旨在寻找术中神经电生理监测合适的肌松水平,探讨安全有效的麻醉方案。
1 对象与方法
1.1 研究对象
选择术中施行神经电生理监测的脊柱手术病人23例。其中,男性12例,女性11例。本研究经过北京大学生物医学伦理委员会批准,所有受试者均于术前签署知情同意书。
入选标准:术中行SEP和MEP监测的脊柱手术病人;年龄18~65岁;美国麻醉医师协会(American Society of Anesthesiologists,ASA)Ⅰ~Ⅱ级;术前查体四肢未见明显运动缺损;肝肾功能无明显异常。
排除标准:起搏器植入、癫痫病史、颅骨缺损等有神经电生理监测禁忌者;拒绝参加研究者;术中更改麻醉方案者;由于仪器干扰等非病人因素导致的电生理信号极不稳定者。
1.2 研究方法
1.2.1 麻醉方法
所有病人均于术前静脉给予东莨菪碱0.3 mg。入室后连接血压、脉搏血氧饱和度及心电监测等。麻醉诱导采用利多卡因1 mg/kg,丙泊酚2.0~2.5 mg/kg、芬太尼2~4 μg/kg和阿曲库铵0.4~0.5 mg/kg。气管插管后行容量控制模式机械通气,维持PetCO235~45 mmHg(1 mmHg=0.133 kPa)。麻醉维持采用异丙酚100~200 μg·kg-1·min-1和瑞芬太尼0.05~0.3 μg·kg-1·min-1。监测拇内收肌TOF指示神经肌肉阻滞水平,当%T1恢复至高于自身对照60%基础值时静脉追加0.2~0.3 mg/kg阿曲库铵。根据手术刺激强度和生命体征变化调整麻醉药物(主要是瑞芬太尼)输注速度。术中合理输血补液,维持平均动脉压(mean arterial pressure, MAP) 60~80 mmHg,尿量>1 mL·kg-1·h-1,红细胞比容(red blood cell specific volume, Hct)28%~35%。手术过程中,如果MAP持续低于60 mmHg且通过调整麻醉药物输注速度和输血补液仍无明显好转,可考虑酌情使用小剂量的血管活性药物(如麻黄素5~15 mg或去氧肾上腺素50~200 μg)。
1.2.2 肌松监测
采用Organon TOF-watch SX 肌松监测仪于拇内收肌部位监测神经肌肉阻滞程度。待病人意识消失后给予TOF刺激尺神经进行连续监测。
1.2.3 脊髓功能监测
采用美国Cadwell 公司32通道 Cascade 术中神经监护系统监测脊髓功能。麻醉诱导完成后,根据国际10/20系统标准放置监测电极,监测电极采用皮下针状电极。SEP 采用ES-5恒流电刺激,下肢刺激胫神经,记录电极为Cz和Fpz;上肢刺激正中神经和尺神经,记录电极为C3′-Fpz和C4′-Fpz。增益:10 ;滤波:10~500 Hz;刺激强度:20~50 mA,刺激频率2.79 Hz。MEP采用经颅电刺激,使用TCS-1恒压电刺激器,刺激电极放置于C3′和C4′位置,记录电极放置于双侧胫前肌、拇展肌和踇短展肌上。增益:200;滤波:30~3 000 Hz ;刺激电压范围:100~400 V;trian 长度:4或5 ;刺激时间:50μs;间隔时间:2~4 ms。
手术过程中,根据神经电生理监测的SEP和MEP结果评判脊髓功能,重点记录SEP和MEP可靠波形的波幅和潜伏期。记录NMB1水平(TOF监测中T1在5%~15%基础值)和NMB2水平(TOF监测中T1在45%~55%基础值)时左右侧的SEP波幅和潜伏期,以及这两个肌松水平时双上肢和双下肢的MEP波幅和潜伏期。同时,记录电刺激时有无剧烈体动、自主呼吸产生等。所有病人均采集数据。数据采集应尽量避开可能对电信号产生干扰的特殊操作和特殊用药时期。
1.3 统计学方法
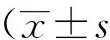
2 结果
2.1 一般情况
23例术中行SEP和MEP监测的脊柱手术病人,年龄19~65岁,平均年龄47.4岁;体质量49~98 kg,平均64.3 kg,身高148~177 cm,平均162.7 cm。所有病人在电刺激时均未出现皮肤灼伤、舌咬伤、导管脱出或折断等不良事件。
2.2 不同肌松水平时SEP与MEP的比较
NMB1水平和NMB2水平时的SEP波幅和潜伏期之间差异均无统计学意义(P>0.05),详见表1。NMB1水平(T1为5%~15%基础值)和NMB2水平(T1为45%~55%基础值)下不同部位的MEP潜伏期差异无统计学意义(P>0.05),而MEP波幅在左上肢和右下肢差异有统计学意义(P<0.05),在左下肢和右上肢差异无统计学意义(P>0.05),详见表2。
NMB1水平时病人的剧烈体动发生率为4.35%(1/23),NMB2水平时的剧烈体动发生率为34.78%(8/23),差异有统计学意义(P=0.016,P<0.05)。在两个肌松水平,所有病人均无自主呼吸产生。
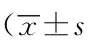
表1 不同肌松程度下的SEP比较Tab.1 The statistical analysis of SEP at different neuromuscular blockade levels muscle relaxation )
SEP:somatosensory evoked potentials; NMB1: the neuromuscular blockade level when T1 was 5%-15% of baseline; NMB2:neuromuscular blockade level when T1 was 45%-55% of baseline.
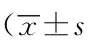
表2 不同肌松水平下的MEP比较Tab.2 The statistical analysis of MEP at different neuromuscular blockade levels )
MEP:motor evoked potentials;NMB1: the neuromuscular blockade level when T1 was 5%-15% of baseline; NMB2: neuromuscular blockade level when T1 was 45%-55% of baseline.
3 讨论
机械性和缺血性损伤是高风险脊柱手术脊髓神经损伤的主要原因。脊髓功能监测能够在神经损伤的可逆阶段及时发现和判断其损伤程度,协助及时采取补救措施,避免严重的脊髓神经损伤[1-4]。
随着技术的进步,神经电生理监测[包括SEP、MEP、肌电图(electromyography, EMG)等]逐渐取代唤醒试验,成为脊柱手术中的常规监测[1,4]。SEP主要反映脊髓感觉传导通路的完整性,MEP则反映皮质脊髓束运动传导通路的功能,二者联合应用是较为安全有效的监测方法[1,8,15]。
SEP和MEP监测信号容易受到麻醉用药、手术操作、外界环境等多种因素影响[1,4]。吸入麻醉剂明显抑制监测信号,静脉麻醉药则影响较小[5-6]。大量文献[4-6,8]支持全凭静脉麻醉作为脊髓神经电生理监测的理想麻醉方式。因而,本研究采用丙泊酚和瑞芬太尼来维持麻醉。
肌松剂主要作用于神经肌肉接头,它不直接影响SEP,甚至可因减少信号干扰而有利于SEP监测[4-5]。这一点在本实验中也得到了证实。肌松剂对肌源性MEP有明显抑制作用。当其阻滞较深时,MEP可能无法监测,而其阻滞较浅时又有病人自发体动和出现刺激时体动可能,干扰手术进行,甚至造成严重不良后果。理想的肌松是既能满足手术要求,避免干扰手术操作,又能为MEP监测创造条件,为手术操作等提供有用参考信息[5,14]。不完全神经肌肉阻滞,作为既能减少手术干扰又能提供可靠脊髓功能监测的肌松剂使用方法,被提出用于神经电生理监测手术中[11,14]。
研究[8-14]显示,T1在5%~90%基础值水平的神经肌肉阻滞程度都曾被成功用于MEP监测。T1在45%~55%基础值水平是近年来一些学者推荐的神经肌肉阻滞水平。但是,在该神经肌肉阻滞水平下,病人剧烈体动发生率仍较高。随着科技的进一步发展,尤其是多脉冲经颅电刺激的应用,它比磁刺激的抗干扰能力强,能在一定程度上克服麻醉药物的抑制作用,MEP监测变得更为容易,也让人们敢于探索更深程度的神经肌肉阻滞是否可行。笔者发现,MEP的潜伏期在两个肌松水平下差异无统计学意义,这和文献[10-14]报道的结果相一致。不同肌松水平下,MEP的波幅随监测部位不同而有不同:左上肢和右下肢差异有统计学意义(P<0.05),而左下肢和右上肢则差异无统计学意义(P>0.05)。目前的有关报道[9-14]结果也不尽相同。本试验不同部位的结果分析有所不同,原因考虑以下几个方面:1)未考察病人清醒时的MEP基础值,尽管术前查体无明显运动缺损,仍无法保证病人的四肢运动传导功能均一致;2)尽管数据采集点尽量避开特殊事件时期,仍不能完全排除其可能影响;3)为便于研究,本试验设置的肌松水平为一个范围而非具体值,不能除外细微肌松程度差别的影响,靶控输注不失为获得恒定肌松水平的理想方法,有望进一步研究;4)本试验是小样本量研究,不能除外抽样误差的存在可能,有待进一步的大样本量研究予以证实。
在研究中,笔者发现,T1为45%~55%基础值水平时的经颅电刺激时剧烈体动发生率明显高于T1为5%~15%基础值水平时。两个肌松水平电刺激时所有病人均无自主呼吸出现。所有病人均未出现皮肤灼伤、舌咬伤、气管导管脱出或折断等合并症。
SEP受肌松水平影响不大,MEP受肌松水平影响,但肌松剂的使用在行神经电生理监测的脊髓手术中并非完全禁忌。鉴于目前MEP监测一般间断进行,且在操作时一般与术者有沟通,MEP监测时的刺激体动一般不会造成严重后果,而其波形的改变则对提示脊髓缺血和损伤有较大意义。对于高风险脊髓手术,T1在45%~55%基础值的肌松水平,可能是目前较理想的肌松水平。
[1] Jameson L C, Sloan T B. Neurophysiologic monitoring in neurosurgery[J]. Anesthesiol Clin, 2012,30(2):311-331.
[2] Pastorelli F, Di Silvestre M,Plasmati R,et al. The prevention of neural complications in the surgical treatment of scoliosis: the role of the neurophysiological intraoperative monitoring[J]. Eur Spine J,2011,20 Suppl 1: S105-114
[3] Ito Z, Matsuyama Y, Ando M,et al. What is the best multimodality combination for intraoperative spinal cord monitoring of motor function? A multicenter study by the monitoring committee of the Japanese society for spine surgery and related research[J].Global Spine J, 2016,6(3):234-241.
[4] Rabai F, Sessions R, Seubert C N. Neurophysiological monitoring and spinal cord integrity[J]. Best Pract Res Clin Anaesthesiol,2016,30(1):53-68.
[5] Sloan T B, Heyer E J. Anesthesia for intraoperative neurophysiology monitoring of the spinal cord[J]. J Clin Neurophysiol,2002,19(5):430-443.
[6] Tamkus A A, Rice K S, Kim H L. Differential rates of false-positive findings in transcranial electric motor evoked potential monitoring when using inhalational anesthesia versus total intravenous anesthesia during spine surgeries[J]. Spine J, 2014,14(8):1440-1446.
[7] Macdonald D B, Skinner S, Shils J, et al. Intraoperative motor evoked potential monitoring-a position statement by the American society of neurophysiological monitoring[J]. Clin Neurophysiol, 2013,124(12):2291-2316.
[8] Glover C D, Carling N P. Neuromonitoring for scoliosis surgery[J].Anesthesiol Clin, 2014,32(1):101-114.
[9] 谢红雯,袁庆国,沙成,等.全身麻醉影响下的经颅磁刺激运动诱发电位术中监测指标的评价[J].中华外科杂志, 2012,50(6): 529-533.
[10]Sloan T B, Erian R. Effects of atracurium-induced neuromuscular block on cortical motor-evoked potentials[J]. Anesth Analg,1993,76(5):979-984.
[11]Lang E W, Beutler A S, Chesnut R M, et al. Myogenic motor-evoked potential monitoring using partial neuromuscular blockade in surgery of the spine[J]. Spine (Phila Pa 1976),1996,21(14):1676-1686.
[12]王巧恒,左明章,谢红雯,等. 神经肌肉阻滞程度对运动诱发电位的影响[J]. 临床麻醉学杂志,2003,19(1):17-18.
[13]陈旎,周守静,严惠昌,等. 神经肌肉阻滞程度对上肢运动诱发电位的影响[J]. 中华医学杂志,2009,89(7):445-448.
[14]Sloan T B. Muscle relaxant use during intraoperative neurophysiologic Monitoring[J]. J Clin Monit Comput, 2013, 27(1):35-46.
[15]Gonzalez A A, Jeyanandarajan D, Hansen C,et al. Intraoperative neurophysiological monitoring during spine surgery: a review[J]. Neurosurg Focus,2009,27(4):E6.
编辑 陈瑞芳
Influence of different neuromuscular blockade levels on intraoperative spinal cord monitoring
Yu Linlin1, Wang Jun1*,Ma Yue2,Guo Xiangyang1
(1.DepartmentofAnesthesiology,PekingUniversityThirdHospital,Beijing100191,China;2.NeuralElectrophysiologicalMonitoringRoom,PekingUniversityThirdHospital,Beijing100191,China)
Objective To compare the effects of different muscle relaxation levels (T1 response of the train-of-four (TOF) stimulation 5%-15% versus T1 response 45%-55% of baseline) the electrophysiological monitoring of the spinal cord during the spinal cord surgery, and then to explore the reasonable anesthesia program matched with electrophysiological monitoring.Methods Twenty-three patients undergoing selective spinal surgery with electrosurgical monitoring were enrolled in this study. Total intravenous anesthesia using propofol plus remifentanil and muscle relaxation provided by atracurium were maintained. Somatosensory evoked potentials (SEP) and motor evoked potentials (MEP) were used to monitor the spinal cord function, and TOF stimulation at adductor pollicis muscle represented the muscle relaxation.The amplitude and latency of SEP and MEP were recorded at the level of NMB1(T1 5% to 15% base) and NMB2level (T1 45% to 55% base). Spontaneous breathing and severe motor motility under transcranial electrical stimulation were also recorded.Results There were no significant differences between the amplitudes and the latencies of SEP at different NMB levels(P>0.05). The latencies of MEP were similar under different muscle relaxation levels(P>0.05). The amplitudes of MEP had significant difference on the left upper limbs and the right lower limbs, whereas not on the left upper limbs and the right lower limbs. The incidence of severe motility at NMB2level was much higher than that at NMB1level (P <0.05). No spontaneous breathing was detected.Conclusion The use of muscle relaxant is not contraindicated during spinal surgeries that need intraoperative neurophysiology monitoring. For high risk spinal surgery, T1 response at 45%-55% of baseline may be the appropriate neuromuscular blockade level.
spinal cord function monitoring;neuromuscular blockade;somatosensory evoked potentials;motor evoked potentials
时间:2017-06-09 17∶50 网络出版地址:http://kns.cnki.net/kcms/detail/11.3662.r.20170609.1750.046.html
10.3969/j.issn.1006-7795.2017.03.006]
R614
2017-03-20)
*Corresponding author, E-mail:luckyoldhorse@sina.com

