预见性护理对新生儿溶血症并发黄疸的预防效果
吴红梅
(鄱阳县人民医院新生儿科,江西 上饶 333100)
黄疸是新生儿溶血症最常见的并发症之一,其起病于胆红素代谢紊乱导致的血清胆红素升高,临床表现有巩膜、黏膜以及皮肤黄染[1]。一般而言,若是新生儿在出生24 h后便出现了黄疸且2~3周内均未消退,则可认为是病理性黄疸[2]。相较于生理性黄疸,病理性黄疸具有鲜明的可持续性与反复发作性,由于新生儿缺乏足够的抵抗病理刺激能力,因此若是未为其采取及时有效的预防干预措施则有可能给新生儿机体带来严重伤害,给其未来的成长发育带来严重影响[3]。本文选择2014年11月~2017年11月期间收治的60例新生儿溶血症患者,试探究预见性护理对黄疸的预防效果,报道如下。
1 资料与方法
1.1 临床资料 择取2014年11月~2017年11月期间收治的60例新生儿溶血症患者,按照其采用的不同护理方法将其分入两组,分别为:采用常规护理方法的30例对照组患者与采用预见性护理方法的30例研究组患者。为两组患者进行临床资料的对比:对照组:男19例,女11例;年龄1~27d,平均(14.18±2.35)d;阴道分娩18例,剖宫产12例;足月新生儿20例,早产儿10例。研究组:男18例,女12例;年龄2~26 d,平均(14.21±2.44)d;阴道分娩19例,剖宫产11例;足月新生儿17例,早产儿13例。对比两组患儿的临床资料(年龄分布、性别构成、分娩方式、足月与否等)差异无统计学意义,可进行统计学对比。所有患儿及其家属均对本研究知情同意且签署了相关协议,本研究已经获得医院伦理委员会的批准[4]。
1.2 方法 对照组采取常规护理方法,护理人员在新生儿的双颊、前额正中处进行胆红素皮测,2次/d,取平均值,直至其出院。同时,护理人员为对照组新生儿尽早接触和吮吸母乳,若产妇无母乳则应以统一配方奶粉进行喂养。研究组行预见性护理,主要措施包括:①抚触护理:护理人员使用除拇指和小指之外的三指沿着新生儿的脐周按摩回肠,2次/d,每次3~5 min;随后,向新生儿肛门中插入无菌棉签,插入深度在2~3 cm左右,轻转10 min左右[5]。②用药指导:若新生儿出现常见不良反应,应使用苯巴比妥、妈咪爱等药物每天口服2次,直至其安全出院。若新生儿已经出现黄疸,则要为其使用茵栀黄口服液或给予蓝光照射,以缓解其临床症状。在进行蓝光照射治疗使,应提前为肛门和眼部等敏感区域做好防护,并为其做好保暖与补水护理[6]。③其他护理:提前向患者家属进行健康宣教,告知其黄疸的病因与临床表现,使其认识到病理性黄疸加重可能引发核黄疸,导致新生儿死亡,家属应重视患者的病情发展并积极配合临床各项护理措施。
1.3 观察指标 ①对比两组患者的黄疸发生率及发生时间;②对比两组患者的血清胆红素水平;③对比两组患者的护理满意度,使用科室内自制的满意度调查问卷,向患者发放并由其当场填写,当场回收后由专门人员进行汇总与分析,统计“非常满意”、“比较满意”、“不甚满意”的患者例数,计算总满意度,公式为:总满意率=(非常满意例数+比较满意例数)/患者总例数×100%[7]。
1.4 统计学方法 采用SPSS 21.0统计软件包对数据进行处理分析。计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“x±s”表示,组间比较采用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 血清胆红素水平 护理前,研究组、对照组两组的血清胆红素水平较为相近,差异无统计学意义;护理后,研究组、对照组的血清胆红素水平均有所下降并且研究组低于对照组,差异有统计学意义(P<0.05),见表1。
2.2 黄疸发生率与发生时间 研究组的黄疸发生率为3.33%,发生时间在3 d内,对照组的黄疸发生率为36.67%,发生时间为4~6 d,研究组低于对照组,差异有统计学意义(χ2=10.417,P=0.001),见表2。
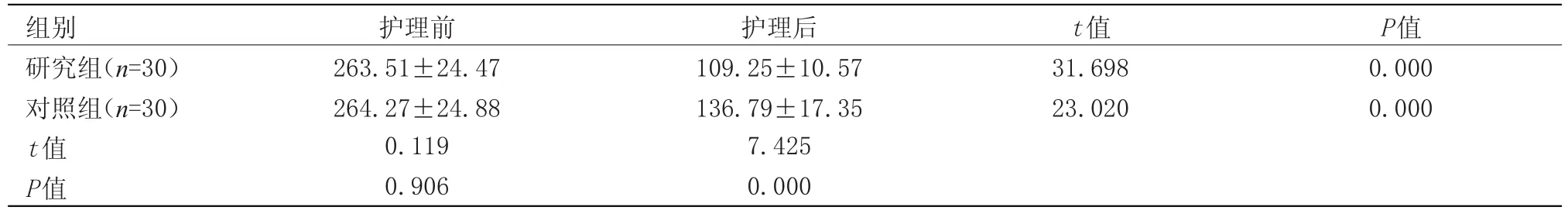
表1 护理前后血清胆红素水平的组间对比(x±s,µmol/L)

表2 黄疸发生率与发生时间的对比
2.3 护理满意度 研究组的护理满意度为96.67%,对照组的护理满意度为73.33%,研究组高于对照组,差异有统计学意义(χ2=6.405,P=0.011),见表3。

表3 护理满意度的组间对比[n(%)]
3 讨论
新生儿溶血症并发黄疸多起因于母婴血型不合,新生儿的血清胆红素水平会随着快速溶血过程而不断升高,最终引发皮肤黄染等问题[8]。新生儿溶血症可以分为ABO血型不合溶血与Rh血型不合溶血,Rh血型不合溶血患者多在出生后的24 h内出现黄疸的皮肤黄染症状并且随后进展较快[9]。而ABO血型不合溶血患者中有40%左右会在出生后的24 h内发生黄疸,将近50%患者会在出生后的1~2 d内发生黄疸,仅有不到10%的患者会在出生2 d后才发病[10-12]。由于新生儿溶血会使机体的血清胆红素水平显著上升,因此新生儿溶血是引发黄疸的主要因素[11]。相较于皮肤黄染可自行消失的生理性黄疸,这种因溶血而引发病理性黄疸可危及新生儿的健康乃至生命,在临床上极为常见,医护人员需要给予重点关注,努力预防和治疗溶血性黄疸的发生[12]。对于已经发生黄疸的患者,临床可以通过使用茵栀黄口服液、肌注免疫球蛋白或进行蓝光治疗来缓解其病情,但是对于尚未发生黄疸的患者,临床则应通过预见性护理来预防[13]。而预见性护理主要是针对可能诱发黄疸的不良事件进行评估,进而制定防范护理方法,以此来避免因护理之后而导致黄疸发生,其相对于常规护理的“不作为”,可以更有效地预防黄疸发生[14]。见结果,研究组黄疸发生率仅3.33%,护理满意度高达96.67%,护理后的血清胆红素水平远远低于对照组(P<0.05),这些数据都与孔艳的研究成果非常接近,这不仅意味着本研究结果的准确可靠,也间接反映出预见性护理对黄疸的预防效果[15]。
为新生儿溶血症患者采用预见性护理可以有效预防黄疸的发生,或通过降低胆红素水平来缓解黄疸病情,这种护理模式令患者更加满意,因此具有非常显著的临床应用价值。

