OSTC在2型糖尿病性骨质疏松症筛查中的作用
刘帅 唐杰龙 舒毅 古炎发
南方医科大学附属南海医院1内分泌科,2核医学科(广东佛山 528200)
糖尿病性骨质疏松症(diabetic osteoporosis,DOP)是指糖尿病病理生理过程中出现的骨量减少及骨骼微结构破坏、骨骼脆性增加,其特殊性在于:无论是1型还是2型糖尿病均可以引起髋部和其他骨折风险增加[1]。骨折的治疗和护理,需要投入较大的人力和财力,给糖尿病患者造成沉重的家庭负担。基于DOP及其骨折的严重危害,开展早期识别DOP十分重要。双能X线吸收检测法(dual energy X-ray absorptionmetry,DXA)是诊断骨质疏松症的金标准,但因多种原因在大型医院、或社区医疗卫生机构并未广泛应用于骨质疏松症的筛查。近十余年,众多国内外学者致力于开发能早期筛查骨质疏松症的简易有效的评估工具。大多数亚洲国家多采用亚洲人骨质疏松自我筛查工具(osteoporosis self-assessment tool for Asians,OSTA)对骨质疏松进行风险评估。但有国内研究显示,OSTA筛查中国人群骨质疏松症的敏感度低,导致其临床适用性有限。张菊英等[2]开发了中国大陆地区妇女骨质疏松筛查工具(osteoporosis screening tool for Chinese,OSTC),显示其敏感度和特异度较高,但需外部数据验证其有效性。目前国内尚未有研究数据验证OSTC筛查糖尿病性骨质疏松症的效果。本研究通过将404例50岁以上2型糖尿病妇女不同部位骨密度(bone mineral density,BMD)检查结果与OSTC得分进行比较分析,讨论OSTC与DXA诊断2型糖尿病性骨质疏松症的一致性,提出OSTC最佳干预界值,为各级医疗机构早期诊断2型糖尿病妇女骨质疏松症提供临床证据。
1 资料与方法
1.1 一般资料来自2015年1月至2017年12月在我院内分泌科及骨科住院的404例2型糖尿病妇女。纳入标准:年龄≥50周岁;绝经至少6个月以上;符合2型糖尿病和骨质疏松症诊断。2型糖尿病诊断根据1999年WHO标准;骨质疏松症诊断参照2017年中国《原发性骨质疏松症诊疗指南》标准[3],即T ≤ -2.5为骨质疏松,-2.5< T <-1为骨量减少,T≥-1为骨质正常。排除标准:患有其他影响骨代谢疾病;有服用影响骨代谢用药史。
1.2 方法采用双能X线骨密度仪(美国GE公司)测定受试者正位腰椎(L1~4)和左股骨颈骨密度。OSTC计算公式:OSTC=体质量(kg)-2×年龄(岁)+50,结果评定为:OSTC>0为无骨质疏松危险性,OSTC≤0为有骨质疏松危险性。
1.3 统计学方法数据采用SPSS 18.0版统计软件分析。计量资料以均数±标准差表示。采用方差分析比较各年龄组间OSTC、骨密度差异。以研究对象的骨密度T值是否达到骨质疏松诊断标准为参考,绘制OSTC与骨质疏松症的受试者工作特征(receiver operating characteristic,ROC)曲线,分析曲线下面积(area under curve,AUC),特异性和敏感性,并根据ROC曲线获得OSTC筛查骨质疏松的最佳诊断切点。P<0.05为差异有统计学意义。
2 结果
2.1 基本资料和各组不同部位骨密度检查结果见表1。404例2型糖尿病绝经妇女年龄为(68.72±9.39)岁,体质量(59.20±9.87)kg。各年龄组间比较,OSTC数值和左股骨颈骨密度随年龄增长而呈逐渐减少趋势,各组间OSTC和左股骨颈骨密度差异有统计学意义(P< 0.05)。而腰椎(L1~4)骨密度虽然随年龄增长而逐渐下降,但是≥80岁年龄组与60~69岁年龄组和70~79岁年龄组间的骨密度差异无统计学意义,其他各组间的骨密度差异均有统计学意义(P<0.05)。
表1 各年龄组的OSTC、各部位骨密度值和T值Tab.1 OSTC,BMD and T-score in different age groups ±s

表1 各年龄组的OSTC、各部位骨密度值和T值Tab.1 OSTC,BMD and T-score in different age groups ±s
注:*P<0.05
组别1234合计年龄(岁)50~59 60~69 70~79≥80例数67 156 131 50 404 OSTC 0.36±10.71-20.01±11.54*-39.73±11.68*-62.14±11.98*-28.24±21.89腰椎(L1~4)BMD 1.06±0.19 0.96±0.19*0.91±0.17*0.91±0.19*0.96±0.19 T值-0.46±1.55-1.28±1.54*-1.69±1.44*-1.66±1.56*-1.32±1.57左股骨颈BMD 0.89±0.11 0.78±0.12*0.70±0.13*0.65±0.14*0.75±0.15 T值-0.31±0.93-1.28±1.01*-1.94±1.09*-2.37±1.16*-1.47±1.22
2.2 骨质疏松检出率见表2、3。应用DXA,腰椎(L1~4)、左股骨颈骨质疏松检出率分别为22.5%、21.8%,低骨量检出率分别为37.4%、42.3%。OSTC两种分类中,有危险组和无危险组分别为90.1%、9.9%。OSTC有危险组中达到骨质疏松诊断标准的比例为21.5%。以左股骨颈为检测部位时,OSTC有危险组中达到骨量低下诊断标准的比例为40.6%,而在腰椎(L1~4)为检测部位时,OSTC有危险组在骨量减少组与骨质正常组的检出率接近。
2.3 OSTC识别糖尿病性骨质疏松症的准确性以腰椎(L1~4)为检测部位,OSTC 识别骨质疏松症ROC曲线下面积为0.57(P=0.000),准确性较低。以左股骨颈为检测部位,OSTC识别骨质疏松症ROC曲线下面积为0.78(P=0.000),准确性中等。OSTC诊断腰椎和股骨颈骨质疏松症的最佳截点均为-25.5,敏感度分别为63.7%、86.4%,特异度分别为48.9%、42.7%(表4,图1)。
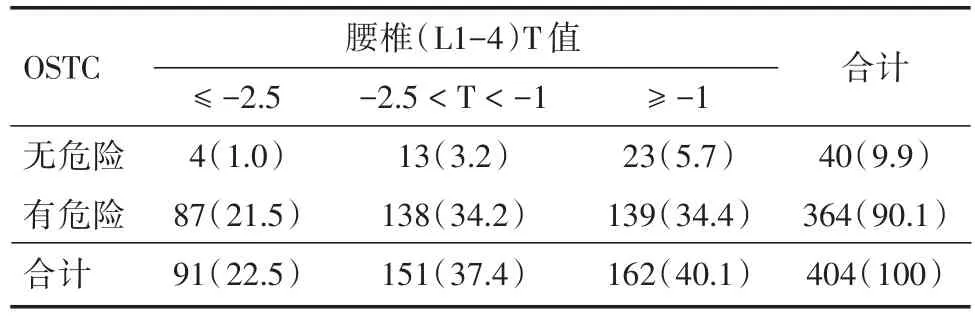
表2 腰椎T值与OSTC筛查骨质疏松结果比较Tab.2 Comparison of the screening effect between T-score of L1~4 and OSTCindex 例(%)

表3 左股骨颈T值与OSTC筛查骨质疏松结果比较Tab.3 Comparison of the screening effect between T-score of femoral neck and OSTCindex 例(%)
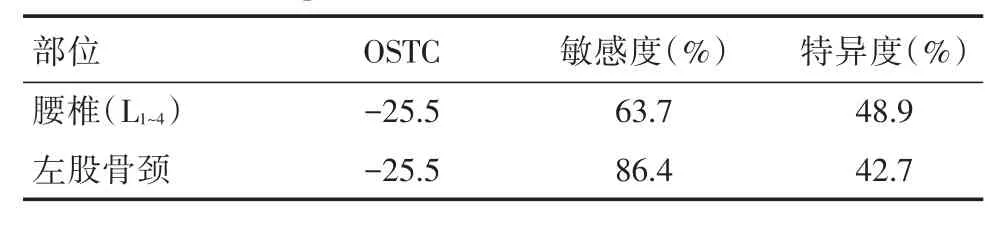
表4 不同检测部位,OSTC截点值预测骨质疏松的敏感度和特异度Tab.4 The sensitivity and specificity of OSTCto predict osteoporosis at L1~4 and femoral neck

图1 OSTC预测骨质疏松的ROC曲线Fig.1 ROCof OSTCto predict osteoporosis at femoral neck
3 讨论
随着我国老龄化日趋严重,骨质疏松症已成为重要公共健康问题。郭新峰等[4]开展的问卷调查结果显示广州社区中老年人群对骨质疏松相关知识掌握较差,说明群众对骨质疏松症的危害以及防治方法都极度缺乏。2型糖尿病是骨质疏松症的危险因素,患者骨密度的降低与性别、绝经年限、体质指数、血糖、胰岛素水平、钙磷代谢、肿瘤坏死因子等多因素相关[5-7]。骨质疏松症的严重后果是发生骨质疏松性骨折(脆性骨折)。众多临床研究及相关Meta分析证明2型糖尿病增加骨质疏松性骨折的发生风险[8-9],其导致的脊柱和髋部骨折发生率为正常人的1.7~2.2倍[10]。刘昊楠等[11]对髋部骨折住院患者的治疗情况进行统计,结果显示老年患者因髋部骨折平均住院时间为12.9天,平均住院费用为39 528.7元,且住院费用年平均增长率为3.5%,髋部骨折的发生不仅降低了患者生活质量、给患者及其家庭带来沉重经费负担,更增加了国家医疗费用支出。因此,早期对2型糖尿病患者进行骨质疏松筛查,对于早期诊断骨质疏松症,降低骨折发生率尤为重要。
本研究应用DXA测量2型糖尿病绝经妇女的腰椎(L1~4)和股骨颈骨密度,结果显示随年龄增长,糖尿病绝经妇女的腰椎、股骨颈骨密度逐渐下降。各年龄组间比较,股骨颈骨密度差异有统计学意义(P<0.01)。而腰椎骨密度虽然随年龄增长而逐渐下降,但是≥80岁年龄组与60~69岁年龄组和70~79岁年龄组间的骨密度差异无显著性,这可能与老年人骨质增生等退行性改变相关。蒋兰兰等[12]应用DXA对169例绝经后2型糖尿病患者不同部位骨密度进行检测,发现骨质疏松检出率中腰椎要高于股骨颈。然而本研究显示采用DXA对404例2型糖尿病绝经妇女的腰椎、股骨颈进行检测,两个部位骨质疏松症检出率的差异不大。
尽管DXA是诊断骨质疏松金标准,但是国内某大型三甲医院调查结果显示在院患者接受DXA进行骨密度检测者仅占骨质疏松症高危者的14.4%[13],低筛查比例可能与检测费用高,患者担心辐射等有关。因此明确简便且有效的工具对骨质疏松症进行筛查非常必要。KOH等[14]通过收集8个亚洲国家和地区绝经后妇女的数据,开发了简易筛查工具OSTA,并在日本人群中验证其灵敏度为91%,特异性为45%。然而国内研究显示,OSTA筛查中国绝经妇女骨质疏松症敏感度低于亚洲其他国家[15]。张菊英等[2]通过收集我国6个地区40岁及以上共计7 447例妇女的骨密度数据,开发了简易筛查工具OSTC,其敏感度为76.8%,特异度为75.1%,正判率为75.78%。本研究发现OSTC有危险组在腰椎(L1~4)和股骨颈骨质疏松检出率为21.5%,与DXA筛查骨质疏松检出率结果相近。以左股骨颈为检测部位时,OSTC有危险组中达到骨量低下诊断标准的比例为40.6%,而在腰椎(L1~4)为检测部位时,OSTC 有危险组在骨量减少组与骨质正常组的检出率接近。
国内学者采用OSTC对正常绝经后妇女骨质疏松症进行验证时,发现其敏感度较高,而特异度较低[16]。本研究以2型糖尿病患者为研究对象也得出相似的结果,显示以腰椎为检测部位,OSTC识别骨质疏松症的敏感度为63.7%,特异度为48.9%。以股骨颈为检测部位,OSTC识别骨质疏松症的敏感度为86.4%,特异度为42.7%。在骨质疏松最易导致的骨折部位中,股骨颈骨折导致的后果最严重,因此对股骨颈骨质疏松的筛查更加具有临床意义。本研究显示OSTC对股骨颈骨质疏松具有较好的筛查效能,ROC曲线下面积为0.78,准确性中等。然而笔者之前的研究显示,应用OSTA筛查2型糖尿病绝经妇女骨质疏松症时,识别腰椎、股骨颈骨质疏松症ROC曲线下面积分别为0.77、0.85(待发表),因此OSTC在糖尿病性骨质疏松症筛查中的作用并不优于OSTA。本研究发现OSTC预测2型糖尿病患者腰椎、股骨颈骨质疏松,最佳截点均是-25.5。
综上所述,OSTC计算方法简单且敏感度较高,可做为50岁以上2型糖尿病绝经妇女骨质疏松症的早期筛选工具,在各级医疗卫生机构均能开展,最佳截点是-25.5。

