腹腔镜经腹腹膜前疝修补术后内疝致肠梗阻1例报告
开平市中心医院水口分院 曾江东
开平市中心医院 司徒升,莫健文
患者女,65岁,因“右腹股沟可复性肿物3年”于2016年9月收入院。患者3年前右腹股沟有一肿物突出,直径3 cm,偶有腹部疼痛不适,平卧时可消失,无腹胀,近来肿物增大,至8 cm,平卧后肿物不消失。体格检查:右侧腹股沟韧带偏内下方可见一肿物约6 cm×10 cm大,圆形、边界清、质中、压痛,平卧后按压缩小,不能完全回纳腹腔消失。外阴无异常。患者入院时无腹痛、腹胀、呕吐等症状。B超检查考虑腹股沟疝,术前诊断:右股疝。行术前准备,气管内麻醉下行经腹腹膜前疝修补术(transabdominal preperitoneal,TAPP),术中见大网膜嵌顿于股环口,诊断右侧难复性股疝,松解后行补片修补术。术后第2天患者出现呕吐三次,腹胀,有便意,未排便,查体腹胀,无压痛,腹股沟稍肿胀,肠鸣音活跃,未闻及气过水音,肌注甲氧氯普胺,静推昂丹司琼,通便、禁食、胃肠减压、补液等保守治疗处理,症状无好转。超声引导穿刺抽出淡血性积液20 mL,腹部平片示:肠梗阻(图1)。腹部CT示:(1)右侧腹股沟疝修补术后改变,复发可能性大;(2)肠梗阻(图2)。术后第6天急诊行腹腔镜探查,术中见原腹膜缝合口内侧缘有一约4 cm长腹膜裂孔(图3~图5),约10 cm长小肠由此处疝出,疝内容物无缺血、坏死,疝内约20 mL淡红色血性液,回纳小肠,吸净积液,查补片无松动移位,行腹腔镜下裂孔缝合(图6)。手术顺利,患者术后恢复良好,随访27个月,无腹痛及疝复发。
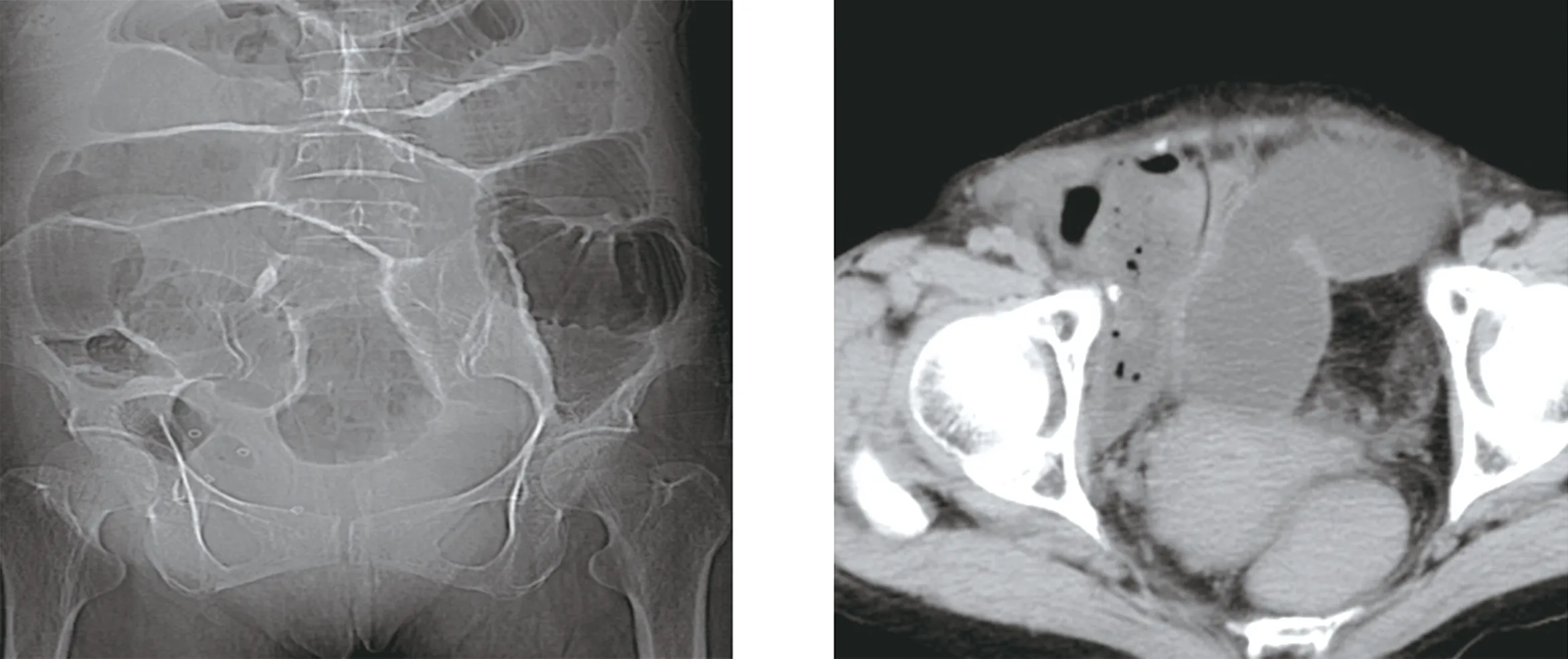
图1 腹平片示肠梗 图2 腹部CT示右侧腹股沟疝修补术后内疝改变
讨 论 腹股沟疝是普通外科常见病、多发病,腹腔镜腹股沟疝修补术自1990年开展以来,具有“微创”、“无张力”的双重特点,具有创伤小、疼痛轻、康复快等优点,已成为无张力疝修补术的一个重要分支。随着腹腔镜腹股沟疝修补术的广泛开展,其术后并发症的报道增多,主要包括术中血管损伤与出血,肠管、膀胱损伤;术后血清肿、复发、神经感觉异常、感染及肠梗阻等[1]。疝术后导致肠梗阻并发症发生率为4.5%[2],有报道称,疝术后引起肠梗阻主要系腹膜关闭不全,补片外露后与肠管接触,引起肠粘连、肠梗阻,补片侵蚀肠管引起肠瘘、腹腔感染等所致[3]。经查文献,国内报道1例TAPP后腹内疝致肠梗阻的病例[4]。
腹内疝是腹腔内脏器或组织离开原有位置进入腹腔内隐窝、凹陷或缺损,发病率为0.2%~0.9%,占急性小肠梗阻的0.5%~4.1%[5]。医源性腹内疝,主要原因为手术操作遗留腔隙、术后粘连。术后腹内疝致肠梗阻的发生率较小,但病情凶险,因腹内疝临床表现无特异性,多有急性或间歇性肠梗阻,容易延误诊断、治疗,导致肠坏死等严重后果[6]。
本例患者发生内疝致肠梗阻的原因主要为术后患者反复呕吐,腹压增高,导致原小裂孔撑大,小肠进入腹膜外形成内疝,并进一步形成肠梗阻。未排除其他可能:(1)腹膜缝合时针间距过宽,缝线打结过松,关闭不全,遗留漏洞;(2)术中分离腹膜时导致腹膜破损,未及时发现;(3)腹膜缝合时张力大或手术时间过长导致腹膜水肿质脆,术后患者咳嗽、呕吐、排便排尿困难等动作致腹压增大,牵拉撕裂腹膜或腹膜缝合口。
我们体会:(1)临床表现:本例患者临床表现为腹胀呕吐等肠梗阻症状,查体腹胀,无压痛,腹股沟稍肿胀,肠鸣音活跃,无特异性临床表现,经保守治疗无缓解。笔者认为,腹部手术后肠梗阻的原因较多,其中腹内疝致肠梗阻的几率较小,如延误诊治,后果严重,因此建议腹部手术后肠梗阻应常规排查腹内疝的可能,尽早诊断发现,避免造成严重后果。(2)辅助检查:本例患者通过急诊行腹部平片、腹部CT大致明确病变情况。在诊断腹内疝、急腹症方面,腹部CT可提供有效的影像学诊断,如腹部CT显示小肠有团簇状或走行异常、肠管受压狭窄、肠壁增厚水肿等[7]提示腹内疝可能。(3)治疗:腹内疝起病急,病情发展快,保守治疗效果不佳,应及时手术治疗,避免病情加重,从而发生肠绞窄、肠坏死等严重并发症。手术关键是疝内容物的减压、松解、回纳,坏死嵌顿组织的处理及腹内疝疝环的关闭。本例行腹腔镜探查,未发现肠管坏死,予以回纳、吸尽积液、缝合腹膜裂口,术后患者恢复良好。(4)文献报道,腹股沟疝术后并发肠梗阻的处理多需行肠部分切除+网片取出术。本例患者术后发现内疝及时,术中见肠管无损伤、坏死,仅腹膜外少量淡红色积液,未见腹腔及内疝疝囊有感染征像,疝补片无松动及移位,因此未行肠部分切除及网片取出。
腹腔镜探查的优势在于切口微小,术后切口并发症少;探查腹腔全面、视野大,可同时诊断与治疗;减少了粘连及梗阻等症状的再次发生;术后住院时间明显缩短。因此如果条件许可,可首选腹腔镜探查、诊治。术中尽可能开放法建立气腹,以降低对肠管的损伤[8]。如果肠梗阻部位较低,肠管扩张严重,不能获得足够的腹腔空间,或存在复杂、广泛的致密粘连,镜下操作较困难,不主张强行腹腔镜手术。
由手术操作造成的腹内疝完全可预防,手术时应注意关闭裂孔及腔隙,避免因张力缝合造成的撕裂,减少或消除引起肠粘连的相关因素及腹内疝发生的基础。TAPP因腹膜缝合时间长,难度大,是初学者的技术难题,术前需进行镜下腹膜缝合的规范训练,手术时间可随技术的日臻熟练而逐渐缩短,加之缝合材料的不断改进完善,关闭腹膜更完整。笔者体会:(1)腹膜缝合建议连续锁边缝合,针距、边距均为0.5 cm。(2)关闭腹膜后需再次牵拉腹膜,如发现闭合不全处,应及时间断缝合或钳夹、套扎。除缝合处,还应检查腹膜其他地方有无破损,及时发现、及时处理。(3)操作熟练,减少组织水肿,如操作时间长,腹膜水肿质脆,容易增加缝合张力,腹膜易撕裂。(4)止血彻底,减少血肿形成,避免增加术后腹膜张力。(5)避免腹膜张力过高,可上下充分分离腹膜。如疝囊较大,可采用陈双教授的分离部分巨大疝囊并T形切开的方法[9],将疝囊壁与腹膜缝合,这样可弥补巨大疝疝环口处缺损的腹膜,也可充分降低缝合腹膜时的张力。(6)术后及时处理咳嗽、尿潴留、腹胀、呕吐等临床症状,认真处理慢支肺气肿、便秘等影响腹内压增高的基础疾病,术后避免剧烈运动,腹带压迫手术区域,可有效避免缝合腹膜撕裂或肠管挤进小的腹膜裂孔。术后密切注意患者腹痛、腹胀、恶心、呕吐、排便等情况,及时发现问题并解决。
腹腔镜全腹膜外疝修补术(totally extraperitoneal,TEP)的优势是操作区位于腹膜前间隙内,不进入腹腔,可减少缝合关闭腹膜裂隙的步骤。如分离疝囊时腹膜损伤裂口过大,考虑TEP手术操作空间小,原操作空间修补腹膜裂口困难较大、时间较长,建议先行TEP,再建立气腹进入腹腔内连续缝合修补腹膜裂口,这样可避免TEP术后形成内疝。
综上,TAPP术后内疝致肠梗阻的发生率低,结合临床症状、体征、腹部X线、腹部CT等,及早发现、及早诊断、及早治疗,可避免肠管绞窄、坏死等严重并发症发生。应通过TAPP规范的培训与相应的训练,完整关闭腹膜,减少腹膜缝合处张力,术后积极处理基础病及并发症。

