颈动脉重度和极重度狭窄的治疗策略和并发症分析
韩同磊, 王诗颖, 孙羽东, 魏小龙, 朱 江, 陆民浩, 赵 滨, 赵志青, 景在平
(1.海军军医大学附属长海医院血管外科,上海 200433;2.上海市第七人民医院普通外科,上海 200433)
颈动脉狭窄与脑血管事件存在明显的相关性, 约占所有缺血性卒中的30%[1-4]。卒中已成为医疗界备受关注的重要致残性疾病之一,其致死率居致死性疾病的前三位[5-7]。颈动脉内膜切除术(carotid endarterectomy,CEA)最早应用于临床在20世纪50年代,至今已有60年的历史,一度被认为是治疗颈动脉狭窄的金标准[8]。长海医院依据临床实践和亚洲人群颈动脉狭窄的发病特点,将重度狭窄进一步细分为两组:狭窄70%~90%的重度颈动脉狭窄;>90%的极重度颈动脉狭窄。目前国内、外均缺乏对不同狭窄程度病人的治疗策略以及预后对比的详细报道。长海医院发现,对于重度狭窄与极重度颈动脉狭窄病人采用相同的术式策略:CEA或颈动脉支架置入术 (carotid artery stent,CAS),其术后并发症的发生率存在显著差异。目前国内、外对此分类治疗的对比研究报道不多。
资料与方法
一、一般资料
2015年1月至2017年12月长海医院收治的重度颈动脉狭窄并接受手术治疗的病人463例。就诊时存在颈动脉狭窄侧卒中导致的头晕、头痛、口齿不清、肢体麻木或行动不适,为有症状性颈动脉狭窄。根据病人颈动脉狭窄程度分为两组:重度狭窄组(70%~90%)和极重度狭窄组(90%以上)。157例接受 CEA,男 136例,女 21例,平均年龄(64.8±9.0)岁,狭窄 70%~90%62例,90%以上 95例。306例接受 CAS,男 251 例,女 55 例,平均年龄(70.5±8.6)岁,狭窄70%~90%140例,90%以上166例。主要临床表现为偶发晕厥和一过性黑矇,既往卒中病史CEA组53例,CAS组91例。依据手术方式和狭窄程度分为 A(CEA,重度狭窄)、B(CEA,极重度狭窄)、C(CAS,重度狭窄)、D(CAS,极重度狭窄)四组。
二、病人特征
按照症状性颈动脉内膜切除北美协作研究组(North American Symptomatic Carotid Endarterectomy Trial,NASCET)制定的标准[9-10],狭窄率=(1-最狭窄动脉管径/狭窄远端正常动脉管径)×100%。根据病人颈动脉增强CT影像检查结果,将狭窄70%以上的病人纳入本研究。
本研究病人特点为:①颈动脉狭窄70%以上,满足CAS手术条件且未发展至颈动脉闭塞。②<90岁,无严重心脏病、肝脏及肾脏疾病,肾功能正常。③无明显出血倾向。④MRI或CT检查排除新发脑出血、脑梗死以及其他严重颅内疾病。⑤反映颈动脉狭窄程度及斑块局部的彩色多普勒超声、数字减影血管造影、MRI等影像学资料齐全,且全部来自长海医院影像科及超声科。可清晰辨别颈动脉斑块厚度。⑥颈动脉狭窄未造成偏瘫、单侧视觉障碍、意识不清等严重不良事件。⑦统一规范化的术后药物治疗,医嘱依从性良好。
不包括:①既往同侧CAS或CEA手术史;②既往颅颈部肿瘤放疗病史;③多发性大动脉炎病史。
病人一般情况见表1。
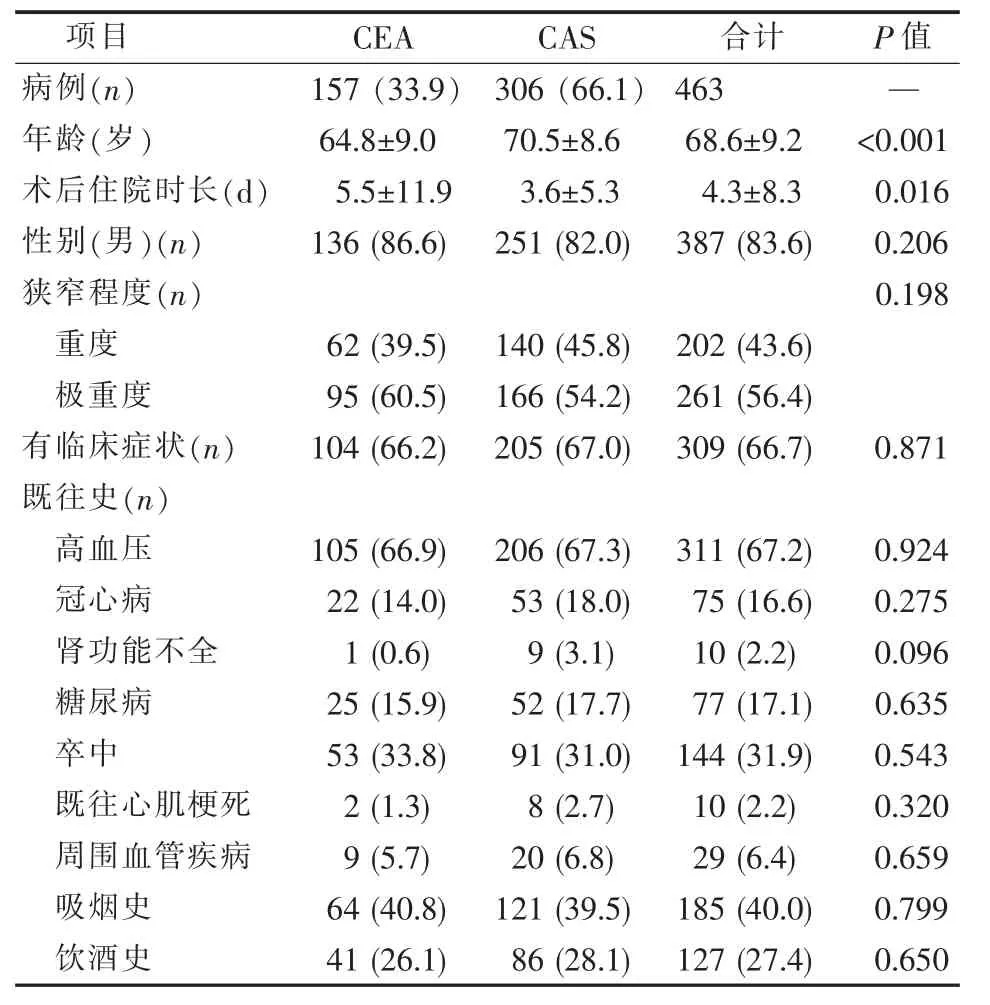
表1 一般资料
三、手术方法
本研究均采用气管插管全身麻醉。手术方式包括CEA(标准CEA、外翻CEA和CEA补片成形术)和CAS,根据术者对手术难度的判断而选定。
CEA采用病变侧颈部纵形切口。游离颈总动脉及分叉以后,根据影像学检查的斑块位置选择具体的手术方式。CAS采用股动脉入路。
四、术后随访及不良事件评价
术后随访时间为1年,包括门诊及电话随访。不良事件包括:①死亡;②术后再发卒中;③术后再狭窄;④舌偏位;⑤切口感染;⑥切口血肿;⑦言语不清;⑧支架内血栓形成;⑨支架闭塞。通过彩超和颈动脉增强CT检查是否出现颈动脉或支架内再发狭窄、血栓形成或闭塞等。CAS术后内径减小并达到术前50%~69%,定义为再发狭窄[11-12]。
五、统计学方法
采用易侕(Empowerstats)与R软件进行统计学分析。分类变量采用χ2检验。连续变量符合正态分布,以均数±标准差表示,组间比较应用方差分析,两两比较采用t检验。P<0.05为差异有统计学意义。
结 果
一、一般资料
本研究CAS组年龄大于 CEA组 (P<0.001)。CEA组颈动脉狭窄临床症状与CAS组差异无统计学意义(P>0.05)。CEA组既往史与CAS组差异无统计学意义(P>0.05)(见表 1)。
二、不同程度颈动脉重度狭窄病人的手术及预后情况
术后1年随访统计,本研究无死亡病人。CAS组术后再狭窄12例(4.1%),CEA组无术后再狭窄病人,差异有统计学意义(P=0.01)。CEA组术后言语不清5例(3.2%),CAS组无术后言语不清病人,差异有统计学意义(P=0.002)。CEA组开放性手术导致的舌偏位7例(4.5%),切口血肿14例(8.9%)。CAS组支架内血栓形成9例(3.1%),支架闭塞3例(1.0%)(见表2)。两组均无切口感染。

表2 术后并发症发生情况[n(%)]
颈动脉重度狭窄的病人中,CEA组术后再发卒中与CAS组比较,差异无统计学意义 (P=0.181)。CAS组术后再狭窄虽多于CEA组,但差异无统计学意义 (P=0.240)。CEA组术后舌偏位3例 (P=0.009),术后言语不清 2例(P=0.033)。 CAS组术后支架内血栓形成3例,未发生支架闭塞(见表3)。

表3 颈动脉重度狭窄病人术后并发症发生情况[n(%)]
颈动脉极重度狭窄的病人中,两组术后再发卒中的发生率差异仍无统计学意义 (P=0.135),但CAS组再发卒中的发生率明显上升。CAS组术后再狭窄的发生率明显高于CEA组(P=0.017)。CEA组术后发生舌偏位4例(P=0.008),言语不清3例(P=0.021)。CEA组颈动脉极重度狭窄病人开放性手术导致的舌偏位(4.2%比4.8%)及言语不清(3.2%比3.2%),与重度颈动脉狭窄病人比较未明显上升。CAS组极重度狭窄病人支架内血栓形成较重度狭窄病人(3.8%比2.2%)稍有增加,支架闭塞3例(1.9%)(见表 3、4)。
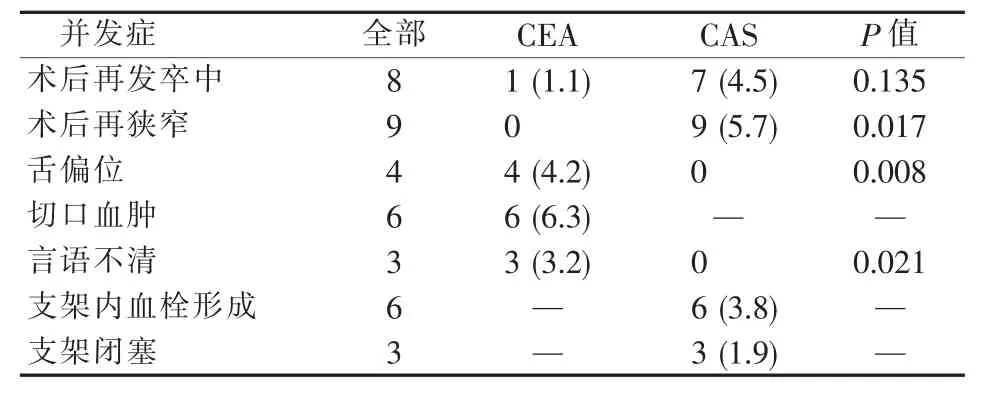
表4 颈动脉极重度狭窄病人术后并发症发生情况[n(%)]
讨 论
一、国内外研究与颈动脉狭窄原因分析
本研究旨在比较不同程度的重度颈动脉狭窄病人CEA和CAS术后不良事件的发生情况,从而指导临床对颈动脉狭窄病人手术方式的选择。Starke等[13]通过随机对照试验将重度颈动脉狭窄病人分为CEA组和CAS组,术后统计发现,30 d内再发卒中死亡的发生率CAS组为2.9%,CEA组为1.7%。CAS组病人5年内累计再发卒中的风险略高于CEA组,总的生存率却低于CEA组。临床随机对照ICSS试验由国际多中心参与开展,使用NASCET评估标准,将颈动脉狭窄≥50%的1 713例症状性颈动脉狭窄病人随机分为CAS组和CEA组。狭窄程度50%以上的症状性颈动脉狭窄病人采取CEA手术方式。术后30和120 d随访结果显示,术后并发症的发生率及死亡率均低于CAS[14]。结合长海医院的临床结果,重度颈动脉狭窄病人只要满足手术治疗的适应证,应首选CEA。既往研究大多仅单纯比较重度颈动脉狭窄的CEA与CAS手术效果,未将重度颈动脉狭窄病人进一步分层研究。智友海等[15]发现,支架结构上的正应力分布状态是影响支架结构疲劳及寿命的直接原因。支架结点长时间承受较大正应力,会降低支架的寿命,甚至导致支架结构断裂。极重度颈动脉狭窄病人植入的支架在外壁长时间较大正应力的作用下,更易结构疲劳发生再狭窄。根据长海医院临床经验及极重度颈动脉狭窄病人CAS术后的随访结果,这些病人即使接受血管预扩,CAS术后支架再狭窄的发生率仍很高。笔者据此推测,其与病人自身病变动脉腔内纤维结缔组织增生和支架的金属疲劳性密切相关。内膜及纤维组织的增生与斑块情况也密切相关。盲目放入支架撑开血管有可能会破坏稳定性斑块的纤维帽结构,导致斑块破裂进而斑块内出血、血栓形成、纤维帽断裂等情况。脱落的斑块组织和形成的小血栓会栓塞远端颅内动脉,造成脑梗死。应用CEA手术方式,不仅有效预防术中斑块脱落,还减轻狭窄,达到良好的临床治疗效果。
二、CEA应用于颈动脉狭窄治疗的现状
颈动脉狭窄的治疗无论选择CEA还是CAS,最需避免的严重并发症是卒中[2,16]。Lokuge等[17]统计55项颈动脉狭窄治疗的观察性队列研究,223 313例接受CEA,72 961例接受CAS。经分析比较发现,近几年来CEA术中、术后导致的病人卒中及死亡事件的发生率已明显降低,而CAS手术的不良事件发生率未见明显变化。该研究也表明,随着对手术操作和技术的不断摸索,CEA手术的风险明显降低,在颈动脉狭窄病人的治疗中占据无可替代的地位。李延良等[18]对郑州大学第一附属医院的356例颈动脉重度及极重度狭窄的CAS手术病人进行随访,发现极重度颈动脉狭窄病人较重度颈动脉狭窄者,CAS术后更易发生再灌注损伤。黄亚波等[19]对30例症状性极重度颈动脉狭窄病人的手术预后进行分析和比较,其中14例病人行标准CEA术式,11例行补片式CEA,5例行外翻式CEA。术后1周检查显示病人患侧大脑供血状况恢复良好,未发生任何严重并发症,证实CEA治疗症状性颈动脉极重度狭窄安全有效。另外,Heo等[20]发现,>70岁的症状性重度颈动脉狭窄病人CEA术后,虽然围术期的部分不良事件发生率有所上升,但出现卒中的风险明显低于CAS。最近不少研究也表明,重度颈动脉狭窄病人行CEA术,相比CAS,术后卒中发生率明显降低[21-22]。
三、两种术式的选择与长海医院经验
虽然CEA被认为是症状性颈动脉狭窄治疗的标准手术方式,但Calvet等[23]通过对症状性颈动脉狭窄病人手术治疗后的随访发现,<70岁的病人CAS术后不良事件的发生率也很低,与CEA相比,差异有统计学意义。Yoo等[24]提出另一种方法,为重度颈动脉狭窄的病人行延期CAS手术。将53例重度颈动脉狭窄病人纳入研究,一期对颈动脉狭窄部位进行球囊预扩,10 d后再行CAS手术,术后除9例病人出现头痛症状外,无其他严重并发症发生。Nanna等[25]统计近10年大量有关颈动脉狭窄治疗采用CEA与CAS的并发症发生的报道。结果发现,CEA与CAS术后长期随访病人的死亡率差异无统计学意义,且术后并发症发生率与手术者的操作经验、病例选择、科室技术能力等明显相关。虽然大量临床研究比较了CEA与CAS对重度颈动脉狭窄的治疗效果和预后情况,但对重度颈动脉狭窄程度再分类的研究鲜有报道。长海医院研究发现,无论采取CAS还是CEA手术治疗颈动脉重度狭窄病人,其术后各类并发症的发生率差异无统计学意义。颈动脉极重度狭窄的病人行CEA的治疗效果和术后并发症发生情况都明显优于CAS。
长海医院对重度颈动脉狭窄的手术治疗方式选择有以下几点体会:①CEA是目前治疗颈动脉极重度狭窄的最佳手术治疗方式。其不仅彻底、有效地解除颈动脉狭窄,还可明显改善临床症状,且术中斑块脱落导致颅内动脉栓塞的概率低,术后再狭窄及卒中的发生率也很低。②CEA是一种开放手术,无法避免手术操作带来的创伤打击,偶尔会损伤颈动脉周围的神经,导致病人出现舌偏位与声音嘶哑等情况。CAS应用于颈动脉重度狭窄(70%~90%)病人,治疗效果并不比CEA差,且手术并发症明显比CEA少。③从颈动脉狭窄开始到出现临床症状是一个较漫长的过程,纤维结缔组织增生和脂质沉积是导致颈动脉管腔直径变细最主要的原因。增厚的动脉管壁顺应性必然会下降,特别是极重度颈动脉狭窄,使用支架或球囊扩张动脉管壁极易造成斑块破裂、碎屑脱落、斑块内出血及血栓形成等不良事件。CEA手术通过术中有效的血管钳夹与腔内冲洗,彻底去除斑块组织与增生内膜,从解剖基础上根本性去除导致颈动脉狭窄的病因。④术后规范化用药是提高CEA和CAS手术效果的必要手段。术后合理应用抗凝、抗血小板药物可有效降低术后再狭窄、支架内血栓形成及再发脑梗死的发生率。⑤CEA手术看似不复杂,但仍是风险较大的外科手术,即使术中操作很谨慎,也可能出现局部血肿、脑神经损伤、斑块脱落栓塞颅内动脉、脑过度灌注并发脑水肿甚至死亡等事件。
结合大量多中心临床试验以及长海医院的经验总结,CEA对于治疗极重度颈动脉狭窄有其独到、不可替代的优势。特别是在解除动脉狭窄导致的脑缺血症状和减少术中斑块脱落、术后再狭窄及再发脑梗死方面的治疗效果得到公认。CAS在重度颈动脉狭窄病人中应用简便、快捷且有效。因此,视情况选择合适的手术方式尤为重要。

