危重新生儿生后早期血流灌注指数的变化及意义
刘雪琴,张卫星,沈 洁,刘玉霞,唐成和
(1.新乡医学院第一附属医院新生儿科,河南 卫辉 453100; 2.新乡市中心医院a.NICU; b.科教科,河南 新乡 453000)
入住新生儿重症监护病房(NICU)的新生儿,特别是早产儿,并发症多,且这些并发症的发生有一定的时间顺序,在出生的第一周生存环境处于从宫内到宫外转变的过程,变化较大,常常难以维持正常的循环功能,导致循环障碍,易出现合并症,具有高的发病率和死亡率,做好此期的管理是改善其存活率和生存质量的关键[1]。目前尚无直接评价全身组织器官灌注的方法及工具,间接方法及工具有血浆乳酸测量、激光多普勒血流仪、胃黏膜PH测量仪及甲皱微循环仪,但这些方法多为有创性或单次性[2]。
目前脉搏血氧仪在NICU中广泛应用,其监测到的灌注指数(PI)是外周组织中脉动血流吸收的光量(AC)与非脉动或静止血流吸收的光量(DC)的比例,是对监测部位脉动强度的评估。灌注的改变会改变吸收光量的比例,并在脉搏监测仪中实时反应[3]。PI的变化与每搏输出量、血管收缩力、皮肤温度的变化有关,是一种间接、无创的外周灌注测量方法,值越低意味着全身灌注量越低[4]。因此,监测PI在评估新生儿状况(健康/疾病)方面具有很大的价值。本文旨在监测出生24 h内入住新生儿科的新生儿生后7 d内的PI值,根据胎龄和新生儿危重症评分(NCIS)分组,进行组内和组间的比较,确定监测PI对危重新生儿早期的意义,是否能即时发现生后早期新生儿病情的变化,在临床上指导救治。
1 对象和方法
1.1 研究对象
选择2018年11月至2019年6月入住新乡市中心医院新生儿科的新生儿,均为生后24 h内入院,排除先天性畸形患儿(先天性心脏病、先天性膈疝、神经管缺陷等)。先将入选新生儿按胎龄分为足月组(胎龄>37周)与早产组(胎龄≤37周),然后又根据NCIS评分将2组新生儿分为A组(病情稳定)和B组(病情危重)2个亚组。NCIS评分根据临床症状和NCIS量表对所有入组新生儿在出生后24 h内进行评估。
1.2 PI监测方法
所有入组新生儿入院后按常规保暖、气道清理等处理后,在出生后第1、2、3、4、5、6、7天安静状态下,将脉搏血氧仪[MasimoRadical-7(USA) SpO2]探头置于新生儿手指或脚趾末端,曲线稳定后连续监测1 h内的PI值并取平均值。为排除强光对PI值的影响,将探头用不透明的布覆盖住;为避免环境温湿度变化对新生儿外周循环的影响,观察对象全部采用闭式暖箱,暖箱温度、湿度根据出生体重、胎龄、日龄调节。
1.3 统计学方法
2 结果
2.1 一般情况比较
共纳入新生儿188例,入院后发现有合并症的新生儿13例,入院不足7 d出院或死亡的共69例,予以剔除,最后纳入106例。足月组51例,其中足月A组30例、足月B组21例;早产组55例,其中早产A组34例、早产B组21例。足月组A、B 2个亚组和早产组A、B 2个亚组新生儿在性别、胎龄、出生体重、分娩方式等方面比较差异均无统计学意义(P>0.05)。见表1—2。

表1 足月组一般情况比较

表2 早产组一般情况比较
2.2 PI值比较
足月组A、B 2个亚组新生儿生后1~7 d PI值呈逐渐上升的趋势,在生后1~4 d,足月B组PI值均显著低于足月A组(P<0.05或P<0.01),在生后5~7 d足月A、B组PI值比较差异无统计学意义(P>0.05)。早产组A、B 2个亚组新生儿生后1~7 d PI值亦呈逐渐上升的趋势,在生后1~7 d,早产B组PI值均显著低于早产A组(P<0.05或P<0.01)。在生后1~2 d,早产A组PI值均显著低于足月A组(P<0.01),在生后3~7 d,2组PI值比较差异无统计学意义(P>0.05);足月B组和早产B组生后1~7 d PI值比较差异均无统计学意义(P>0.05)。见表3。
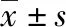
表3 各组生后1~7 d PI值比较
t1、P1为足月A、B组比较;t2、P2早产A、B组比较;t3、P3为足月A组与早产A组比较;t4、P4为足月B组与早产B组比较。
3 讨论
在正常情况下,新生儿的皮肤灌注量高于其需氧量,当出现疾病时,血液重新分配,为大脑、心脏、肾上腺等关键器官提供所需要的氧气[4]。因此,监测PI在评估新生儿状况(健康/疾病)方面具有很大的价值。本研究通过用Masimo血氧监护仪动态监测不同胎龄新生儿生后1~7 d的PI值,结果显示,在足月组中,生后1~4 d病情危重组新生儿PI值低于病情稳定组(P<0.05);在早产组中,生后1~7 d病情危重组新生儿PI值均低于病情稳定组(P<0.05)。提示PI监测对病情严重度的评估有意义。足月组在生后1~4 d随着病情的好转,PI值逐渐上升,第5天后逐渐稳定,2组PI值差别不大;早产组生后1~7 d 2组PI值亦呈逐渐上升趋势,且2组差异均有统计学意义(P<0.05),可能与早产儿生后早期血流动力学不稳定,早产儿病情稳定需要时间更长有关。足月儿稳定组和早产儿稳定组生后1~2 d PI值差异有统计学意义(P<0.05),3~7 d PI值差异无统计学意义(P>0.05),提示在生后早期PI值受胎龄影响,胎龄越小PI越低,但本研究样本量有限,需要进一步的研究来证实。足月儿危重组和早产儿危重组生后1~7 d PI值比较差异均无统计学意义(P>0.05),提示在危重病例中足月儿和早产儿PI值均显著降低。
用Masimo血氧监护仪测量PI是一种非常简单、适用、无创的测量各种环境下外周灌注的方法。近年来国内外研究指出PI可用于先天性心脏病的筛查[5-11]。在危重患者中,PI降低会突出病情的严重性。在新生儿(早产儿或足月儿)中,如果将这一参数与血氧饱和度和脉搏率等其他参数相结合,则测量值降低表明新生儿健康状况恶化。DE FELICE等[12]对101例新生儿进行了一项研究,评估PI与疾病严重程度之间的相关性。指出PI是唯一显示预测准确性的参数,敏感性、特异性、阳性预测值和阴性预测值均在90%以上。还确立了1.24%的PI截断值作为疾病严重度的准确预测因子。2015年ALDERLIESTEN等[13]研究了311例胎龄<32周的早产儿连续72 h的下肢PI值,指出PI随临床条件的不同而变化。与临床常见因素的关系表明PI可用于监测新生儿血流动力学,并可能作为干预措施的额外指导。2017年TUTEN等[14]研究了极低出生体重儿(VLBW)血清乳酸水平和PI值与死亡率和发病率之间的关系。指出高乳酸水平(>4 mg·dL-1)和低PI值(<0.5)可作为预测ROP和BPD的早期指标。在VLBW婴儿,乳酸水平和PI值在前24 h将有效地决定疾病的预后。2016年VAN LAERE等[15]监测了99例极低出生体重儿生后第1天的PI和PVI,指出生后第1天PI低值和短期PVI降低与不良结果相关。2018年IBONIA等[16]研究了胎龄30周以下的早产儿输血前后PI的变化和间歇性低氧血症的关系,输血后PI值显著升高,间歇性缺氧明显减少。因此,PI越来越多的被认为是提高诊断新生儿重要并发症敏感性的有效指标,可以作为评估新生儿健康状况的非常有价值的工具,在NICU中应用前景广阔。
在现有的新生儿研究中,还不能确定严重疾病的明确“截断值”。可能跟这些研究所收集报告的数据所采用的不同方法有关。例如,一个研究建议1.24%作为截断值[12],而另一个研究用0.7%作为截断值[17]。所以,目前对新生儿PI值的解释要谨慎,在至少几分钟的时间内监测和评估变化或稳定性,以及对一段时间内趋势的评估,在临床实践中可能具有更大的价值。而且PI明显受灌注的影响,可以在短时间内受肢体弯曲和移动的影响而变化。因此,只有设计连续监测的研究,选择一个时间段来记录PI,例如15~30 s,甚至2~3 min或更长的时间,然后将该时间段的PI值平均起来,以便跟下一个时间段进行比较才更有意义。本研究采取连续1 h监测PI值取其平均值,尽量减少其不稳定性,但仍有一定的缺陷,在以后的研究中尽量采取连续的监测。

