股骨近端防旋髓内钉内固定与人工髋关节置换术对老年股骨粗隆间骨折患者的疗效比较
陈政伟
(灵宝市中医院 脊柱骨伤科,河南 三门峡 472500)
股骨粗隆间骨折为老年群体多发骨折类型。根据患者骨折线方向进行Evans分型,对Evans Ⅲ型、Ⅳ型骨折均需进行外科手术治疗。人工髋关节置换术、股骨近端防旋髓内钉(proximal femoral antirotation intramedullary nail,PFNA)内固定为目前常用的手术方法,其中人工髋关节置换术通过植入骨水泥型股骨头假体,可快速恢复患者髋关节功能,但该手术创伤性大,术后并发症多[1]。PFNA内固定切口较小、创伤性相对较小,能够尽可能保留髋关节的完整性[2]。本研究比较PFNA内固定与人工髋关节置换术对老年股骨粗隆间骨折患者的疗效。
1 资料与方法
1.1 一般资料选取2016年1月至2019年1月灵宝市中医院收治的82例老年Evans Ⅲ型或Ⅳ型股骨粗隆间骨折患者。根据治疗方案将患者分为置换组与内固定组,各41例。置换组:女19例,男22例;年龄60~82岁,平均(68.35±4.16)岁;Evans Ⅲ型25例,Evans Ⅳ型16例;体质量53~83 kg,平均(67.49±7.14)kg。内固定组:女17例,男24例;年龄60~83岁,平均(69.21±4.57)岁;Evans Ⅲ型23例,Evans Ⅳ型18例;体质量52~84 kg,平均(68.35±7.56)kg。两组性别、年龄、骨折类型、体质量比较,差异无统计学意义(P>0.05)。
1.2 选取标准(1)纳入标准:①经X线或CT检查确诊为Evans Ⅲ型或Ⅳ型股骨粗隆间骨折;②年龄≥60岁;③首次骨折;④未合并其他部位的骨折;⑤单侧骨折。(2)排除标准:①感染性疾病患者;②心、脑、肝、肾等重要器官严重病变者;③恶性肿瘤患者;④血液系统疾病患者;⑤精神疾病患者;⑥骨折前有肢体功能障碍者。
1.3 手术方法
1.3.1置换组 待患者入院后给予其镇痛、消肿处理,完善各项检查,进行常规健康教育,告知日常注意事项。对置换组患者采用人工髋关节置换术治疗,具体如下。行全麻处理,使患者取健侧卧位,常规消毒、铺巾。于股骨后外侧入路,沿股骨大粗隆下缘做切口,长度约15 cm,逐层打开,充分显露短外旋肌群,于大粗隆止点附近切断,关节囊做T型切口,充分显露股骨头颈,将股骨头切除,保留股骨距。若患者为粉碎性骨折,则需采用钢丝进行捆扎固定。若存在严重骨缺损,则需填充骨水泥。随后处理髋臼,对股骨上端髓腔进行扩张处理,将预先准备好的骨水泥型股骨头假体置入,确认无异常后置入负压引流管,逐层缝合切口,包扎,术毕。术后常规行抗感染、抗凝、抗骨质疏松等治疗。
1.3.2内固定组 入院后一般处理措施同置换组。对内固定组患者采用PFNA内固定治疗,具体操作如下。行连续硬膜外麻醉或全麻,使患者仰卧于骨科复位床,牵引患肢,于C臂机引导下进行骨折复位,达到满意复位效果后常规消毒、铺巾。于股骨大转子上侧做纵向切口,长度4~8 cm,逐层打开,经臀中肌前部分离进入。于导向器指引下将导针插入股骨大转子顶点偏内前处,透视下确认其位于髓腔中心。随后进行开口、扩髓,将髓内钉旋转置入,确认位置良好后连接组件,后将导针通过侧方套筒打入颈部中央,沿导针进行扩孔,将拉力螺钉置入,将防旋刀片顺导针拧入,旋入组合配套加压钉,确认无异常后置入负压引流管,逐层缝合切口,包扎,术毕。术后处理同置换组。
1.4 观察指标(1)手术指标和术后康复情况,包括手术用时、术中X线暴露次数、术中失血量、下地负重时间、恢复骨折前活动水平的时间。(2)术后并发症,包括切口感染、尿路感染、下肢静脉血栓、髋内翻。(3)采用视觉模拟评分法(visual analogue scale,VAS)评估手术前、手术后15 d、手术后1个月患者的疼痛程度,总分0~10分,分值越高疼痛感越严重。(4)分别于手术前、手术后3个月、手术后6个月采用Harris髋关节功能评分量表评估患者的髋关节功能,Harris总分范围0~100分,分值越高,髋关节功能越好。

2 结果
2.1 手术及术后康复情况内固定组手术用时短于置换组,术中X线暴露次数和术中失血量均少于置换组,下地负重时间和恢复骨折前活动水平时间均长于置换组(P<0.05)。见表1。

表1 两组患者手术指标、术后康复情况比较
2.2 术后并发症置换组发生切口感染1例,尿路感染3例,下肢静脉血栓4例;内固定组发生切口感染1例,髋内翻1例。内固定组术后并发症总发生率[4.88%(2/41)]较置换组[19.51%(8/41)]低(χ2=4.100,P=0.043)。
2.3 疼痛程度手术前,内固定组VAS评分与置换组比较,差异无统计学意义(P>0.05);手术后15 d、手术后1个月,两组VAS评分均低于手术前,内固定组VAS评分低于置换组(P<0.05)。见表2。
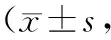
表2 两组患者不同时间点疼痛程度比较分)
2.4 髋关节功能手术前,内固定组Harris评分与置换组比较,差异无统计学意义(P>0.05);手术后3、6个月,两组Harris评分均高于手术前,内固定组Harris评分高于置换组(P<0.05)。见表3。
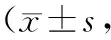
表3 两组患者不同时间点髋关节功能比较分)
3 讨论
股骨粗隆间骨折的发生率占老年髋部骨折的45%左右,随着我国人口老龄化,股骨粗隆间骨折的发生率呈逐渐升高趋势[3]。目前,临床治疗股骨粗隆间骨折的方法已从传统的肢体牵引、石膏固定等保守治疗,转向以重建髋部负重结构的手术治疗,具有代表性的手术方式有人工髋关节置换术、PFNA内固定,二者各有利弊[4]。
本研究结果发现,内固定组下地负重时间、恢复骨折前活动水平时间长于置换组,手术用时短于置换组,术中X线暴露次数、术中失血量均少于置换组,术后并发症总发生率低于置换组,术后VAS评分低于置换组。由此可见,采用PFNA内固定治疗老年Evans Ⅲ型或Ⅳ型股骨粗隆间骨折患者的术后康复速度较人工髋关节置换术慢,但在减少术中损伤、缩短手术时间、降低术后并发症发生率及疼痛程度方面具有优势。人工髋关节置换术后患者关节活动性好,稳定性高,患者术后无需等待骨折愈合,从而有效缩短了术后康复进程。PFNA内固定后骨折愈合缓慢,患者康复进程较长,但该术式切口较小,可有效减轻术中损伤,且术中避免剥离骨膜及软组织可有效降低术后并发症发生风险,减轻患者术后疼痛程度[5]。PFNA内固定治疗利用旋转刀片的自锁功能,可有效防止术后股骨头旋转,利于改善患者的髋关节功能[6]。本研究还发现,术后两组Harris评分均高于手术前,内固定组Harris评分高于置换组,表明PFNA内固定能进一步改善老年Evans Ⅲ型或Ⅳ型股骨粗隆间骨折患者的髋关节功能。
与采用人工髋关节置换术治疗老年Evans Ⅲ型或Ⅳ型股骨粗隆间骨折患者比较,采用PFNA内固定术后患者康复速度较慢,但该术式具有手术时间短、创伤小等优势,能减少术后并发症,降低术后疼痛程度,进一步提高患者的髋关节功能。

