内镜下逆行阑尾治疗术在急性阑尾炎治疗中的应用研究
黄志良 霍中华 束一鸣
阑尾炎是临床中最为常见的急腹症,发病急、症状重、进展快,在一般人群的发病率为0.1%[1-2]。急性阑尾炎的主要治疗方式包括保守抗炎治疗和外科手术切除[3]。保守治疗用药周期长,炎症未能控制导致病情迁延,增加外科急诊手术的风险。外科手术直接切除阑尾,疗效肯定,但病人心理负担重,有较多术后并发症。传统开腹手术为在右下腹麦氏点小切口手术,切口感染发生率较高。腹腔镜下阑尾切除术创伤小,恢复快,但存在术中出血、术后切口感染、肠梗阻、阑尾残株炎甚至肠瘘的发生[4]。受到内镜胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)的启发,2012年我国刘冰熔等[5-6]首次提出内镜逆行性阑尾炎治疗术(endoscopic retrograde appendicitis therapy,ERAT) 。我们对ERAT与腹腔镜阑尾切除术的效果及安全性进行比较。
对象与方法
一、对象
2016年6月~2018年6月间收治的急性阑尾炎病人197例,年龄18~65岁。采用信封法将病人分为两组,观察组78例,对照组119例。两组病人年龄、性别、体重指数、发病至手术时间、疼痛指数、白细胞水平等比较,差异无统计学意义(P>0.05)。见表1。纳入标准:(1)存在转移性右下腹痛、右下腹压痛等典型体征;(2)血常规检查白细胞与中性粒细胞计数增加;(3)超声检查提示阑尾肿胀;(4) 发病时间≤72小时。排除标准:穿孔性阑尾炎;妊娠与哺乳期妇女;心、肝、肾等重要器官器质性病变;存在手术禁忌的疾病及用药史。经本院伦理委员会审批通过,病人知情同意并签署手术同意书。
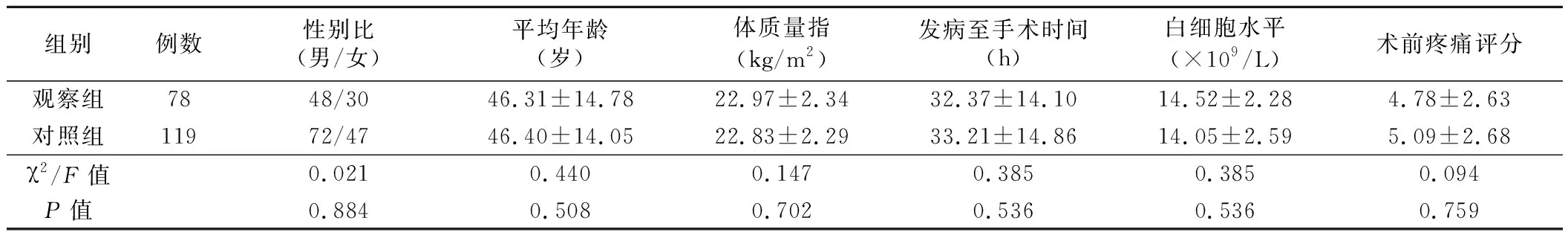
表1 两组病人一般资料比较
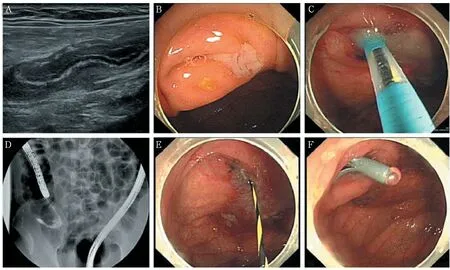
A:内镜超声检查,阑尾肿胀合并壁增厚;B:通过结肠镜可在阑尾口发现脓液;C:将装有导丝的导管插入阑尾腔;D:内镜逆行阑尾造影显示阑尾轮廓不规则,管腔狭窄;E:留置导丝;F:通过导丝将支架置入阑尾腔行持续引流
二、方法
1.对照组:行腹腔镜阑尾切除术。具体步骤:(1)结合病人的实际情况选择适宜的切口,进腹后探查腹腔内的器官,观察腹腔是否有渗出物,明确诊断。(2)仔细分离周围粘连,超声刀小心分离并切断阑尾系膜及阑尾动静脉,用可吸收夹夹闭阑尾根部,切断并移除阑尾,残留黏膜电灼处理。阑尾肿胀不适合上可吸收夹的病人,3-0可吸收线结扎阑尾根部,切断并移除阑尾,残留黏膜电灼处理,荷包缝合包埋阑尾根部。
2.观察组:在电子肠镜与X线联合内镜下行ERAT。术前禁食禁水4小时,行肠道准备:恒康正清3000 ml分两次清洁灌肠。术前30分钟给予静脉滴注抗生素。取左侧卧位进行ERAT。内镜操作步骤:(1)内镜戴透明帽后插入,行进至盲肠观察阑尾开口黏膜形态;(2)拨开阑尾开口的Gerlach瓣并插管;(3)抽吸阑尾腔内脓液;(4)在X线监视下用造影剂对阑尾管腔造影并观察阑尾腔形态,从而明确诊断并排除非阑尾炎病人;(5)明确诊断后使用生理盐水和抗生素反复冲洗管腔,注意力度;(6)对于存在粪石梗阻,可同时给予网篮或者球囊取石;(7)视情况留置塑料支架以保证充分引流;(8)7~14天后复查结肠镜并取出支架。见图1。
3.观察指标:(1)对比两组治疗时间、术中出血量、术后卧床时间以及平均住院时间;比较两组病人的术后并发症情况。(2)疼痛评分:入院及术后12小时、24小时运用视觉模拟评分法(visual analogue Score,VAS)评估病人疼痛程度,以一根长10 cm直尺作为标准,0为无痛,10为剧痛,中间部分表示不同程度的疼痛。病人根据自己的感觉打分,作为疼痛指数。
三、统计学处理
结果
1. 一般指标:观察组78例均成功完成ERAT,无中转外科手术。对照组119例均在腹腔镜下完成,无中转开腹。观察组治疗时间、术后卧床时间及住院时间与对照组比较均明显缩短,差异有统计学意义(P<0.05),见表2。
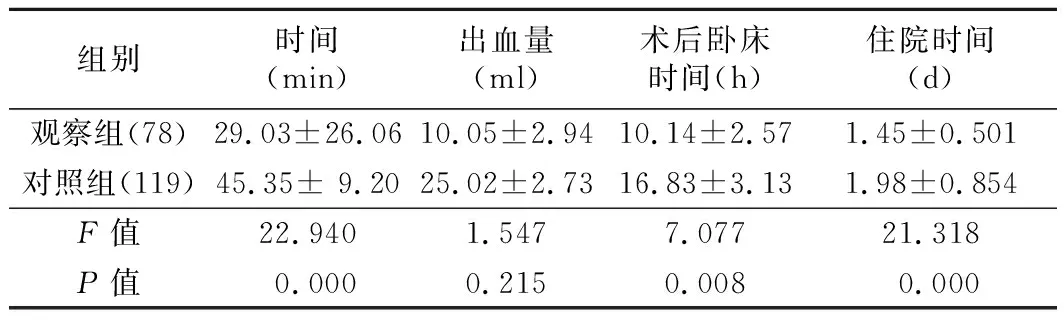
表2 两组病人出血量、术后卧床时间和住院时间比较
2. 术后疼痛指数及并发症:入院时,两组病人的疼痛评分比较差异无统计学意义,治疗后12小时再次统计,2组疼痛指数均明显下降,且观察组下降趋势大于对照组,差异有统计学意义(P<0.05);手术后24小时,2组疼痛指数进一步下降,但两组间对比差异无统计学意义。观察组术后腹泻2例(2.56%),对照组术后出血1例、切口感染6例、肠梗阻3例,总体并发症发生率为8.4%(10/119),两组比较差异有统计学意义(P<0.05)。见表3。
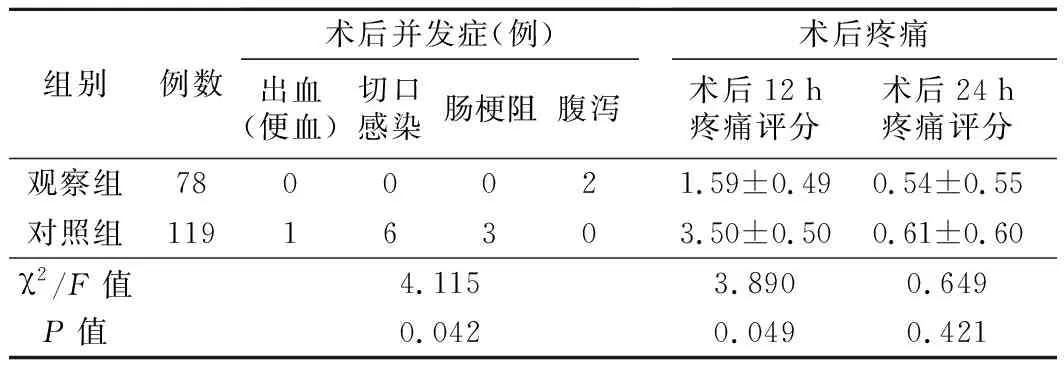
表3 两组病人术后疼痛及并发症发生情况比较
讨论
对于阑尾炎的诊断,从单纯的依据病史及体格检查来进行评估,到辅以B超、CT影像学检查来提高诊断的精确性,但目前急性阑尾炎的误诊率与阴性切除率仍高达15%~30%[7]。目前越来越多的研究认为,阑尾并不是之前认为的多余的器官,阑尾存在丰富的淋巴组织,对机体的免疫提供帮助,同时阑尾分泌多种消化酶和增强肠道蠕动的激素,同时参与调节肠道的菌群平衡[8]。更有研究指出,切除阑尾的病人术后结肠癌的发生率较普通人群高14%[9]。国际上对急性阑尾炎的治疗目标为既降低阑尾阴性切除率,同时又不提高阑尾炎穿孔等并发症的发生率。如何平衡两者不是易事。
急性阑尾炎的发病核心是阑尾管腔的阻塞以及继发的细菌感染。ERAT通过对管腔直接进行冲洗,并植入支架进行持续引流,从而解决梗阻和细菌感染的问题。本研究结果提示,ERAT在肠镜的直视下对阑尾管腔进行冲洗及取石,操作安全性得到保障,手术时间较腹腔镜阑尾切除术短,术中出血少,术后恢复快,住院时间缩短。与叶营等[9]的研究结果相吻合。本研究78例行ERAT手术均成功进行,未出现转外科行阑尾切除等进一步治疗。
本研究结果表明,ERAT对于阑尾炎的诊断尤其是不典型症状的阑尾炎诊断具有更高的特异性。与腹部B超及CT相比,ERAT诊断急性阑尾炎存在两个明显的优势:其一就是准确直接,ERAT是经过电子肠镜可以直接观察阑尾开口处的黏膜形态,能够发现有无脓性液体经开口处流出,而且这些观察不会因为病人阑尾位置存在变异或者自身状态无法摆出合适体位的影响。通过对管腔的造影,可以进一步观察阑尾的完整的形态结构,通过判断阑尾内径、管壁的光滑程度、是否出现充盈、缺损,阑尾的蠕动是否正常,都可以为诊断提供准确依据,这些是B超和CT无法提供的直接证据[10]。其二,既能实现急性阑尾炎诊断及治疗,也可排除回肠末端以及回盲部肿瘤、憩室、炎症等一系列其他病变[11]。在我们的研究过程中,3例出现右下腹痛,B超及CT检查未发现明显征象,但综合判断高度怀疑阑尾炎的病例,病人及家属愿意接受ERAT进行治疗时,我们未发现阑尾感染征象,而是分别为回盲部肠炎、肠道息肉、结肠肿瘤。朱毅峰等[12]的研究报道也指出,ERAT对症状不典型的阑尾炎具有更好的诊断精确度。对不典型症状的右下腹痛,采取诊断性阑尾切除,势必会造成阑尾阴性切除的发生。尤其对于老年病人,不典型症状者多,病人体弱,如果没有明确诊断,贸然手术,对病人机体造成很大的负担和打击,消极保守和等待易使较重的病情进一步发展成不可控的情形,为进一步处理产生较大的困难和不必要的风险[13]。针对此类病例,如果能积极进行ERAT检查,明确阑尾炎诊断,排除回肠末端、结肠的其他疾病,确认后可以直接进行治疗。因此,ERAT能提高急性阑尾炎诊断的准确率,降低误诊率,减少阴性阑尾的切除[14-15]。
虽然ERAT在诊断及治疗急性阑尾炎上体现出了不小的优势,但目前仍有不少的局限限制了其快速发展。首先,作为一种新的技术,其疗效尚不为大部分病人及家属所接受,大规模推广存在病例数不足的缺陷,也缺乏多中心大样本的临床数据来更强有力佐证ERAT的优势;由于ERAT保留了阑尾,且目前无法行病理检查,故有可能会对不典型的阑尾肿瘤出现漏诊情况[16-17]。另外,对于ERAT中长期的疗效及并发症,尤其是复发的研究尚不十分完善。
综上,ERAT作为新兴技术,已经显示出它明显优势和优越性,相信随着临床研究的进一步完善和普及,会为更多的医生及病人所接受。

