联合VEGF及CTCs对乳腺癌新辅助化疗疗效的评估及相关性分析
金小虎,葛一涵,赵毅
1.中国医科大学附属盛京医院乳腺科,辽宁沈阳 110000;2.上海复旦大学大数据学院,上海 200000
乳腺癌作为一种严重威胁女性身心健康的恶性肿瘤,近年来随着我国生活水平的提高,其发病率与病死率逐年上升[1]。随着对乳腺癌疾病进展的深入研究,新辅助化疗已经成为局部中晚期乳腺癌、炎性乳腺癌以及对外观有一定需求要求保留乳房患者的首选治疗措施。目前,关于新辅助化疗的疗效评价主要集中于影像学和查体获得肿瘤大小变化的直观证据。而组织病理学评价是通过手术或穿刺活检等方法获取病灶组织的病理标本,观察肿瘤细胞残留情况的有创评价体系,对患者创伤较大,应用较少[2]。与之相比,血清学指标具有取材方便,机体创伤小,可重复监测等优点。因此有效的血清学指标对于新辅助化疗的疗效评估大有裨益。外周血血管内皮生长因子(VEGF)是动静脉、淋巴管来源的血管内皮细胞的特异性有丝分裂原。研究表明[3]血清VEGF是早期诊断乳腺癌的有效指标。在临床上,血清VEGF高表达与预后不良有关,但关于血清VEGF用于新辅助化疗疗效评估的报道较少。CTCs是因诊疗操作或某种自发原因,由原发灶或转移灶脱落,通过血管或淋巴系统进入机体外周血循环中的一种肿瘤细胞。既往研究[4]证实CTCs能够作为转移性乳腺癌患者的疾病进展和总体生存预后的独立指标。大多被用在发现癌症高危患者并监测癌症复发方面,但用于新辅助化疗疗效评估的报道较少。该研究选取2018年2月—2019年2月行新辅助治疗的30例乳腺癌患者为研究对象,旨在探讨血清VEGF及CTCs与乳腺癌新辅助化疗疗效的相关性及血清VEGF与CTCs之间有无联系,现报道如下。
1 资料与方法
1.1 一般资料
根据纳入标准与排除标准选取该院乳腺外科行新辅助治疗的30例乳腺癌患者进行统计学分析,所有患者均为女性,年龄52~68岁,平均年龄(56.77±4.36)岁。
纳入标准:①化疗前原发病灶经细针穿刺活检病理检查确诊为原发浸润性乳腺癌(炎性乳腺癌除外),肿大淋巴结经细针穿刺活检病理检查确诊为转移癌;②新辅助化疗前均有可测量的肿瘤病灶(CT或MR检测之病灶≥1 cm,其他检测法之病灶≥2 cm);③患者符合新辅助化疗适应证;④患者既往未接受过化疗和大面积放疗,治疗期间严格遵循治疗计划,不私自服用与治疗无关药物;⑤患者及家属了解研究内容和治疗风险,愿意接受治疗并同意研究调查;⑥所选病例已经医院伦理委员会的批准。
排除标准:①因自身免疫性疾病或其他原因,长期服用激素或免疫抑制剂者;②应用地塞米松有禁忌证者;③严重精神或神经系统疾病,影响知情同意或不良反应表述或观察者;④患者存在肝肾功能异常,心肺功能不全等内外科基础疾病。
1.2 方法
根据乳腺癌最新化疗方案指南,HER-2扩增型乳腺癌患者予过表达型经典化疗(TCH)方案化疗,剩余予以TEC方案化疗,所有患者均予6个周期的化疗,持续静脉注射,21 d为1个周期。患者于入院后次日晨空腹抽取静脉血3~5 mL,高速离心(3 600 r/min,30 min)后分离血清,取上清液,置于-80℃冰箱保存,留置化疗前及化疗6周期后血清。采用化学发光法检测血清VEGF水平。试剂盒购自北京联众泰克科技有限公司,严格参考说明书进行操作。CTCs水平检测由该院病理科采用免疫荧光染色结合荧光原位杂交(IM-FISH)获得。
1.3 观察指标
①新辅助化疗6周期后,根据疗效评价标准,将患者分为4组,即CR组、PR组、SD组、PD组。②记录各组患者化疗前、化疗6周期后外周血VEGF及CTCs水平。③比较各组患者化疗前后外周血VEGF及CTCs的水平差异及其与新辅助化疗疗效评估的相关性。④比较VEGF及CTCs水平之间有无相关性。
1.4 疗效标准
根据Recist疗效评价标准:完全缓解(CR):可见肿瘤完全消失;部分缓解(PR):肿瘤最大直径和最大垂直横径相乘缩小大于50%以上,无新出现病灶;稳定(SD):肿瘤病灶的最大直径和最大垂直横径相乘缩小不足50%,或增大不超过25%;进展(PD):肿瘤的病灶的最大直径和最大垂直横径相乘增加大于25%,或出现新的病灶。临床缓解率=(完全缓解+部分缓解)例数/总例数×100.0%。见图1。
1.5 统计方法
采用SPSS 22.0统计学软件进行数据分析。计量资料以(±s)表示。各组数据比较前先进行正态性检验,若数据服从正态分布采用配对t检验,若数据不服从正态分布釆用配对秩和检验。采用Spearman分别分析乳腺癌新辅助化疗(NCT)前后VEGF、CTCs与新辅助疗效有无相关性,采用Pearson相关分析比较VEGF及CTCs水平之间有无相关性。P<0.05为差异有统计学意义。
2 结果
2.1 血清VEGF水平与新辅助化疗疗效的相关性
患者新辅助化疗6周期后疗效根据实体肿瘤疗效评价标准,30例乳腺癌患者中,最终观察CR疗效者4例(13.3%),PR疗效者20例(66.7%),SD疗效者6例(20.0%),PD疗效者0例(0.0%)。其中有效组(CR、PR组)化疗前血清VEGF水平分别为(324.16±26.11)pg/mL和(237.95±109.56)pg/mL,化疗6周期后降为(197.96±59.99)pg/mL和(153.98±82.57)pg/mL,与化疗前相比差异有统计学意义(t=5.287、8.684,P<0.05)。新辅助化疗无效组,SD组化疗前后血清VEGF水平相比差异有统计学意义(t=5.837,P=0.002)。见表1。其中SD组中有3例在化疗3周期后评估疗效为PD,更换化疗方案后最终达到SD疗效。采用Spearman分析NCT前后VEGF的差值与新辅助疗效发现VEGF的差值与疗效有关(|rs|=0.591,P<0.01)。
表1 血清VEGF水平与新辅助化疗疗效间的关系[(±s),pg/mL]Table 1 The relationship between serum VEGF levels and the efficacy of neoadjuvant chemotherapy[(±s),pg/mL]
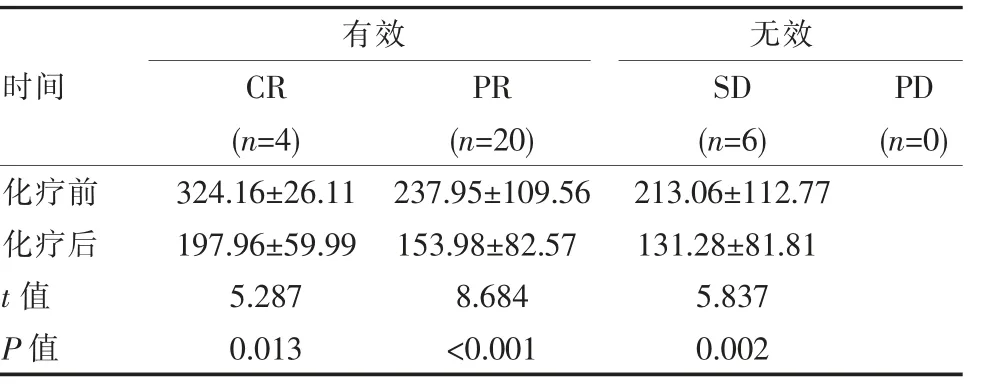
表1 血清VEGF水平与新辅助化疗疗效间的关系[(±s),pg/mL]Table 1 The relationship between serum VEGF levels and the efficacy of neoadjuvant chemotherapy[(±s),pg/mL]
时间有效CR(n=4)PR(n=20)无效SD(n=6)PD(n=0)化疗前化疗后t值P值324.16±26.11 197.96±59.99 5.287 0.013 237.95±109.56 153.98±82.57 8.684<0.001 213.06±112.77 131.28±81.81 5.837 0.002
2.2 CTCs水平与新辅助化疗疗效的相关性
有效组(CR+PR)化疗前CTCs水平分别为(4.25±0.83)个/3.2 mL和(5.90±1.37)个/3.2 mL,化疗6周期后降为(1.25±0.43)个/3.2 mL和(3.15±1.62)个/3.2 mL,与化疗前相比差异有统计学意义(t=5.623、9.491,P<0.05);SD组化疗前后CTCs水平相比未见明显变化,差异无统计学意义(t=1.348,P=0.235)。见表2。采用Spearman分析NCT前后CTCs的差值与新辅助疗效发现CTCs的差值与疗效有关(|rs|=0.639,P<0.01)。
表2 CTCs水平与新辅助化疗疗效间的关系[(±s),个/3.2 mL]Table 2 The relationship between the level of CTCs and the efficacy of neoadjuvant chemotherapy[(±s),个/3.2 mL]
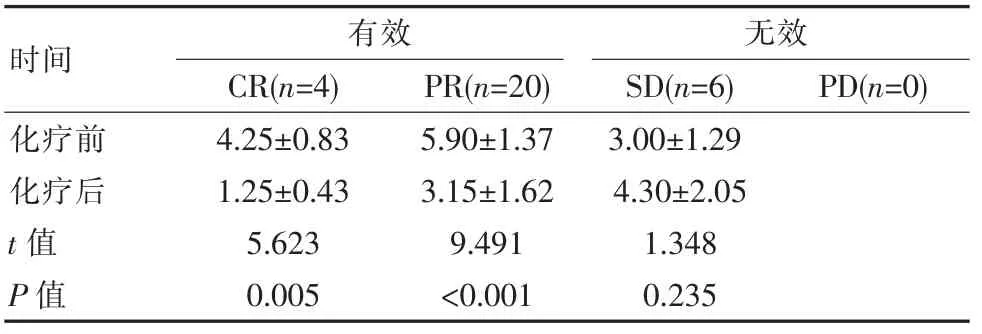
表2 CTCs水平与新辅助化疗疗效间的关系[(±s),个/3.2 mL]Table 2 The relationship between the level of CTCs and the efficacy of neoadjuvant chemotherapy[(±s),个/3.2 mL]
时间有效CR(n=4) PR(n=20)无效SD(n=6) PD(n=0)化疗前化疗后t值P值4.25±0.83 1.25±0.43 5.623 0.005 5.90±1.37 3.15±1.62 9.491<0.001 3.00±1.29 4.30±2.05 1.348 0.235

图1 新辅助化疗前后影像资料的对比Figure 1 Comparison of imaging data before and after neoadjuvant chemotherapy
2.3 血清VEGF水平与CTCs水平在新辅助化疗过程中的相关性
新辅助化疗6周期后各组患者VEGF水平均降低,而CTCs有效组水平降低,无效组水平增加。新辅助化疗前后VEGF水平变化与CTCs水平变化相关(|r|=0.636,P<0.05)。见图2。
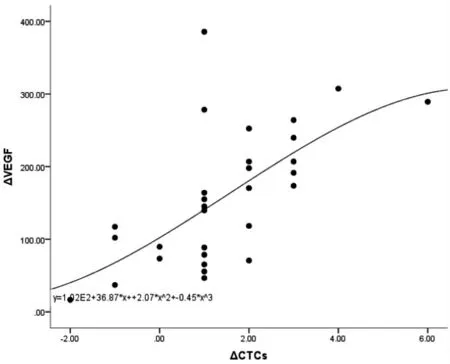
图2 新辅助化疗前后VEGF水平之差(ΔVEGF)与CTCs水平之差(ΔCTCs)散点图Figure 2 Scatter plot of the difference between VEGF levels before and after neoadjuvant chemotherapy(ΔVEGF)and the difference between CTCs levels(ΔCTCs)
3 讨论
早在1971年福克曼于《新英格兰医学杂志》上提出了“肿瘤血管调控学说”,认为健康人体内存在一种血管调控平衡状态,即血管生长促进因子和血管成长抑制因子,二者之间保持动态平衡。VEGF作为目前已知的作用最强的血管生长刺激因子,直接参与肿瘤血管的生成,从而促进肿瘤的生长和转移。最近一项研究[5]表明乳腺癌TNM分期Ⅲ~Ⅳ级患者VEGF高表达的危险为Ⅰ~Ⅱ级的3.1倍,相对于未发生腋窝淋巴结转移的患者,发生腋窝淋巴结转移的患者VEGF高表达的危险是前者的2.3倍。另有一项研究[6]证实乳腺癌淋巴结转移与VEGF高表达密切相关。乳腺癌肿块直径<2.0 cm、2.0~5.0 cm、>5.0 cm患者的血清VEGF表达逐渐升高[7],与该研究中观察到的结果一致,即随着新辅助化疗在降低肿块大小的同时降低VEGF血清表达。在该研究中CR组下降幅度比非CR组明显(P<0.05)。黄文祯[8]也在研究中发现CR组下降幅度比非CR组明显(P<0.05)。因此,VEGF水平与NCT疗效密切相关。
CTCs是一种实时的“液体活检”标志物[9]。已在乳腺、肺、结肠癌等恶性肿瘤中发现。Cristofanilli M等[10]研究表明CTCs计数可以有效地将转移性乳腺癌分为两种不同的亚组类型,惰性Ⅳ期(StageⅣindolent)和侵袭性Ⅳ期(StageⅣaggressive),被认为是晚期疾病分期和疾病分层的重要工具。刘志勇等[11]发现新辅助化疗前CTC s数量与肿物大小有关,肿物>5 cm者CTCs数量高于肿物≤5 cm者(P<0.05)。近期一项荟萃分析[12]显示在NCT前乳腺癌患者CTCs数量与肿瘤大小有关(P<0.01),CTCs计数可以提高对NCT后患者总体生存的预测能力。在该研究中,有效组化疗6周期后CTCs水平较化疗前下降(P<0.05),有效组化疗6周期后CTCs水平明显低于无效组(P<0.05),说明CTCs与NCT疗效密切相关。
结合“肿瘤血管调控学说”及CTCs,CTCs的形成与血管及淋巴系统联系紧密,而VEGF又直接参与血管形成,增强血管通透性以及加速淋巴管的形成[13]。高表达的VEGF提供了CTCs脱落所需要的血管及淋巴系统。Arai RJ等[14]调查了节律性新辅助治疗的乳腺癌患者血清VEGF和巨噬细胞集落刺激因子MCSF的水平发现,HER2+队列中接受曲妥珠单抗治疗的患者MCSF水平稳定,而VEGF呈下降趋势。在HER2-队列中,未接受曲妥珠单抗治疗的患者MCSF和VEGF水平呈上升趋势。这些结果提示血管生成途径参与了新辅助治疗中曲妥珠单抗的抗肿瘤作用。最近一项研究[15]表明CTCs检测能够发现乳腺癌患者对HER-2靶向治疗是否具有耐受性。血清VEGF及CTCs均与HER2靶向治疗密切相关。该研究通过观察NCT过程中血清VEGF水平及CTCs水平的变化,发现30例患者NCT前后VEGF水平变化与CTCs水平变化相关。这提示血清VEGF水平与CTCs水平相关。
4 结论
血清VEGF水平及CTCs水平变化能够用于评估新辅助化疗疗效,为新辅助疗效精准评估增添一种新的选择。血清VEGF水平及CTCs水平存在相关性。