经皮内镜后路腰椎间融合术治疗Ⅰ度腰椎滑脱△
朱广铎,镐英杰*,于 磊,刁文博,张盼可
(1.郑州大学第一附属医院骨科,河南郑州 450052;2.周口骨科医院骨科,河南周口 466000)
腰椎滑脱症是脊柱外科常见疾病,常合并腰椎不稳、腰椎间盘突出或腰椎管狭窄,而引起腰痛、下肢痛或间歇性跛行等症状,保守治疗无效时常须行减压融合术[1]。对于轻度的腰椎滑脱,微创经椎间孔腰椎间融合术(minimally invasive transforaminal lumbar interbody fusion,MIS-TLIF)已成为一种成熟的术式[2],比传统开放手术减小了创伤,但仍须行一定程度的肌肉剥离,骨质切除仍较多。随着内镜手术器械及内植物的改进,经皮内镜下腰椎间融合术逐渐得到推广[3,4],目前经椎间孔入路应用较多,并发展成为了不同的技术[5-7],而后方经椎板间入路技术则报道较少,且缺乏与其他术式的比较。本研究回顾性分析了2018年7月—2019年9月行经皮内镜后路腰椎间融合术(percutaneous endoscopic posterior lumbar interbody fusion,PE-PLIF)及MISTLIF治疗的Ⅰ度腰椎滑脱症的病例资料,以比较两种术式的疗效及安全性,现报告如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)腰痛伴单侧下肢放射痛、麻木或间歇性跛行,保守治疗3个月无效;(2)影像学显示L4或L5单节段退变性或峡部裂性滑脱,Meyerding分级I度,合并腰椎不稳及单侧侧隐窝狭窄。
排除标准:(1)脊柱肿瘤或感染;(2)重度骨质疏松;(3)既往曾行腰椎手术;(4)有严重合并症不能耐受手术;(5)中央型椎管狭窄或双侧侧隐窝狭窄;(6)Ⅱ度及Ⅱ度以上的腰椎滑脱;(7)椎间隙塌陷>50%。
1.2 一般资料
回顾性分析2018年7月—2019年9月于本院行手术治疗的腰椎滑脱症患者的临床资料,共56例患者符合上述标准,纳入本研究。根据术前医患沟通结果,将患者分为两组,25例行PE-PLIF,31例行MIS-TLIF。两组患者术前一般资料见表1,两组在性别构成、年龄、手术节段及滑脱类型的差异均无统计学意义(P>0.05)。本研究经医院伦理委员会批准,所有患者均知情同意。
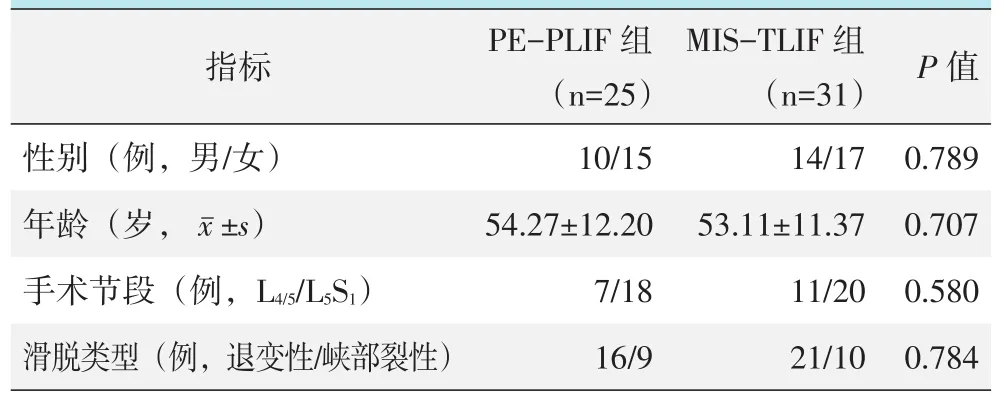
表1 两组患者一般资料与比较
1.3 手术方法
PE-PLIF组:全麻后患者取俯卧位,C形臂透视定位,标记手术间隙及上下位椎弓根,于棘突正中线减压侧旁开约2 cm处穿刺至关节突关节内侧,放置导丝,穿刺点处切开约1.5 cm,沿导丝安装逐级扩张套管及工作套管,置入内镜,使用镜下可视环锯及磨钻去除手术间隙上、下缘椎板及关节突关节内1/3,将部分黄韧带切除,显露神经根及硬膜囊外缘,更换融合器置入工作通道,透视下铰刀铰除椎间盘、刮匙刮除软骨终板,镜下清理椎间隙,于椎间隙置入切除的自体骨粒、同种异体骨粒,透视下置入高度可调金属融合器并撑开至适当高度,切口内留置引流管。双侧椎弓根行经皮穿刺后置入导丝,沿导丝置入螺钉,连接棒置入后先拧紧尾端螺塞,提拉上位椎体复位后拧紧头端螺塞固定,透视钉棒及融合器位置满意后缝合各切口。
MIS-TLIF组:麻醉和体位同PE-PLIF组,取目标节段双侧旁正中切口各长约3 cm,经Wiltse入路行双侧椎弓根穿刺及导丝置入,减压侧置入Quad⁃rant操作通道,切除关节突关节、部分椎板及黄韧带,显露并保护硬膜囊及行走根,铰刀绞除椎间盘内组织,刮除软骨终板,冲洗椎间隙,植入自体骨粒,选择适当型号不可膨胀的PEEK融合器,置入椎间隙适当深度。沿导丝置入螺钉,连接棒置入后先拧紧下位螺塞,提拉上位椎体复位后拧紧上位螺塞固定,透视满意后放置引流,缝合切口。
术后两组均予预防感染及对症支持治疗,术后根据引流量情况适时拔除引流管,尽早下地活动,佩戴支具3个月。
1.4 评价指标
记录两组围手术期资料及并发症发生情况。采用腰、腿痛视觉模拟评分(visual analogue scale,VAS)和Oswestry功能障碍指数(Oswestry disability index,ODI)评估临床效果。行站立位腰椎正侧位X线片检查,测量腰椎前凸角(lumbar lordosis,LL)、滑脱角(slip angle,SA)、滑脱率(slip percentage,SP)及手术椎间隙高度(disc height,DH)[2]。末次随访时行腰椎CT平扫,按Suk分级评测椎间隙融合情况[8],融合器陷入邻近椎体>2 mm视为融合器沉降[9]。
1.5 统计学方法
2 结果
2.1 围手术期情况
两组手术均顺利完成,围手术期资料详见表2。与MIS-TLIF组比较,PE-PLIF组手术时间明显延长,但操作切口长度更小,术中出血量及术后引流量更少,术后下地时间及住院时间更短(P<0.05)。术后PEPLIF组出现2例一过性的手术侧小腿感觉异常,予脱水及口服营养神经药物,1~2周后缓解。MIS-TLIF组术中出现1例脑脊液漏,予漏口处修补并延迟拔除引流管处理,术后出现2例切口脂肪液化,予切口定时换药及红外线照射后一期愈合。两组术中、术后均未出现急性硬膜外血肿、大血管损伤、神经根离断等严重并发症。两组围手术期并发症发生率的差异无统计学意义(P=0.827)。
表2 两组患者围手术期资料(±s)与比较
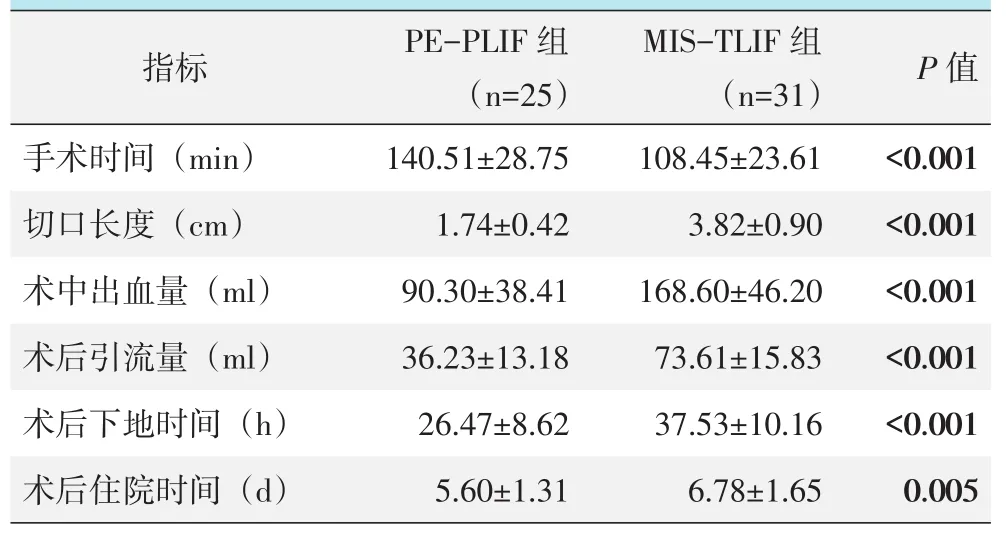
表2 两组患者围手术期资料(±s)与比较
images/BZ_13_1296_660_1625_773.pngimages/BZ_13_1625_660_1867_773.pngimages/BZ_13_1867_660_2120_773.pngimages/BZ_13_2120_660_2276_773.pngimages/BZ_13_1296_840_1625_906.pngimages/BZ_13_1625_840_1867_906.pngimages/BZ_13_1867_840_2120_906.pngimages/BZ_13_2120_840_2276_906.pngimages/BZ_13_1296_973_1625_1039.pngimages/BZ_13_1625_973_1867_1039.pngimages/BZ_13_1867_973_2120_1039.pngimages/BZ_13_2120_973_2276_1039.pngimages/BZ_13_1296_1105_1625_1172.png手术时间(min)术中出血量(ml)术后下地时间(h)images/BZ_13_1625_1105_1867_1172.png140.51±28.75 90.30±38.41 26.47±8.62images/BZ_13_1867_1105_2120_1172.png108.45±23.61 168.60±46.20 37.53±10.16images/BZ_13_2120_1105_2276_1172.png<0.001<0.001<0.001
2.2 随访结果
所有患者随访12~24个月,平均(17.22±4.05)个月。随访过程中,两组患者未出现症状反复或急性加重、严重感觉运动功能障碍等情况。
两组患者随访资料见表3。随时间推移,两组患者腰痛VAS、腿痛VAS和ODI评分均显著减少(P<0.05)。术后3 d,PE-PLIF组腰痛VAS评分显著低于MIS-TLIF组(P<0.05),但术前和末次随访时两组腰痛VAS评分的差异无统计学意义(P>0.05)。相应时间点,两组间腿痛VAS和ODI评分的差异均无统计学意义(P>0.05)。
表3 两组患者随访结果(分,±s)与比较

表3 两组患者随访结果(分,±s)与比较
images/BZ_13_207_2400_671_2469.pngimages/BZ_13_1965_2400_2274_2469.pngimages/BZ_13_671_2400_1033_2469.pngimages/BZ_13_1033_2400_1460_2469.pngimages/BZ_13_1460_2400_1965_2469.png腰痛VAS评分images/BZ_13_207_2538_671_2606.pngimages/BZ_13_671_2538_1033_2606.pngimages/BZ_13_1460_2538_1965_2606.pngimages/BZ_13_1965_2538_2274_2606.pngimages/BZ_13_1033_2538_1460_2606.pngimages/BZ_13_1460_2675_1965_2744.pngimages/BZ_13_207_2675_671_2744.pngimages/BZ_13_671_2675_1033_2744.pngimages/BZ_13_1965_2675_2274_2744.pngimages/BZ_13_207_2812_671_2881.pngimages/BZ_13_671_2812_1033_2881.png腿痛VAS评分images/BZ_13_1460_2812_1965_2881.pngimages/BZ_13_1965_2812_2274_2881.pngimages/BZ_13_671_2950_1033_3018.pngimages/BZ_13_1033_2812_1460_2881.pngimages/BZ_13_207_2950_671_3018.png0.798 0.596images/BZ_13_1033_2950_1460_3018.pngimages/BZ_13_1965_2950_2274_3018.pngimages/BZ_13_1033_2675_1460_2744.pngimages/BZ_13_671_3087_1033_3156.pngODI评分images/BZ_13_207_3087_671_3156.pngimages/BZ_13_1033_3087_1460_3156.png术前末次随访时术前末次随访时术前末次随访时images/BZ_13_1460_2950_1965_3018.pngimages/BZ_13_1460_3087_1965_3156.pngimages/BZ_13_1965_3087_2274_3156.pngimages/BZ_13_207_3224_671_3293.pngimages/BZ_13_1460_3224_1965_3293.pngimages/BZ_13_671_3224_1033_3293.png7.17±1.29 2.27±0.74 6.15±1.20 2.22±0.81 56.41±16.50 21.72±6.45 7.25±1.40 2.35±0.80 6.23±1.14 2.34±0.87 54.27±17.33 23.94±6.10 0.823 0.699 0.639 0.191images/BZ_13_1033_3224_1460_3293.pngimages/BZ_13_1965_3224_2274_3293.png
2.3 影像评估
两组患者影像评估结果见表4。与术前相比,术后3 d两组患者的LL、SA和DH均显著增加(P<0.05),而SP显著减少(P<0.05);与术后3 d相比,末次随访时两组患者的LL、SA和DH均有再次减少,而SP稍有增加,但两组相同时间点上述影像指标的差异均无统计学意义(P>0.05)。
表4 两组不同时间点影像测量结果(±s)与比较
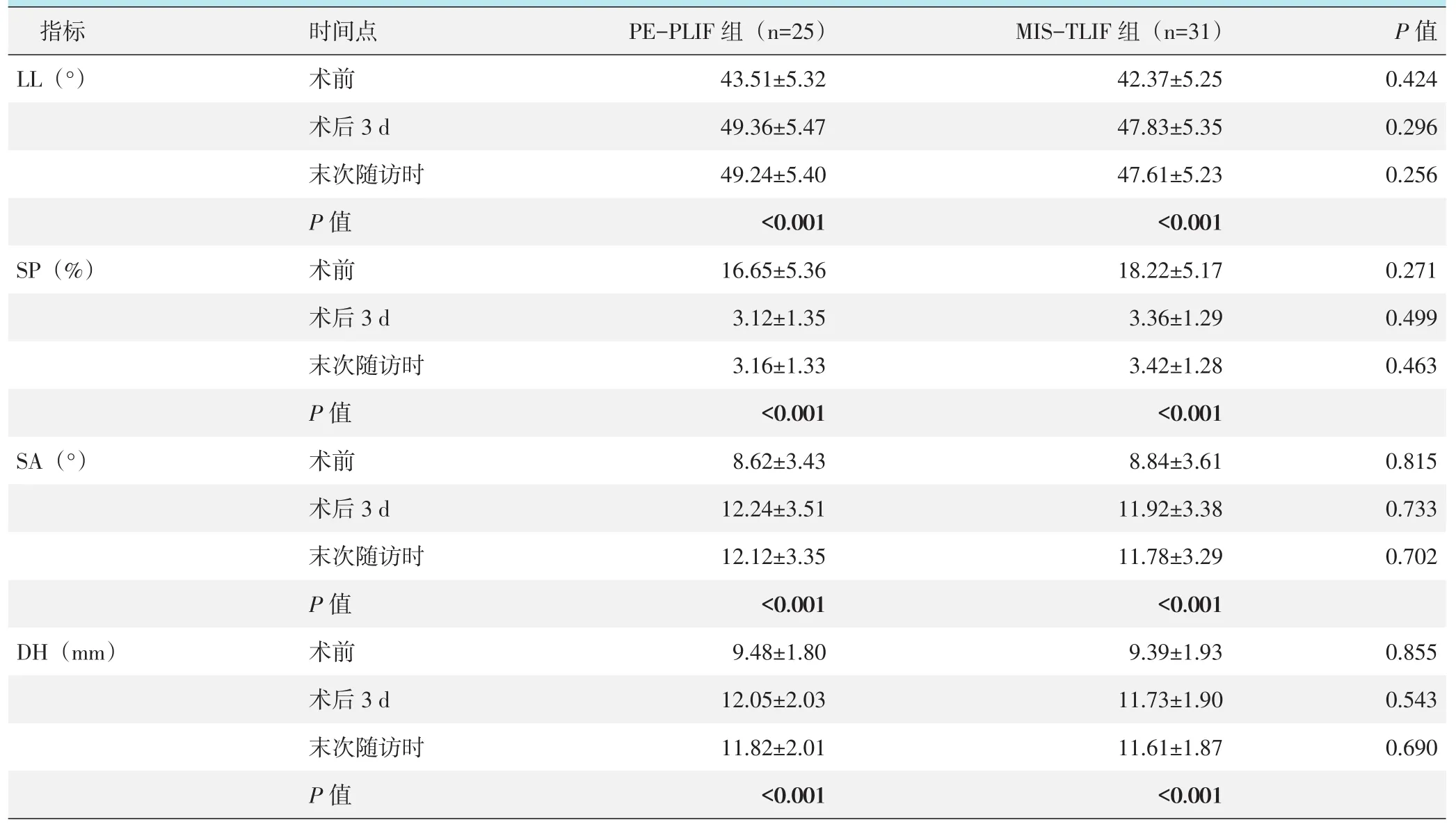
表4 两组不同时间点影像测量结果(±s)与比较
images/BZ_14_207_384_627_453.pngLL(°)images/BZ_14_627_384_1033_453.pngimages/BZ_14_1033_384_1395_453.pngimages/BZ_14_1395_384_1965_453.pngimages/BZ_14_1965_384_2274_453.pngimages/BZ_14_207_521_627_590.pngimages/BZ_14_627_521_1033_590.pngimages/BZ_14_1395_521_1965_590.pngimages/BZ_14_1033_521_1395_590.pngimages/BZ_14_1965_521_2274_590.pngimages/BZ_14_1033_659_1395_727.pngimages/BZ_14_1395_659_1965_727.pngimages/BZ_14_207_659_627_727.pngimages/BZ_14_627_659_1033_727.pngimages/BZ_14_1965_659_2274_727.pngimages/BZ_14_627_796_1033_865.pngSP(%)images/BZ_14_207_796_627_865.pngimages/BZ_14_1033_796_1395_865.pngimages/BZ_14_1395_796_1965_865.pngimages/BZ_14_1965_796_2274_865.pngimages/BZ_14_627_933_1033_1002.pngimages/BZ_14_1033_933_1395_1002.pngimages/BZ_14_1395_933_1965_1002.pngimages/BZ_14_1965_933_2274_1002.pngSA(°)images/BZ_14_207_1071_627_1139.pngimages/BZ_14_627_1071_1033_1139.pngimages/BZ_14_1033_1071_1395_1139.pngimages/BZ_14_1965_1071_2274_1139.png0.271 0.463images/BZ_14_1033_1208_1395_1276.pngimages/BZ_14_1395_1071_1965_1139.pngimages/BZ_14_207_933_627_1002.pngimages/BZ_14_1395_1208_1965_1276.pngimages/BZ_14_1965_1208_2274_1276.png0.424 0.256images/BZ_14_627_1208_1033_1276.pngDH(mm)images/BZ_14_207_1208_627_1276.pngimages/BZ_14_207_1345_627_1414.pngimages/BZ_14_627_1345_1033_1414.pngimages/BZ_14_1033_1345_1395_1414.pngimages/BZ_14_1395_1345_1965_1414.png术前末次随访时术前末次随访时术前末次随访时术前末次随访时images/BZ_14_1965_1345_2274_1414.pngimages/BZ_14_627_1482_1033_1551.pngimages/BZ_14_1033_1482_1395_1551.png0.855 0.690 43.51±5.32 49.24±5.40 16.65±5.36 3.16±1.33 8.62±3.43 12.12±3.35 9.48±1.80 11.82±2.01images/BZ_14_1395_1482_1965_1551.pngimages/BZ_14_207_1482_627_1551.png42.37±5.25 47.61±5.23 18.22±5.17 3.42±1.28 8.84±3.61 11.78±3.29 9.39±1.93 11.61±1.87 0.815 0.702images/BZ_14_1965_1482_2274_1551.png
末次随访时按Suk分级,PE-PLIF组:坚固融合18例,可能融合6例,未融合1例;MIS-TLIF组:坚固融合23例,可能融合7例,未融合1例,两组融合分级比较,差异无统计学意义(P=0.848)。PE-PLIF组和MIS-TLIF组各有2例及1例出现了融合器沉降,两组沉降率比较,差异无统计学意义(P=0.430)。两组均未出现内固定断裂、松动。PE-PLIF组典型病例影像见图1。
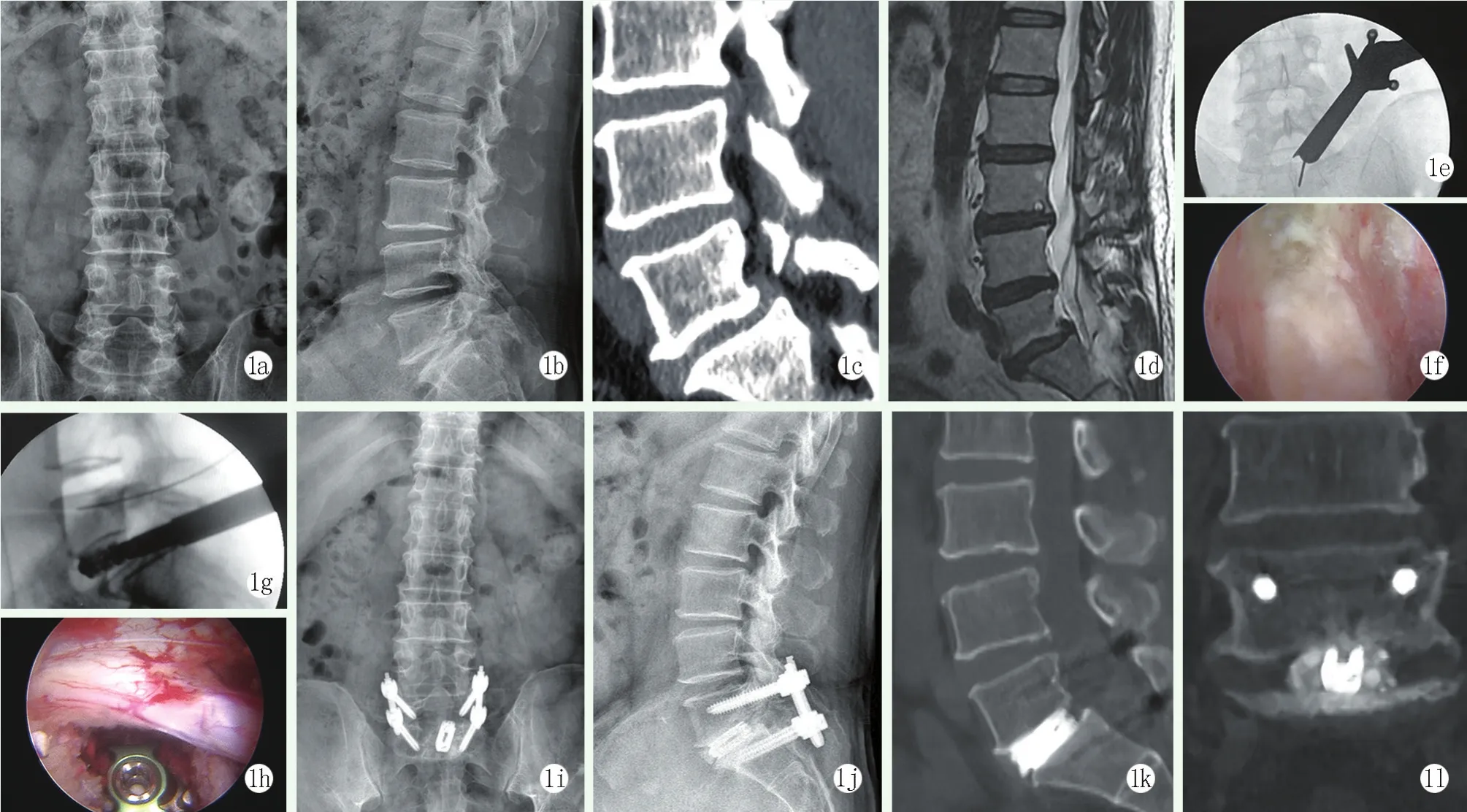
图1 患者,男,54岁,L5峡部裂性Ⅰ度滑脱,行PE-PLIF手术 1a,1b:术前X线片示L5峡部裂、L5椎体Ⅰ度滑脱 1c:术前CT示L5峡部裂、L5椎体Ⅰ度滑脱 1d:术前MRI示L5椎体Ⅰ度滑脱 1e:术中透视工作通道位置 1f:镜下检视骨性终板 1g:透视下进行融合器置入及撑开 1h:镜下示融合器位置良好、神经根减压彻底 1i,1j:术后12个月X线片示L5椎体复位满意,内固定位置良好 1k,1l:术后12个月CT示L5S1骨性融合
3 讨论
经皮内镜下腰椎间融合术是内镜下腰椎间盘切除术的自然演进[10]。早期Ruetten等[11]应用的内镜下经椎板间入路技术可用于L2/3至L5S1各节段侧隐窝狭窄的减压,国内张西峰等[8]基于该技术在局麻下进行了L5S1的内镜下融合手术,使用B-Twin可膨胀融合器,由于没有对椎板间隙进行扩大,在置入工作套管时易对神经根造成严重挤压。本研究中的PE-PLIF同样基于该技术,由于镜下环锯和磨钻的应用,可置入更大外径的工作通道,适用于L5S1和L4/5节段的减压和融合,相比经椎间孔入路技术,在高髂嵴时行L5S1手术更有优势。
本研究结果显示,PE-PLIF组手术时间明显延长,考虑与学习曲线及镜下椎间隙处理较为耗时有关。与MIS-TLIF相比,PE-PLIF工作通道的外径较小,置入时无须钝性分离肌间隙,可能是其术后3 d腰痛评分更低的原因;术中只切除关节突关节的内侧部分,对骨质破坏更少,因此进一步减少了出血;术后下地及住院时间更短,表明PE-PLIF更有利于快速康复。
融合器的选择在内镜下融合术中十分关键[12]。早期Jacquot等[13]使用不可膨胀融合器,57例患者中有13例因融合器移位而行翻修手术,近年来可膨胀融合器逐渐成为主流[14]。本研究中PE-PLIF组使用的融合器可以最小8 mm高度置入,撑开后其锯齿状表面可与终板贴合而达到初始稳定,故术后未出现前、后方移位,但有2例出现了沉降,与Morgenstern及Jin等[6,7]的研究结果相似,考虑与钛合金弹性模量较大有关[15]。在改善DH、LL及SA等影像学参数方面,一些学者认为可膨胀融合器明显优于不可膨胀融合器[16-18],而Yee等[19]认为其并无明显优势。本研究发现,两组术后SP、DH、SA及LL均较术前显著改善,其中SP组间无显著差异,分析原因为两组术前SP可比,且均于融合器置入后进行复位操作。而DH、SA及LL,三者常相互影响,如Vaishnav等[16]发现MISTLIF术后DH与术前SA、DH成正比,且术后SA与术前SA成正比,而McMordie等[20]发现手术前后LL、SA及DH的差值均成正比。本研究中术后DH、SA及LL组间均无显著差异,分析可能原因为PEPLIF术中并未完全切除一侧的关节突关节,且使用的融合器可撑开高度及自带前凸角度均有限,因此DH及SA改善有限,进而影响了LL的恢复。此外,由于PE-PLIF在内镜下处理椎间隙更为彻底、安全,而MIS-TLIF术中切除及植入自体骨相对较多,因而两组获得了可比的融合率。
关于椎板间入路技术的并发症,文献报道的有硬膜囊损伤、一过性的尿潴留或下肢感觉障碍、麻木、肌力下降等[21]。本研究中PE-PLIF组有2例出现一过性的感觉异常,考虑与工作套管推挤神经根时间较长有关,因此术中应尽量将套管偏外放置,并避免持续性的牵拉神经根。
PE-PLIF技术也有其局限性。首先,其适应证有限,对于L4/5以上节段、>Ⅱ度的腰椎滑脱及椎间隙严重塌陷者均不适用。其次,存在一定的学习曲线,术者须有大量的内镜手术经验。此外,术中铰刀、刮匙使用及融合器置入仍在非直视下进行。
综上,与MIS-TLIF相比,PE-PLIF治疗Ⅰ度腰椎滑脱症可获得相似的疗效及影像学结果,尽管手术时间延长,但操作切口更小,术中及术后出血量更少,术后下地及住院时间更短,且早期腰痛改善更为明显,但须严格掌握适应证。

