呼吸湿化治疗仪联合气道护理在机械通气慢性阻塞性肺疾病患者排痰时的应用效果
田松英
南华大学附属第二医院重症医学科 (湖南衡阳 421001)
慢性阻塞性肺疾病(chronic obstructive pulmonary diseases,COPD)的主要特征为慢性不可逆性气流阻塞,病程较长,会对患者的生命健康造成严重威胁,且具有较高的病死率。同时,COPD病情易反复,导致患者需花费高昂的费用治疗,从而无法保证正常生活,降低患者的生命质量[1]。COPD患者在机械通气治疗后,痰液量多、黏稠,加之患者在拔管后无力咳痰,导致痰液于咽喉部聚集,且在实施常规治疗后,还会因无法顺利咳出痰液,在未通畅引流痰液的情况下再次插管,继而对治疗效果造成影响,故应予以针对性的护理干预。气道护理作为一种针对呼吸系统疾病的有效护理措施,以预防为主和防治结合为原则,能够积极改善患者的呼吸道临床症状,预防肺部并发症,提升治疗效果,保证预后表现[2]。近年来,随着医疗技术的发展,呼吸湿化治疗仪逐渐被用于各类呼吸系统疾病,该方式可缓解患者氧供不足及排痰困难,减少痰液堵塞、窒息的风险。本研究旨在探讨在机械通气COPD患者排痰时应用呼吸湿化治疗仪联合气道护理的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2020年1—12月南华大学附属第二医院收治的60例COPD患者作为研究对象,按照随机数字表法分为观察组(30例)和对照组(30例)。对照组男16例,女14例;年龄58~85岁,平均(71.24±2.32)岁。观察组男17例,女13例;年龄59~84岁,平均(72.30±2.46)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准。
纳入标准:具备完整临床资料;所有患者家属均知情本研究,并签署研究知情同意书。排除标准:血压不稳定,伴有休克症状;肿瘤晚期;并发多器官功能衰竭。
1.2 方法
对照组仅实施气道护理干预,具体见下。(1)气道湿化护理:若患者需行微量泵持续气道湿化,应加强关注患者通气前的呼吸道分泌物情况;若分泌物量大、黏稠,应在通气前适当湿化气道,然后调整湿化量及速度,稀释痰液,同时在抽吸痰液的过程中,观察痰液的颜色、量和形状,并观察患者是否伴有呼吸道损伤、肺部啰音等并发症;若患者在气道湿化后可自行咳出痰液,可逐渐降低湿化量及速度,促进患者呼吸;若患者分泌物黏稠且很难咳出,应开展辅助操作,轻拍患者背部,并将患者的头部调整为偏向一侧,以便打开气道,若痰液仍无法咳出,则表示未给予有效湿化,应加快湿化速度,并在特殊情况下应实施纤维支气管镜吸痰;同时,密切监测患者的脉搏、血压及血氧饱和度等生命体征指标。(2)吸痰护理:选取一次性吸痰管进行机械通气,并保证选取的多孔硅胶管具有适宜的质地、长短及粗细;在吸痰前,给予患者2 min的纯氧吸入,并告知患者提前准备,同时调整呼吸机参数、生命体征及气道压力;接着,由浅入深地进行吸痰操作,将吸痰管插入时避免负压,在插入一定深度后适当旋转上提,自深部向上将痰液吸尽,注意避免对患者气管内壁造成损伤;每次吸痰时间应控制在15 s以内,护理人员应在吸痰期间鼓励患者咳嗽。
观察组在对照组基础上联合费雪派克AIRVO 2型呼吸湿化治疗仪[费雪派克医疗保健有限公司,注册证号 国食药监械(进)字2013第2543587号]进行干预:呼吸湿化治疗仪的恒温设置为36 ℃,流速设置为40~60 L,氧浓度设置为45%~70%;采用呼吸湿化治疗仪按照正规程序为患者吸氧,辅助患者采取舒适体位,床头抬高40°左右,按患者脸型选择适合的面罩,气体流量设定为15 L/min,依据患者耐受情况调整呼气次数,直至达到撤机标准(患者自主呼吸平稳、意识清晰及停机4 h后复查动脉血气没有恶化情况)。
1.3 观察指标
(1)血气分析指标:排痰前后,取患者肱动脉血3 ml,抗凝处理后用血气分析仪(北京海富达科技有限公司,型号 NH3-DH-1831)测定二氧化碳分压、血氧分压及血氧饱和度[3],同时进行呼吸频次检查,检查前告知患者取舒适体位并保持平静呼吸,记录每分钟的呼吸频次。(2)临床相关指标:观察并记录两组肺部症状体征,包括啰音消退时间与咳嗽消退时间。(3)肺功能指标:排痰前后,采用肺功能测定仪(浙江亿联抗医疗科技有限公司,型号 PF680)测定肺功能指标,包括第1秒用力呼气容积(forced expiratory volume in one second,FEV1)、最大肺活量(forced vital capacity,FVC)、FEV1/FVC[4]。
1.4 统计学处理
2 结果
2.1 两组血气分析指标比较
排痰前,两组二氧化碳分压、呼吸频次、血氧分压及血氧饱和度比较,差异均无统计学意义(P>0.05);排痰后,观察组二氧化碳分压及呼吸频次均低于对照组,血氧分压及血氧饱和度均高于对照组,差异有统计学意义(P<0.05),见表1。
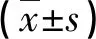
表1 两组血气分析指标比较
2.2 两组啰音消退时间与咳嗽消退时间比较
观察组啰音消退时间与咳嗽消退时间均短于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组啰音消退时间与咳嗽消退时间比较
2.3 两组肺功能指标比较
排痰前,两组FEV1、FVC、FEV1/FVC比较,差异均无统计学意义(P>0.05);排痰后,观察组FEV1、FVC、FEV1/FVC均高于对照组,差异有统计学意义(P<0.05),见表3。
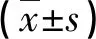
表3 两组肺功能指标比较
3 讨论
COPD是一种长期慢性消耗性疾病,患者多表现为无法有效自主排痰、咳嗽无力、痰液黏稠等症状,常发生在下呼吸道,特别是在支气管以下位置。对于COPD患者,可通过翻身改变患者体位以及拍背震动以松动气管管壁的痰液及分泌物的方式来促进患者有效咳嗽,以便加快痰液的排出[5]。但由于常规护理缺乏针对性,在加快患者症状改善上存在局限性,因此需要根据机械通气COPD患者的疾病特点提供合理有效的护理措施。
气道护理分为气道湿化护理和吸痰护理两个方面,是一项综合的护理干预措施,用于机械通气COPD患者中能够促进患者快速排痰,维持呼吸道通畅,对预防并发症发生有着积极作用[6]。但气道护理仅是一种辅助手段,在加快改善临床症状及肺功能等方面仍有不足。呼吸湿化治疗仪通过提供一定流量与加温湿化的呼吸气体,为解决机械通气患者存在的呼吸道问题提供了方便。本研究结果显示,观察组排痰后二氧化碳分压及呼吸频次均低于对照组,血氧分压及血氧饱和度均高于对照组,差异有统计学意义(P<0.05);观察组啰音消退时间与咳嗽消退时间均短于对照组,差异有统计学意义(P<0.05);观察组排痰后的FEV1、FVC、FEV1/FVC均高于对照组,差异有统计学意义(P<0.05);表明呼吸湿化治疗仪联合气道护理有助于加快患者临床症状消退,改善血气指标。其原因为,呼吸湿化治疗仪可提供高浓度、恒定的氧气,保证肺泡氧浓度的恒定[7],使患者不会受到呼吸频率改变的影响,并能精确加温加湿氧气,模拟正常人体呼吸所需的温度、湿度内环境,进而提升患者的舒适度;同时,该仪器还可以明显提升氧供给,避免刺激患者呼吸道,加上气道护理能更有效地减少分泌物的形成,有利于湿化排出痰液,促进患者症状改善和肺功能恢复[8]。
综上所述,在机械通气COPD患者排痰时应用呼吸湿化治疗仪联合气道护理干预,有利于改善患者的肺功能指标,加快咳嗽消退。

