ICU 转出病人过渡期护理临床实践与研究进展
随着快速康复理念的不断发展,多种优化的医疗护理措施加速了危重病人的康复,缩短了病人重症监护室(ICU)入住时间[1-2]。病人从ICU 转出至普通病房是病情好转的积极信号,但仍处于疾病康复初期,病情依然存在恶化的风险,但由于缺乏过渡措施或转移过程缺乏标准化、医护患沟通合作障碍等[3]原因,导致护理连续性被破坏,存在一定的安全风险,导致病人的不良事件发生率增加,引起病人及家属焦虑或抑郁,甚至重返ICU,增加病人死亡风险[4]。目前,国内外对ICU转出病人的过渡期护理开展了一系列的研究并取得了一些成效,但关于ICU 过渡期时限、护理服务内容等差异较大。因此,本研究以“ICU”“过渡期”“过渡护理”“转移”“出院”“随访”“延伸”为主题词或关键词对国内外数据库进行检索,对ICU 转出病人过渡期护理临床实践与研究进展进行综述,为构建安全、规范、可行的ICU 过渡期护理方案提供参考依据。
1 相关概念
1.1 过渡与过渡期护理 “过渡”这一概念最初由学者Chick 等[5]于1986 年提出,过渡是护理领域中的一个概念,是指从一种状态、形式、活动转变到另一种状态、形式、活动的过程。过渡期护理模式(transitional care model,TCM)由美国学者Naylor 等[6]于1994 年首次提出,过渡期护理模式定义为病人在疾病诊疗和康复阶段,护士采取一系列相关的护理措施以确保落实过渡期间护理工作的协调性和连续性。
1.2 ICU 过渡与过渡期护理 2005 年,Chaboyer 等[7]指出ICU 过渡是指病人从在ICU 的状态、形式和活动过渡到另一种状态、形式、活动的过程,包括从ICU 过渡到普通病房、其他医疗机构、康复机构、疗养院等,其中主要的过渡是指从ICU 转移到普通病房的过程,并提出了ICU 过渡期护理模式(intensive care unit transitional care model,ICUTCM),ICUTCM 是 指 由ICU 护 士 和其他医护人员所提供的贯穿ICU 病人转出前、转出中和转出后的全程护理。关于ICU 过渡期的具体时限,目前没有科学的统一标准,国内学者采取的ICU 过渡期护理时限多为病人转出前1~2 d 开始,转至病房后3~7 d 结束[8-10]。国外研究的ICU 过渡期护理时限多从医生做出转出决策开始直至转出后病人病情稳定[11-13]。为满足ICU 过渡期的护理服务需求,ICU 联络护士(intensive care unit liaison nurse,ICULN)角色被确立,又被称为ICU 过渡期护士,其职能主要是为ICU 转出病人提供过渡期护理服务,具体工作内容包括:病人转出前的评估、转出决策的参与、转移过程的沟通与协调、病人及家属的教育支持、ICU 后随访、科研与质量控制以促进ICU 过渡期护理的发展等[14-17]。
1.3 过渡理论/Meleis 转移理论 2000 年,Meleis等[18]提出了转移理论,又称为过渡理论,该理论认为过渡的性质、过渡的条件、反应模式三者之间相互影响,护理疗法即采取的干预措施,对过渡转型的过程和结果的评价指标构成了过渡的反应模式。护理人员通过评估个体过渡的性质、过渡的条件,从而更好地了解个体的过渡体验,充分利用有利因素,规避危险因素,为个体创建支持性环境;另一方面,护理人员可通过评估个体过渡转型的过程指标和结果指标,以确定个体是否能顺利完成过渡,从而更好地协助个体完成过渡转型[19]。Ramsay 等[20]使用该过渡理论探讨从ICU 转出至普通病房病人的心理社会需求,以及重症监护外展、随访和联络服务等,结果显示,过渡理论可以阐明ICU转出病人的过渡体验,现有的过渡理论框架包括过渡的性质、过渡条件和反应模式。见图1。
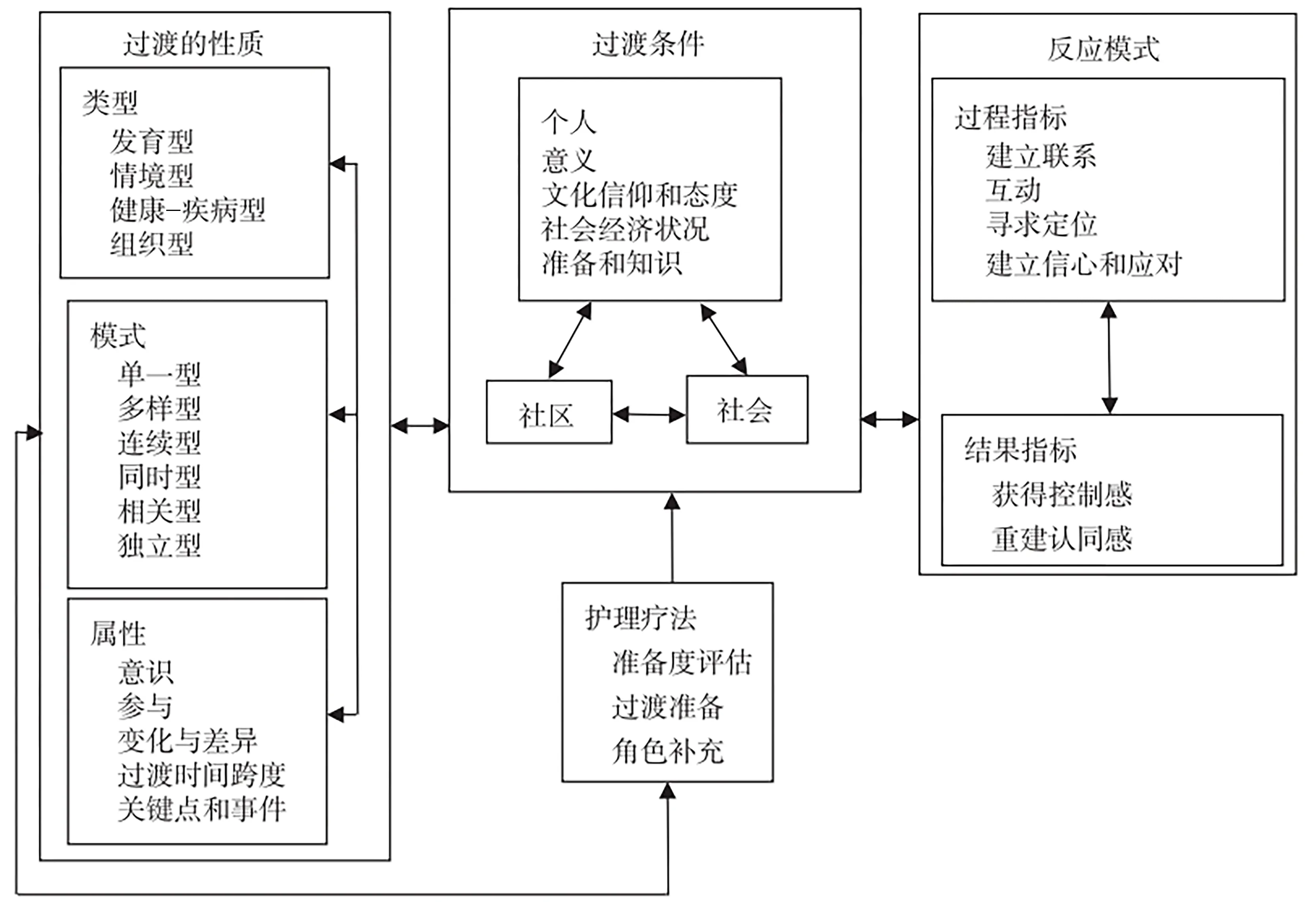
图1 过渡理论框架图[19]
该框架在ICU 过渡期中的具体应用可表述为:ICU 转出病人的过渡类型为情境型(如医疗环境的改变)、健康-疾病型(如从疾病到恢复健康的过程)和组织型(如医疗护理模式、技术的改变)等。过渡模式是多样型、连续型、同时型的复杂过渡。过渡的属性为病人在ICU 的大部分时间都使用镇静药物,因此在康复的早期阶段会存在记忆错乱或失忆等,对过渡过程缺乏一定的意识和参与,病人在过渡期间会有生理和心理上的变化,医护人员综合评估病人后做出转出决策,病人即可准备从ICU 转出至病房。过渡的条件为可能促进或阻碍ICU 转出病人过渡的因素,如病人疾病的严重程度、有无标准化的过渡措施、医护患沟通合作等。护理疗法即ICU 转出病人过渡期的护理干预措施。反应模式包括过程指标和结果指标,护理人员可通过评估过渡过程中病人的体验和需求并结合结果指标,以确定病人是否能顺利完成此次过渡。
2 ICU 过渡期安全的影响因素
病人从ICU 转出过渡到普通病房是一个复杂的过程,容易受到多种因素的影响。结合国内外研究结果,ICU 转出病人安全影响因素可分为病人及家属、环境、信息交流、专业、组织因素。
2.1 病人及家属因素 包括病人疾病的严重程度、家属的照护水平、信息的接受程度等[21-23]。ICU 转出病人属于易损伤群体,仍处于疾病恢复初期,极易发生各种不良事件,产生焦虑、恐惧,甚至重返ICU 或死亡。家属是ICU 病人最有力的社会支持者和主要照顾者,主要照顾者的疾病相关知识不足,会导致照顾病人困难及产生不良情绪,更会影响病人疾病的康复。
2.2 环境因素 包括监护资源的改变、医疗护理模式的改变等[3,22]。ICU 病人转出至普通病房后面临的显著问题就是环境的改变,从监测资源多的地方转移到监测资源少的地方、从特级护理转变为Ⅰ级护理,并且病房的医护人员在重症专业知识、临床技能甚至人力配备等很多方面均与ICU 存在较大差异,若不能满足病人生理和心理方面的需求,则极易导致不良事件的发生。
2.3 信息交流因素 包括缺乏有效沟通、交接过程不清晰、医护患沟通不畅等[3,21-28]。转出前,ICU 与普通病房的护士大部分仅通过电话联系,普通病房床位及治疗准备不充分,导致病人转出延迟;转出中,ICU 与普通病房多通过口头交接,缺乏书面沟通和标准化的交接过程,容易导致病人信息遗漏和混淆;转出后,ICU 与普通病房缺乏有效的反馈,ICU 护理人员不参与病人护理计划的制订和措施落实等过程;加之医护患沟通不畅等多种原因,均可导致病人的安全受到威胁。
2.4 专业因素 包括病房护理人员缺乏重症护理技能和经验、缺少相关护理评估,护理工作缺乏连续性、缺乏多团队之间的协作等[21,23-25,27]。ICU 病人转入普通病房后可能存在跌倒、非计划性拔管、误吸等各种安全隐患,由于普通病房护士缺乏相关重症知识和技能,若不能早期识别这些潜在的安全隐患,则容易导致不良事件的发生。ICU 病人的转出需要多学科团队的配合,转出前后都需要ICU 医生、病房医生、呼吸治疗师、康复师、营养师、心理咨询师等共同合作,从而确保病人的安全。
2.5 组织因素 包括转运工作缺少部门协调、转运制度不完善、人力资源不足、未设立ICU 联络护士等[21,24-25,28]。ICU 病人的过渡涉及多个部门的合作,需要制定完善的转运制度。鉴于国内现状,ICU 床位有限、床位周转率高、护理人力相对不足,容易导致病人不良事件的发生。为保障ICU 病人过渡期的护理安全,可以参照国外过渡期护理模式,设立ICU 联络护士,为ICU 转出病人提供高质量的延续性护理。
3 国内外ICU 转出病人过渡期护理服务内容
3.1 转出前
3.1.1 评估与计划 病人从ICU 转出的决定主要是由ICU 和病房负责的医生协商,主要考虑的安全因素包括病人的生命体征和意识水平[29]。ICU 联络护士需要参与病人的每日床边查房,评估病人的生命体征、意识状态、疾病康复情况、引流管是否通畅、心理状态等[15]。与医生协商探讨确认病人病情平稳可以转出ICU 后,ICU 过渡期护理模式即开始。正确的ICU 转出决策至关重要,一项多中心前瞻性的研究显示,延迟超过24 h 的ICU 转出与病人精神错乱的高发生率显著相关[30]。多项研究推荐使用规范的工具评估病人是否达到转出ICU 的标准,如使用国家早期预警评分工具(The National Early Warning Score,NEWS)对病人目前的状况进行评估,该工具的使用可以提高转出病人的安全性[31],评估内容包括呼吸频率、氧饱和度、体温、血压、心率、意识状态等,评分>7.5 分不建议转出ICU,需继续优化病人生命体征[32]。评估后记录病人转诊关键问题和潜在高危风险,提出护理措施,做好交接班。护理人员根据病人评估的具体情况和需求制定个体化转出计划及护理措施,包括转运前病人的功能康复、转运当天需要携带的医疗设备、交接班内容、病人及家属的宣教及转运后的随访内容、时间和频率等。转出计划应尽早开始实施,并在一定程度上让病人和家属参与[33]。
3.1.2 护理安全实践 为确保病人安全,防止ICU 过渡护理后期发生不良事件,转出前应优化病人生命体征,减少病人对重症监护的需求[27],以适应病房的护理水平,转出前1~2 d 可以减少对病人的密切关注,给病人一段心理准备时间,值得注意的是护理的调整需要与医疗保持一致[34]。转出当天和医生确认取消ICU 特有的、普通病房不需要的监测技术和药物,如移除有创监测设备、停止镇静镇痛药物的使用等[3,35]。
3.1.3 教育与支持 给病人及其家属教育和支持是必要的,ICU 住院时期通常会对病人自主行动能力产生负面影响[35],采取相关措施如教育指导病人进行呼吸功能和肢体功能锻炼、支持病人自我管理小事情等[9],可以促进病人肢体运动和自主能力的恢复。由于严重的疾病和相关治疗的副作用,许多病人及其家属出现身体不适、认知障碍和心理问题,表现为焦虑、抑郁和创伤性应激障碍[36]。因此,转移前应该将转移相关信息制作成宣传手册发放给病人和家属,给病人一定时间的心理准备,可有效缓解病人及家属的焦虑、害怕情绪[37]。ICU 病人可能会经历记忆缺失、妄想或者幻觉,使用病人日记可以帮助病人和家属填补记忆中的空白,减少病人及家属的焦虑、抑郁,并改善与健康相关的生活质量,降低创伤后应激障碍的发生[38-40]。
3.1.4 沟通与合作 ICU 护士应积极与监护室医生、呼吸理疗师、康复师、营养师等沟通合作,及时调整病人的护理方案[9];与病房护士沟通,告知病人目前的身体状况和心理状态,并做好相应的协调工作,告知接收病房应做好哪些方面的准备。情况允许时可安排转出前会议,参加人员包括ICU 医护人员、病房医护人员及病人和其家属,地点可以安排在ICU 或普通病房[35],转出前会议的安排,可以了解病人及家属的护理需求,缓解病人和家属的焦虑情绪,加强医护患间的沟通。
3.2 转出中
3.2.1 评估与计划 护理人员应根据医生的建议并结合病人的具体情况评估转运过程中需要携带的医疗设备[41]并做好计划,如氧气小钢瓶、简易呼吸囊、心电监护仪、输液泵、注射泵、引流管等,以及转运途中的环境安全、转运时长。提前告知病人及其家属转运当天的流程及安排,并详细告知当天用到的相关转运仪器及设备,鼓励家属共同参与转运过程。
3.2.2 护理安全实践 护理人员根据转运计划进行病人转运,在转运过程中应重点关注病人氧疗系统、静脉管路、各类引流管等,密切观察病人意识及生命体征,如有异常及时处理[9]。转运时间通常选择在白天,在夜间或周末转出使得病人ICU 再入住率和死亡危险增加[3,42],原因可能为ICU 床位不足而导致的病人提前转出,并且由于夜间或周末病房人力不足导致无法及时接收转出的病人并提供相应护理[43]。ICU 转出病人病情复杂,及时准确、无遗漏的信息的交接是使病人获得高质量延续护理的保证。ICU 病人转出时需要交接大量的信息,涉及ICU 护士、普通病房护士及病人照护者,对ICU 转运护士的沟通能力和方式也提出了更高要求[44]。有证据表明,使用结构化、标准化的交接方式,如介绍、现状、背景、评估、建议(introduction-situationbackground-assessment-recommendation,ISBAR)可以改善病人的预后[45],世界卫生组织认可的ISBAR 框架提供了一种可在任何情况下使用的标准化沟通方法。近年来,对ICU 病人交接过程标准化的研究有所增加,出现了许多交接工具,如护理清单、转科交接表、核查表等[46]。一项系统评价的结果显示,口头和书面信息工具可以减轻病人及家属的转移焦虑;ICU 联络护士参与的交接可以降低不良事件发生率;检查清单的使用可以改善与病房护士的沟通,提高交接质量,保障病人安全等[47]。
3.2.3 教育与支持 护理人员在转移期间应给予病人及家属信心,并以积极的方式与他们交谈是必要的,因为病人在离开熟悉的环境和医护人员时,会表现出脱节感[35],鼓励其家属在转运过程中对病人进行语言安慰, 减轻病人的焦虑及不适[9]。从ICU 转出至普通病房的病人,常常因为不能适应病房的环境,而感到焦虑和痛苦[48],因此病房护士对病人及家属的鼓励和支持也非常重要。
3.2.4 沟通与合作 在病人转运当天,ICU 单元和病房单元的沟通协调至关重要。按照转出前制定的计划,在转运当天由ICU 护士再次向普通病房护士进行电话沟通,确认转科路线、转科时间、用物准备等,并通知病人家属提前在ICU 门外等待协助转运[9]。转运当天ICU 护士和病房护士可以沟通决定合适的转移时间,让普通病房的护士有时间为接收病人做好准备,从而让转移过程更加安全和顺利[35]。
3.3 转出后
3.3.1 评估与计划 ICU 病人转出至病房后,为保障病人的安全,需要评估病人的康复情况,包括肢体功能、心理状态、认知功能、营养状况、疼痛等,推荐使用日常生活活动量表(ADL)、焦虑量表(BAI)、医院焦虑和抑郁量表(HADS)等,如有需要建议多学科介入[11]。多项研究表明,ICU 转出后的病人和家属在生理、认知和心理方面可出现功能障碍,表现为焦虑、抑郁、失眠等重症监护后综合征(post-intensive care syndrome,PICS),ICU 后个体化随访有利于早期识别PICS[11-12,49]。在病人转出前就根据病人的具体情况制定个体化随访计划,包括后续随访时间、随访频率和随访内容。
3.3.2 护理安全实践 国外开展了对ICU 转出病人个体化随访的护理实践,以ICU 联络护士为主导,结果显示ICU 后个体化随访可以降低病人不良事件发生率、ICU 重返率、死亡风险、焦虑和抑郁等[50-51]。随访包括院内和院外,第一次随访时间多在病人转出ICU后24 h 内进行,随访频率和时长可根据病人病情而定[51]。
3.3.3 教育与支持 普通病房护士由于重症护理知识与技能相对缺乏,ICU 联络护士在随访过程中需要承担对病人、家属及病房护士教育的责任,通过口头宣教、床边示范、交流及授课等形式教授重症护理相关知识和技能[16],为病人及其家属解答疾病相关问题,提供心理支持。ICU 联络护士的教育支持不仅有助于改善临床病人的预后,还有利于提高病房护士管理ICU 转出病人的信心和水平[17]。
3.3.4 沟通与合作 跨专业护理是指具有重叠专业知识、不同专业背景的护理人员为实现共同目标而为病人提供的团队护理。有研究表明,跨专业护理可以改善病人的结局[52]。随访过程中,ICU 联络护士可与病房责任护士共同评估病人,明确护理问题,制定护理计划,并由病房责任护士监督实施[9],从而保证ICU 转出病人过渡期护理的连续性。
4 小结
ICU 转出病人过渡期护理实践在降低病人再入院率、ICU 重返率、总住院时间、医疗费用、不良事件发生率,改善病人结局,缓解病人和家属的焦虑,提高医疗卫生资源综合利用率、病人和家属满意度等方面起到了积极作用[40,53-55],但关于ICU 过渡期时限、护理服务内容等差异性较大,缺乏科学、统一的标准。国外ICU过渡期护理模式的临床研究与实践对我国该领域工作的开展有一定的借鉴意义,应根据我国的国情、不同医院的具体状况及需求探索适合本土化的ICU 过渡期护理方案。本研究针对ICU 病人转出前、转出中和转出后的护理干预内容进行了综述,为构建适合我国本土化的ICU 转出病人过渡期护理方案提供参考依据,如成立多学科合作的ICU 过渡期护理团队、确定多策略的ICU 过渡期护理服务内容、制定标准化的运行机制等,但如何合理利用相关理论和模式构建安全、有效、科学的ICU 过渡期护理方案值得进一步研究和探讨。

