经宫腔镜宫腔粘连松解术后雌激素不同用药天数对妊娠结局的影响
杨芳,邱丹儿,刘瑾,苗叶,佟亚菲,肖西峰,张琬琳
宫腔粘连是由于刮宫等宫腔操作或感染等因素造成子宫内膜基底层损伤,导致子宫内膜修复不良、纤维化修复,内壁之间发生粘连,致宫腔部分或全部闭塞的一种继发性子宫内膜疾病[1]。其临床表现主要为月经减少、经期缩短、复发性流产甚至不孕,以及辅助生殖技术助孕效果不佳等[2],严重危害育龄期女性生理和心理健康。在宫腔镜直视下通过微型剪或电极针分离粘连带,恢复宫腔形态是治疗宫腔粘连最基本的方法。然而,术后子宫内膜修复不佳、粘连复发率高、妊娠结局差成了宫腔粘连治疗的难点[3]。因此,更好地促进术后子宫内膜修复和再生是治疗效果的重要保障。当前,用于宫腔粘连松解术后促进子宫内膜修复、减少粘连发生的方法主要包括宫腔内置入物理屏障、口服药物、注射生物制剂等[4],其中口服雌激素作为最重要的辅助治疗措施之一,受到临床医生和科研工作者广泛关注。
然而,雌激素用药剂量及用药疗程尚无统一标准。既往研究表明,术后口服2~10 mg/d戊酸雌二醇对于术后月经改善率、临床妊娠率并无显著影响[5-6]。目前临床上应用雌激素疗程分别为17~56 d不等[7-12],其中21 d疗程在临床上应用较为广泛,然而较少有研究探索雌激素不同用药疗程对于治疗效果的影响。本研究通过回顾性队列研究探索戊酸雌二醇片不同用药疗程对经宫腔镜宫腔粘连松解术后月经改善率及临床妊娠率提高方面的作用,旨在为宫腔粘连的临床治疗提供参考。
1 资料与方法
1.1 资料来源
研究对象为2018年1月至2019年12月就诊于空军军医大学第二附属医院生殖医学中心且经宫腔镜诊断为宫腔粘连的288例患者。纳入标准:① 诊断为中-重度宫腔粘连(依据1988年美国生殖协会制定的宫腔粘连评分标准);② 接受经宫腔镜宫腔粘连松解术治疗;③ 术后接受戊酸雌二醇2 mg/d或4 mg/d治疗;④ 完成治疗后尝试自然妊娠或通过辅助生殖技术助孕。排除标准:① 病例资料不完整;② 合并子宫畸形(包括始基子宫、单角子宫或双角子宫)或合并严重子宫内膜炎。最终纳入患者共212例。根据雌激素用药疗程不同,将患者分为周期服药组(下称A组,共80例)与连续服药组(下称B组,共132例),其中A组从手术次月月经周期第5天起开始口服戊酸雌二醇片,共服用17 d;B组从手术次月月经周期第1天起开始口服戊酸雌二醇片,共服用21 d。
1.2 治疗方案
所有患者于月经干净后3~7 d住院治疗,手术前1天常规进行阴道准备,给予宫颈管留置海藻扩宫棒。手术在局麻+强化下进行,患者取膀胱截石位,探测宫腔深度及方向后,用宫颈扩宫棒依次扩张宫颈口至8.5号,随后置入宫腔镜观察宫腔大小、形态,结合宫腔粘连情况使用针状电极对粘连部位进行电切分离后,再次使用环状电极修复宫腔形态,直至宫腔大小、形态基本恢复正常后,退出电极及宫腔镜,立即置入Foley导管并向宫腔内灌注透明质酸凝胶5 mL。术后使用抗生素预防感染,注射头孢唑林钠(四川制药制剂有限公司)1.0 g,1日 2次,3 d;注射奥硝唑氯化钠注射液(四川科伦药业股份有限公司),一次100 mL,1日2次,3 d;宫腔留置的Foley导管7 d后取出。手术后当日进行人工周期治疗,其中A组从月经周期第5天起开始口服戊酸雌二醇(拜耳医药保健有限公司广州分公司)2~4 mg/d,持续17 d。B组从月经周期第1天起开始口服戊酸雌二醇2~4 mg/d,持续21 d。两组均在口服戊酸雌二醇的最后10 d每日加用20 mg地屈孕酮片 (Abbott Biologicals B.V.)。术后每7~10 d复查一次宫腔镜,直至宫腔恢复正常。本研究经医院伦理委员会批准,所有患者均知情同意。
1.3 观察指标
月经改善:依据患者主观感受,改善即整个月经期总体经量较术前增多,未改善即总体经量较术前经量无明显改善。临床妊娠:包括经超声确定有胎心搏动或活产,未孕即术后未妊娠或流产后截止本研究数据收集结束未再次怀孕。
1.4 统计学方法

2 结果
2.1 两组患者一般资料及手术预后比较
两组患者一般资料比较差异无统计学意义(P>0.05),术后月经改善率及临床妊娠率比较差异无统计学意义(P>0.05)。详见表1。
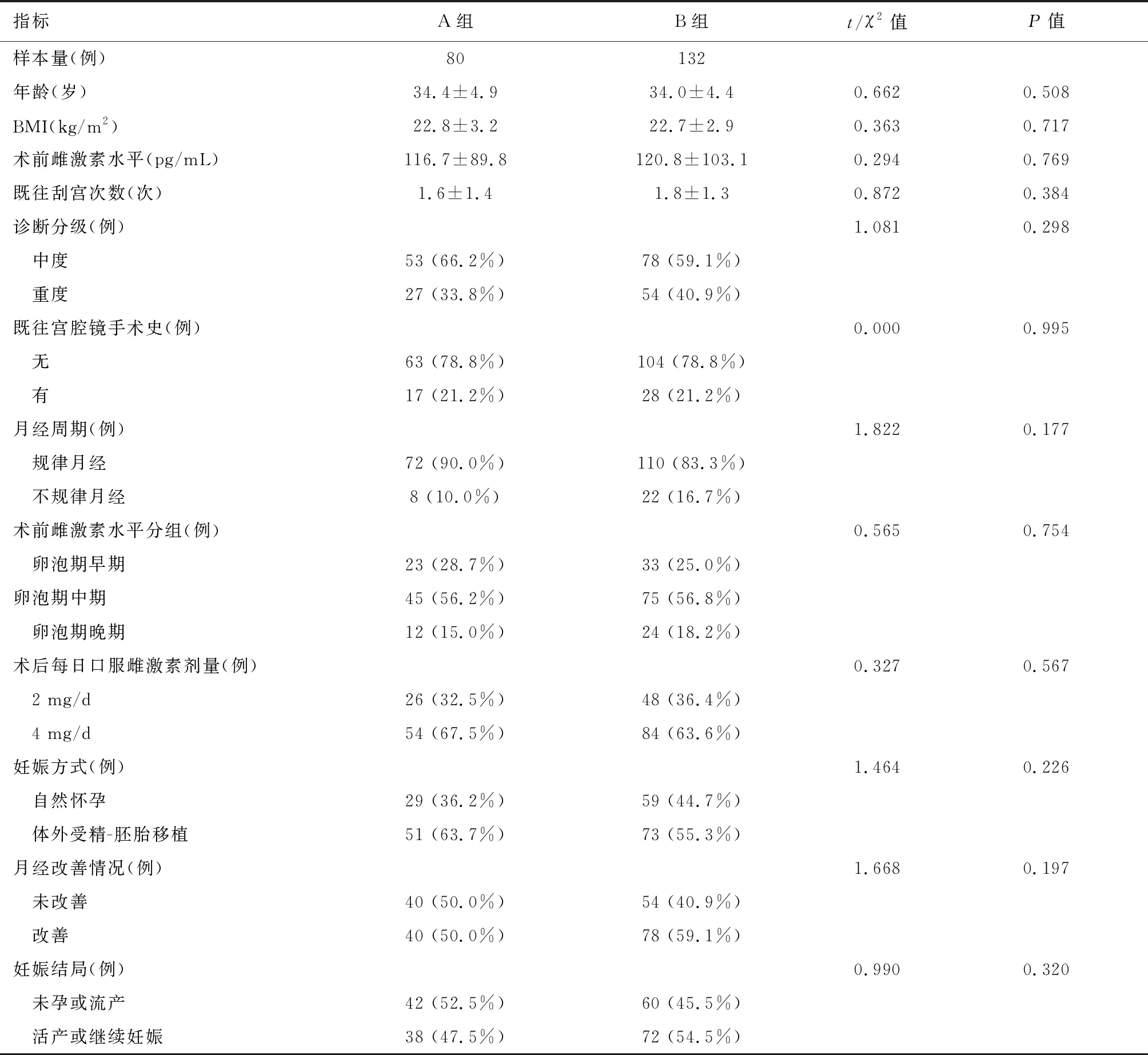
表1 两组患者一般资料及手术预后比较
2.2 妊娠结局的单因素分析
构建单因素Logistic回归模型,将年龄、BMI、诊断分级、既往宫腔镜手术史、月经周期等指标单独放入模型中,筛选出影响术后妊娠结局的因素。结果显示年龄、既往宫腔镜手术史、术前月经周期、术前雌激素水平、既往刮宫次数对经宫腔镜宫腔粘连松解术后妊娠结局有显著影响(均P<0.05)。详见下页表2。

表2 妊娠结局的单因素分析
2.3 雌激素不同用药天数与妊娠结局的多元回归分析
通过3个模型多元回归分析评估雌激素不同用药天数对术后妊娠结局的影响。在未调整模型中,雌激素不同用药天数对术后妊娠结局无明显影响(P>0.05)。调整了可能影响妊娠结局的因素后,在调整模型I、II中均观察到相同的结果(均P>0.05)。详见表3。

表3 雌激素不同用药天数与妊娠结局的多元回归分析
3 讨论
自1948年Asherman JG[13]通过系列病例阐述宫腔粘连这一疾病至今,临床医生与科研工作者探索出了十余种基于宫腔镜手术的综合治疗方案,其中术后补充雌激素作为一种重要的辅助治疗措施,在宫腔粘连治疗方面的疗效得到了广泛的认可。然而,雌激素的应用方案尚无统一标准。既往研究着重关注不同雌激素剂量对宫腔粘连预后的影响,鲜有研究探索雌激素用药时长对经宫腔镜宫腔粘连松解术后月经改善及生殖结局的影响。本文通过回顾性队列研究分析宫腔粘连术后戊酸雌二醇用药时长对预后的影响,通过组间比较显示两组术后月经改善率及临床妊娠率差异无统计学意义;进一步采用3个模型多元回归分析评估雌激素不同用药天数对术后妊娠结局的影响,在未调整模型中雌激素不同用药天数对术后妊娠结局无明显影响,在调整模型I、II中分别调整了不同的潜在混杂因素,均观察到相同的结果,表明本研究的结果是稳定、可信的。
经宫腔镜宫腔粘连松解术是治疗宫腔粘连的首选方式,然而术后会出现子宫内膜修复不良、粘连复发率高、妊娠结局差等情况。雌激素是促进子宫内膜增殖的关键因素之一,宫腔粘连松解术后辅助应用雌激素能够促进子宫内膜生长与迁移,加速裸露区上皮化,减少创面纤维化修复从而降低粘连复发率[14]。文献报道,补充外源性雌激素有利于宫腔粘连松解术后子宫内膜的修复[15-16]。值得注意的是,研究表明子宫内膜局部雌激素水平及其生物学效应与其受体(ER)的数量和功能密切相关[17]。在月经期,尽管雌激素水平较低,但子宫内膜本身已启动修复,本质上处于生长状态,增殖早期ER在子宫内膜中的表达数量及其功能状态均高于其他阶段[18],雌激素能与ER最佳结合,此时子宫内膜增殖能力达到高峰[19],在促进上皮化和覆盖手术创面方面发挥最大的生理功能。然而,一些动物实验结果表明,高雌激素状态可能通过上调某些细胞因子,如转化生长因子-β(transforming growth factor-β,TGF-β)和碱性成纤维细胞生长因子(basic fibroblast growth factor,bFGF),促进子宫内膜纤维化和粘连的形成,且雌激素水平与粘连形成呈正相关关系[20]。因此,并非补充雌激素剂量越大、疗程越长,子宫内膜修复越好。本研究结果提示,从月经第1天起或从月经周期第5天起口服戊酸雌二醇对月经量改善及妊娠结局差异无统计学意义。因此,宫腔粘连松解术后应用雌激素作为辅助治疗时,其用药方案制定应参照其作用机制及生物学效能特点,在不影响临床疗效的同时,使用最小有效剂量及最短用药疗程,有利于减少雌激素相关不良反应,优化临床治疗策略。

