胎儿骶尾部畸胎瘤的产前超声诊断和管理
李 音,王军梅(通信作者)
(浙江大学医学院附属妇产科医院超声二科 浙江 杭州 310006)
畸胎瘤起源于胚胎早期的全能干细胞,由内胚层、中胚层和外胚层3个胚层组织来源成分组成,是胎儿最常见的肿瘤,而位于尾骨前方的Henson结是全能干细胞集中的部位,因此骶尾部畸胎瘤(sacrococcygeal teratomas,SCT)最为多见,男女比例约1:3~1:4。据文献报道,产前诊断为SCT的胎儿死亡率为16%~63%[1]。SCT的超声表现具有多样性,早期正确诊断SCT及早期发现胎儿不良预后因素在临床工作中仍存在困难。目前有关胎儿SCT产前超声诊断及预后随访的多为个案报道,而有较多病例和完整超声病理诊断资料的研究报道尚少。本研究对42例胎儿SCT的资料进行回顾性分析,旨在探讨胎儿SCT产前超声诊断及管理方法。
1 资料与方法
1.1 一般资料
选取2013年12月—2019年11月在浙江大学医学院附属妇产科医院产前诊断中心诊断为骶尾部畸胎瘤并得到产后证实的42例胎儿,孕妇年龄22~40岁,平均年龄(29.6±4.7)岁,孕周14~38周,平均(25.2±5.1)周。
纳入标准:①单胎妊娠;②依从性良好者;③具有完整随访追踪资料;④孕妇均知情并签署相关检查同意书。排除标准:①双胎及多胎妊娠;②合并严重、致死性胎儿畸形。
1.2 方法
采用GE Voluson E8彩色多普勒超声诊断仪,凸阵探头,频率(3.0~5.0)MHz。
对孕妇行经腹部产科超声检查,仔细扫查胎儿各系统生长发育情况,常规扫查胎儿脊柱,一旦发现胎儿骶尾部肿瘤,需行多切面连续扫查,观察肿瘤大小、生长部位、内部回声情况及其与周围组织器官的关系,彩色多普勒观察肿瘤血供,多切面扫查胎儿颅脑及脊柱骶尾部,并观察胎儿羊水情况,有无水肿和心衰等。
超声分型标准:(1)Usui等[2]建议,根据肿瘤内部回声特点分为四种类型:①囊性型:囊性成分所占比例>90%;②混合型(囊性为主):囊性成分占50%~90%;③混合型(实性为主):实性成分占50%~90%;④实性型:实性成分所占比例>90%。(2)根据肿瘤生长位置分为四种类型:①Ⅰ型:肿瘤主要突出于体腔外,臀部变形,仅小部分位于骶骨前方;②Ⅱ型:肿瘤显著突出于体腔外,但明显向盆腔内生长;③Ⅲ型:肿瘤突出于体腔外,但肿瘤主要位于盆腹腔内;④Ⅳ型:肿瘤仅位于骶骨前方,不向体腔外突出[3]。(3)根据肿瘤内部血供情况分为三种类型:①多血供型:内见树枝状或网状血流信号;②少血供型:内见少许点状、短线状血流信号;③无血供型:内未见明显血流信号。
1.3 随访方法
对于产前超声发现骶尾部肿瘤的胎儿,通过电话或病例系统随访追踪,手术切除的标本均行常规病理检查,对照病理检查结果对胎儿产前超声声像图表现进行回顾性分析。
2 结果
2.1 42例骶尾部畸胎瘤胎儿产前超声检查结果
42例胎儿骶尾部肿瘤大小0.9 cm×0.7 cm×0.8 cm~13.6 cm×12.6 cm×9.8 cm。产前超声表现:囊性型11例、混合型(囊性为主)16例、混合型(实性为主)9例、实性型6例;肿瘤均界清,24例肿瘤内可及强光斑或强回声团,12例肿瘤实性部分内部回声杂乱,含囊性成分者可见分隔,内液清或稠;超声诊断畸胎瘤I型17例、Ⅱ型13例、Ⅲ型8例、Ⅳ型4例;肿瘤内无血供22例,少血供15例,多血供5例;合并羊水偏多或羊水过多11例;合并胎儿右位主动脉弓1例;合并迷走右锁骨下动脉1例;产前超声均提示SCT,见图1。
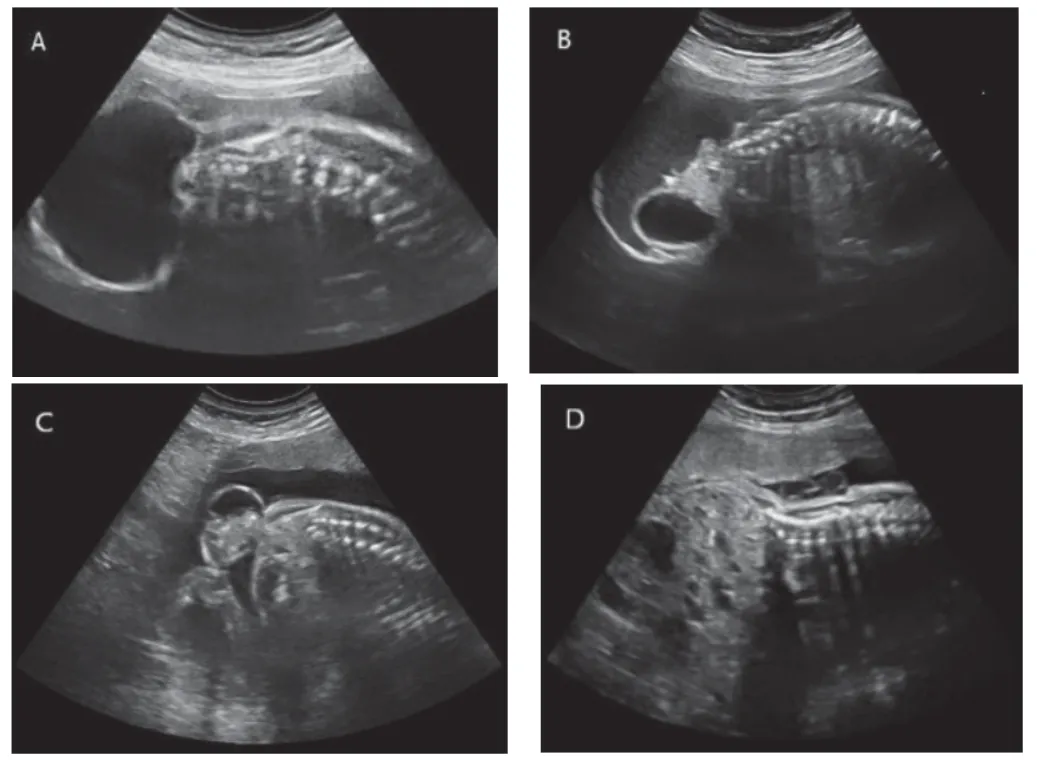
图1 典型畸胎瘤的超声图像
1-A:囊性包块;1-B:囊性为主包块,实性部分内可见强光斑,囊性部分可见分隔;1-C:实性为主包块,内回声杂乱,可见强光斑;1-D:实性包块。
2.2 42例骶尾部畸胎瘤胎儿随访结果
根据肿瘤大小、血供情况及有无合并症状等,告知患者下次复查超声时间,通常为2~4周。42例骶尾部畸胎瘤胎儿中女胎29例,男胎13例。引产3例,继续妊娠39例,其中1例孕28周时因宫颈机能不全出现胎膜早破难免流产。剖宫产共33例,其中足月剖宫产30例,2例因肿瘤生长迅速,约增大1.0~1.1 cm/周,随访中出现胎儿心胸比例增大,心包积液,分别于孕32周、孕34周行剖宫产,另1例因凶险性前置胎盘,胎盘植入膀胱,先兆子宫破裂,胎盘早剥于孕34周行剖宫产。阴道分娩5例,足月阴道分娩4例,1例因宫颈机能不全出现胎膜早破孕周31周早产。除1例足月剖宫产新生儿出生后第二天因缺氧抢救无效死亡,余均于两个月内行外科手术切除肿瘤,术后病理2例为恶性畸胎瘤,余均为良性畸胎瘤,随访期间未见明显并发症。
3 讨论
SCT在活产新生儿中发病率为1/40 000~1/35 000[4],在引入常规产前超声检查之前,SCT只能产后诊断,不能得到及时诊治,胎儿及新生儿死亡率较高,与肿瘤破裂出血、早产、难产、胎儿高排出量性心力衰竭等有关。近年来,产前超声诊断技术发展迅速,多数SCT能在孕中晚期发现。
SCT构成成分复杂,可能包含骨骼、毛发、牙齿、血管等结构,决定了其内部回声通常多种多样。本文42例病例产前超声均首先考虑SCT,37例均于出生后两个月内切除肿瘤,术后病理2例为恶性畸胎瘤,余均为良性畸胎瘤。2例恶性畸胎瘤超声表现均为血供丰富的实性包块。据文献报道,骶尾部畸胎瘤最早孕13周检出,一般在孕20周,女性发病率高,约占3/4[5]。本文最早1例检出时间为孕14周,平均为孕25.2周,42例中女性29例,男性13例。总结胎儿SCT超声图像特征为胎儿骶尾部囊性或以囊性为主的混合性包块,实性部分内见强光斑或强回声团,包块内无血供或少血供,良性畸胎瘤多表现为囊性或囊实性,恶性多表现为实性,若肿瘤生长迅速,彩色多普勒提示血供丰富,应考虑恶性可能性。有文献报道,约88% SCT为良性,本文中恶性畸胎瘤较少,可能与病例数尚少有关,需后续更大样本量验证。
胎儿SCT应重点与脊柱裂合并脊髓脊膜膨出、卵巢畸胎瘤、骶尾部血管瘤及脂肪瘤相鉴别。一旦检查发现骶尾部包块,应多切面观察脊柱完整性,判断包块与脊柱的关系,胎儿SCT骶尾部脊柱排列完整且包块位于中轴线上,与脊髓的硬膜囊界限清楚且与椎管不相连通;而骶尾部脊髓脊膜膨出通常与脊柱裂同时存在,包块通过骶骨骨质缺损与椎管相通,且往往合并颅内征象如“柠檬头征”“香蕉小脑”[6]。女性胎儿Ⅳ型SCT需与卵巢畸胎瘤相鉴别,SCT盆腔部分一般位于膀胱及直肠的后方、脊柱前方,而卵巢畸胎瘤大多位于膀胱侧上方或一侧,常位于直肠前方。实性的SCT尚需要与骶尾部血管瘤、脂肪瘤等相鉴别,血管瘤内部血供丰富是主要鉴别点之一,但有时与少数有明显血供的畸胎瘤难以鉴别,需综合判断,密切监测肿瘤发展[7];脂肪瘤边界往往欠清晰,内部回声均匀,鉴别较容易。
有文献报道,SCT与染色体异常无明显相关性,多数染色体检查未见明显异常[8]。本文2例未行染色体检查,23例唐氏筛查结果低风险,6例无创DNA检测结果低风险,8例羊水穿刺显示染色体正常,3例唐氏筛查提示21-三体高风险,进一步行羊水穿刺显示染色体正常,本文结果与报道相符。单纯SCT若未合并其他异常一般不增大染色体异常风险。
SCT胎儿大多病情比较平稳,只有少数会发生严重并发症。一部分病例肿瘤血供丰富、生长迅速,会引起胎儿心脏负荷加重,严重时心力衰竭,进一步发展为胎儿水肿,胎儿水肿的早期表现为心包腔等的浆膜腔积液。若持续发展可造成胎儿全身水肿,伴发胎盘水肿,甚至导致孕妇与胎儿产生相似的症状,危及孕妇及胎儿生命[9]。继续妊娠的39例病例每2~4周复查一次,2例实性肿瘤病例,发现时体积已较大且随访中肿瘤生长迅速,约增大1.0~1.1 cm/周,后期胎儿出现心胸比例增大,心包积液,分别于孕32周、34周时剖宫产,随访结局良好。因此产前超声发现SCT后,超声严密随访观察肿块大小与羊水情况,有无水肿、心衰等迹象,即使发现胎儿不良预后因素,早期处理绝大多数结局良好。有研究显示出生2个月后畸胎瘤恶变风险高,因此早期切除SCT至关重要,延迟切除会增加恶变的风险[10]。本文病例均于两个月内完成手术治疗,目前随访未见明显术后并发症,良性畸胎瘤同样存在复发风险,需出生后定期随访3年[11]。本文部分病例随访时间不足3年,有待更长时间的随访。
SCT胎儿分娩方式的选择由瘤体生长部位、大小、产妇骨盆情况等多种因素决定。肿瘤体积过大或形态异常时可能会引起梗阻性难产,阴道分娩本身可能会引起肿瘤破裂出血,造成胎儿死亡。有文献报道,一般瘤体直径<5 cm时可首先考虑顺产,对>5 cm的需充分评估选择分娩方式[12]。本文阴道分娩的病例中,4例瘤体直径<5 cm,1例瘤体大小7.1 cm×4.1 cm×6.5 cm,超声分型为Ⅱ型。因此,SCT并非剖宫产的绝对指征,产前超声检查可为制定分娩方式提供有用信息。
综上所述,产前超声检查不仅可早期准确诊断胎儿SCT,而且可评估肿瘤的大小、部位、生长速度等,及时发现可能造成胎儿不良预后的指征,在孕产期管理中起到重要作用,为临床诊治方案及分娩方式的制定、产后新生儿手术干预方案提供重要参考依据。

