血清检测值对急性缺血性脑卒中伴吞咽障碍患者并发卒中相关性肺炎的预测价值*
庞婷婷,陈梓焜,李 婧,胡跃强,黎军宏,3△
1 广西中医药大学第一附属医院,广西 南宁 530023; 2 广西中医药大学,广西 南宁 530200;3 广西中医药大学广西中医基础研究重点实验室,广西 南宁 530200
卒中相关性肺炎(stroke associated pneumonia, SAP)是急性缺血性脑卒中(acute ischemic stroke,AIS)常见的并发症之一,因脑组织缺血缺氧后并发严重的呼吸系统功能受损,导致急重的局部或全身性炎症反应或呼吸衰竭,是脑卒中死亡的重要危险因素之一[1]。吞咽障碍(swallowing disorders,SD)是指除外不能将食物摄入口内和胃排空异常这两种情况,患者不能够将食物由口腔送入胃内,在饮水或进食时出现吞咽活动不协调、吞咽呛咳等情况,该合并症可导致反复性吸入性肺炎,甚至窒息死亡[2]。而吞咽障碍作为AIS 的另一个常见危险因素之一,卒中后假性球麻痹引起的吞咽功能障碍发病率高达51%~73%[3],与SAP的形成存在密切相关。1项流行病学调查研究显示,我国急性期脑卒中合并吞咽障碍的患病率达46.3%,男性患病率占40.0%、女性36.3%,SD患病率与年龄呈正相关[4]。
近年来,随着AIS 发病率的逐年升高,SD 和SAP 的并发情况也逐渐引起了医学界的重视。关注对AIS 并发症的预防,对提高AIS-SD 诱发SAP的临床诊断效能,改善治疗预后,提高患者生活质量具有重要意义。因此,充分利用真实世界病例资料,采集入院患者血液检测值数据,基于较大样本含量深入分析AIS-SD 患者的血清检测值对并SAP 的预测价值,为识别SAP 高风险患者、指导抗菌药干预提供参考依据。
1 资料与方法
1.1 临床资料本研究数据来自2016 年1 月至2020年4月在广西中医药大学第一附属医院收治的首发AIS 患者(符合《中国急性缺血性脑卒中诊治指南》诊断标准[5])363例。
1.2 纳入标准纳入:1)符合SAP诊断标准[6]者;2)性别不限,年龄≥18 岁者;3)发病72 h 以内者;4)出院诊断为缺血性脑卒中(ICD10 编码为I63-I639)者;5)临床表现含有吞咽困难,进食、饮水呛咳者;6)本研究已通过医院伦理委员会审批。
1.3 排除标准排除:1)既往有AIS史患者;2)社区获得性肺炎者;3)院内死亡及转院者;4)临床资料与检验结果不全者。
1.4 资料收集基于AIS 患者的电子病历信息,通过医院信息中心提取AIS 患者的临床资料与血液检测指标等数据。由3 名研究人员通过查阅电子病历,再次确认患者的临床特征资料,包括患者的一般情况(年龄、性别、意识障碍)、临床操作(是否插管)及治疗情况(包括保护神经、使用溶栓药、抗血小板、抗凝、降脂、降血压、降血糖)、既往史[包括慢性阻塞性肺病(chronic obstructive pulmonary disease,COPD)、高血压、糖尿病、吸烟史、饮酒史等]及血液检测值等。血液检测值指入院24 h 的检验资料,包括中性粒细胞、中性粒细胞百分比、单核细胞、红细胞比容、血红蛋白、血小板、血小板压积、血小板/淋巴细胞比值、淋巴细胞、血糖等。
1.5 统计学方法采用R 4.04 软件进行数据清洗与统计学分析与建模,正态分布的计量资料采用表示,偏态分布的计量资料采用[M(IQR)]表示,组间比较采用Mann-WhitneyU检验。计数资料采用百分数表示,组间比较采用χ2或Fisher′s精确检验,采用多因素Logistic 回归模型筛选危险因素,P=0.05为统计学差异的阈值。采用pROC包计算AUC值并绘制受试者工作特征曲线。
2 结果
2.1 单因素分析研究共纳入363例AIS合并SD患者,其中发生SAP者47例,非SAP者316 例。两组年龄、性别,插管情况,使用神经保护药、溶栓药、抗血小板、抗凝、降脂、降血压、降血糖等治疗情况,COPD、痴呆、糖尿病等既往史,红细胞比容、血红蛋白、PLR 等血液检测值等观察指标SAP 组与非SAP组比较,差异无统计学意义(P>0.05)。SAP组中性粒细胞、中性粒细胞百分比、血小板、单核细胞、血小板压积、中性粒细胞/淋巴细胞比值(NLR)、血红蛋白、红细胞比容等指标显著高于非SAP组(P<0.05),血糖、淋巴细胞与单核细胞比值显著低于非SAP 组(P<0.05),发生意识障碍的人数和饮酒、吸烟人数多于非SAP组(P<0.05)。见表1—2。
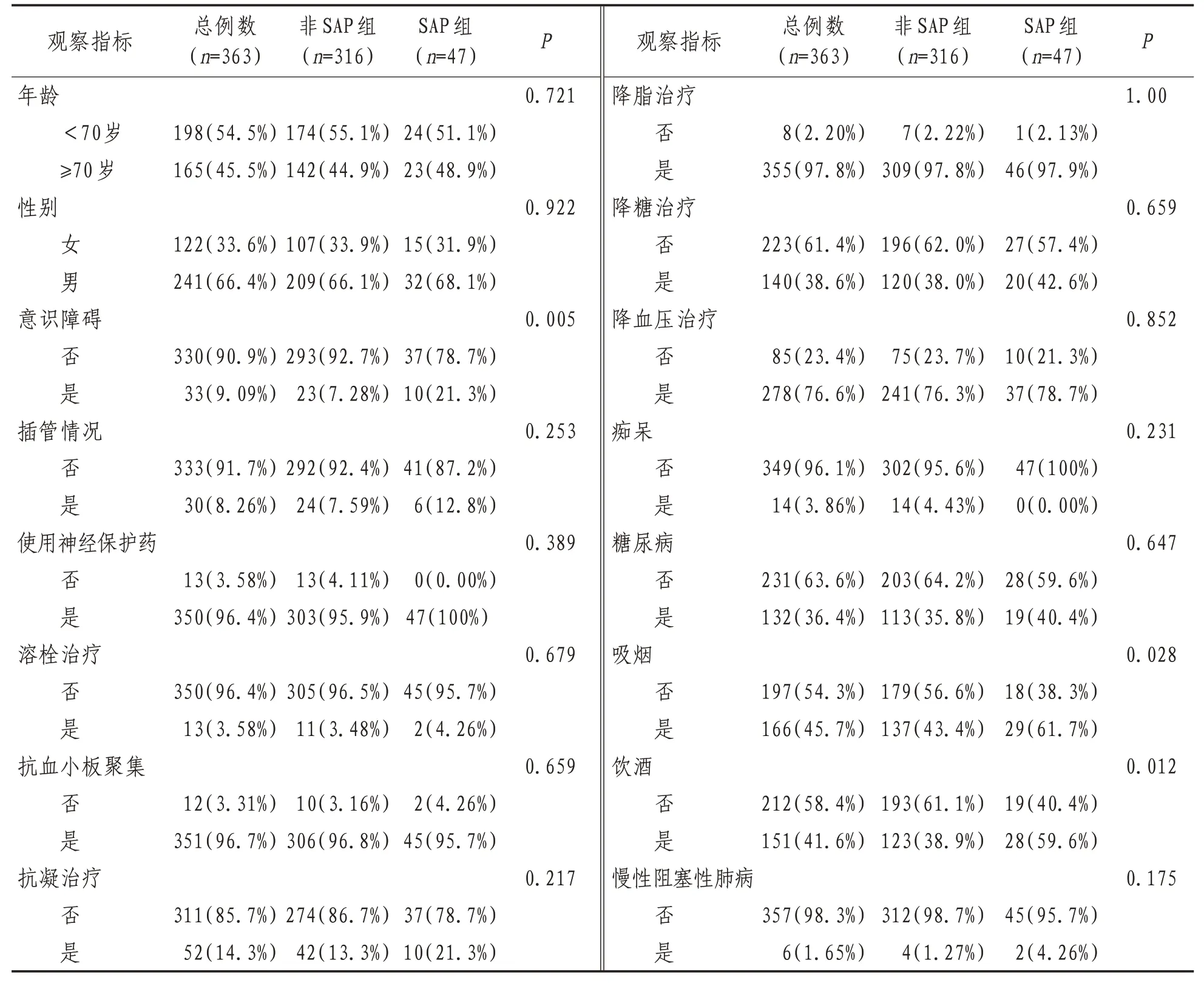
表1 两组临床特征比较[n(%)]

表2 两组血清检测值比较[M(IQR)]
2.2 SAP危险因素多因素Logistic回归分析将上述具有统计学差异的变量纳入多因素Logistic回归模型。结果发现,中性粒细胞、意识障碍、血糖是AIS-SD 患者发生SAP 的独立危险因素(OR分别为1.26、6.71、0.936,P<0.05)。见表3。
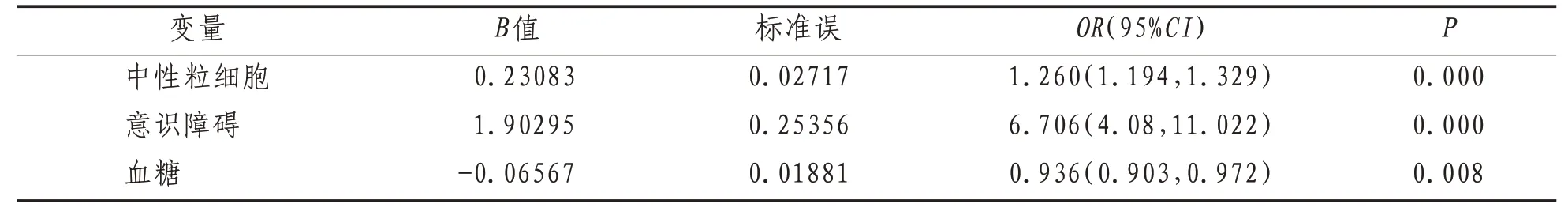
表3 多因素 Logistic回归分析
2.3 预测SAP发生的ROC曲线图基于是否有意识障碍,以及血糖、中性粒细胞是否异常这3 个独立危险因素构建SAP发生的ROC曲线图,分析提示中性粒细胞、意识障碍、血糖这3 个指标具有较好的预测效果,其ROC 曲线下面积(area under the curve,AUC)分别为0.752(95%CI[0.672,0.833])、0.570(95%CI[0.509,0.631])、0.614(95%CI[0.526,0.702]),而中性粒细胞、意识障碍及血糖三者结合预测值的AUC 为0.819(95%CI[0.7537,0.884]),预测临界值为0.495(95%CI[0.876,0.660]),优于其他单个指标的预测效果。见图1。
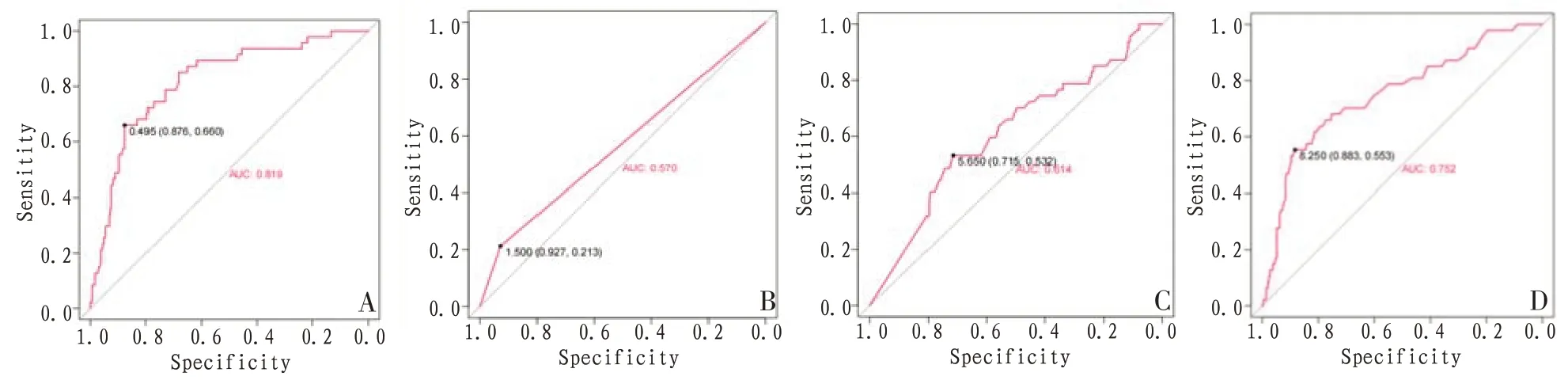
图1 不同危险因素的ROC曲线图
3 讨论
AIS 是我国致死率和致残率最高的一类疾病。在该病的进展过程中,SD 和SAP 是较为常见的两类并发症[7]。脑卒中合并不同程度吞咽困难的住院患者约占5%~26%[8],且SD 的发病率与年龄成正比,70 岁以上的老年吞咽障碍患病率达50%[9]。张为民、贾子善等[10-11]认为,当舌咽、迷走和舌下神经发生核性或核下性损害时,可出现真性延髓麻痹及双侧大脑皮质脑干束损害,最终导致假性延髓性麻痹而出现卒中后吞咽障碍。脑卒中引起脑内神经功能损伤及吞咽肌群不协调[12],使得AIS合并SD患者更容易发生饮水、纳食呛咳,进一步增加吸入性肺炎的发生风险[13]。因此,本研究回顾性分析363 例急性缺血性脑卒中合并吞咽障碍患者的临床资料,总结并发SAP 患者的血清检测值特点,并探究其对并发SAP 的预测价值,以期为及时识别SAP 高风险患者,采取针对性的预防和治疗措施,提高患者生存质量,加快康复进程提供参考依据。
本研究中363例患者SAP的发生率为12.95%,与既往关于SAP发病率的文献报道[14]一致。47例SAP 患者中以男性为主,且伴有饮酒、吸烟史。入院时超过90%的患者伴意识障碍、肢体偏瘫,均采取了保护神经、抗血小板聚集等治疗方法。多因素Logistic 回归分析显示,中性粒细胞、意识障碍、血糖是SAP 发生的独立危险因素。分析原因可能有以下几方面:1)中性粒细胞。在急性缺血性脑卒中早期,中性粒细胞在短时间内迅速向脑血管募集,引发局部炎症反应[15]。且随着中性粒细胞聚集的增多,局部炎症反应可通过交感神经通路和下丘脑-垂体-肾上腺轴变化进展为全身性炎症反应,增加SAP 发生的风险。然而,中性粒细胞具有灵敏度高、特异性低的特点,且易受混杂因素影响,这在一定程度上限制了其作为SAP 相关预测指标的应用,故而大多数学者采用NLR 来反映脑卒中后炎症水平的变化[16]。1 项队列研究结果表明[17],NLR值与SAP的严重程度呈正相关。脑卒中后免疫抑制改变,生长因子抑制和刺激中性粒细胞[18]、淋巴细胞凋亡,NLR 升高,增加了脑卒中患者对SAP 的易感性。2)意识障碍。伴有意识障碍的急性缺血性卒中患者的喉咽反射功能异常,喉肌协调性下降,导致吞咽、咳嗽等等生理反射较正常时有所减弱或消失,患者容易在纳食、饮水时出现部分食物或咽喉道、胃肠分泌物反流误吸。与此同时,呼吸道分泌物排除困难,也是引起SAP的重要诱因之一[19-20]。3)血糖。研究表明,高糖状态容易引起颈动脉粥样硬化,进而导致大脑动脉管腔狭窄或闭塞,血流量减少,脑组织供血供氧不足,最终引发脑组织坏死和脑血管疾病[21]。此外,血糖波动可引起氧化应激反应、释放活化炎性因子诱发多器官功能损害[22]。肿瘤坏死因子α(TNF-α)等炎性因子在高血糖诱导下表达增加,与肺组织的TNF-α 受体结合后,直接损伤肺血管内皮细胞;并通过上调肺血管内皮细胞间黏附分子1 的表达,使肺毛细血管通透性增加,当白细胞聚集到肺部炎症部位时,导致SAP[23]。
为进一步探究AIS合并SAP的最佳预测因素,本研究采用ROC 曲线进行分析。分析结果提示,中性粒细胞ROC 曲线的AUC 为0.752(95%CI[0.672,0.833]),其最佳预测值是8.25,其敏感度为0.883,特异度为0.553;意识障碍ROC 曲线的AUC 为0.570(95%CI[0.509,0.631]),其最佳预测值是1.50,其敏感度为0.927,特异度为0.213;血糖ROC曲线的AUC为0.614(95%CI[0.526,0.702]),其最佳预测值是5.65,其敏感度为0.715,特异度为0.532。多因素综合ROC 曲线AUC 为0.819(95%CI[0.754,0.884]),其最佳预测值是0.495,其敏感度为0.876,特异度为0.660。提示运用血清检测值预测AIS 合并SD 患者发生SAP 的患病概率时,中性粒细胞的敏感度最高,多因素综合预测的特异度最高,有助于识别SAP 发生的潜在风险。而多因素综合的预测结果有助于同时降低发生误诊和漏诊的风险,预测价值更优。
综上所述,在AIS合并SD患者中有意识障碍,既往有吸烟史和饮酒史,血液检测值提示中性粒细胞、中性粒细胞百分比、单核细胞、血红蛋白、血小板、血小板压积、NLR、血糖、LMR 异常是并发SAP的危险因素。而合并意识障碍及中性粒细胞、血糖异常是SAP 发生的独立危险因素,三因素综合分析有利于预测SAP 的发生风险,为临床工作者对患者评估病情,提前采取合理且具有针对性的防治措施提供参考。

