GLR、RDW/SC对急性胰腺炎严重程度的预测价值
曹海明 李昌平 张珂瓈 童静 谭珠俐
(1.西南医科大学附属医院消化内科,四川 泸州 646000;2.四川省医学科学院·四川省人民医院,四川 成都 610072)
急性胰腺炎[1](Acute oancreatitis, AP)是一种常见且极易导致严重的全身并发症的胃肠道疾病,死亡率高。截至到2019年,全球范围内急性胰腺炎的发病率[2]为3.48/1万,尤其在男性和老年患者中,急性胰腺炎的病死率更高,疾病负担更重。目前有研究表明葡萄糖与淋巴细胞比值(Glucose to lymphocyte ratio, GLR)、红细胞分布宽度与血清钙离子比值(Red blood cell distribution width to serum calciumion ratio, RDW/SC)[3-4]对急性胰腺炎具有一定诊断价值,但相关的研究相对较少,本研究探讨RDW/SC及GLR诊断中-重症急性胰腺炎(Moderately severe acute pancreatitis+severe acute pancreatitis, M-SAP)预测价值,并探讨两者对AP相关并发症的影响,为临床诊治提供依据。
1 资料与方法
1.1 一般资料 选取西南医科大学附属医院消化内科2020年4月—2022年4月收治的急性胰腺炎患者371例,分为轻症急性胰腺炎(Moderately severe acute pancreatitis,MAP)组(220例) 和中-重症急性胰腺炎(M-SAP)(中度重症AP+重症AP)组(151 例)。
1.2 纳入、排除标准 ①急性胰腺炎的诊断及严重程度符合2012年修订的亚特兰大国际共识[5]。②急性胰腺炎相关并发症相关诊断标准:通过CT或MRI确诊胸腔积液、胰腺坏死、胰周液体积聚。排除标准:①排除年龄<18岁及慢性胰腺炎患者。②排除病史资料不全及合并肿瘤或合并慢性肝肾功能不全的AP患者。③排除近期有大量饮酒史及服用肝脏毒性药物的AP患者。肝损伤标准[6]:丙氨酸氨基转移酶(ALT)和/或天冬氨酸氨基转移酶(AST)升高3×参考范围(ULN)或以上定义为肝细胞型肝损伤,碱性磷酸酶(ALP)或谷氨酰转肽酶(Glutamyltranspeptidase,GGT)升高2×ULN以上定义为胆管细胞型肝损伤,二者兼有称为混合型肝损伤。所有患者均签署知情同意书,并经过西南医科大学附属医院伦理委员会批准。
1.3 资料收集 收集两组的临床相关资料,包括性别、年龄、住院时间、住院花销、是否合并高血压、吸烟史、饮酒史、糖尿病、脂肪肝,入院24 h内TG、HDL-C、FPG、WBC、中性粒细胞数(Neutrophile granulocyte,NEU)、淋巴细胞数(Lymphocyte,LYM)、单核细胞数(Monocyte,MONO)、红细胞体积分布宽度(Red blood cell volume distribution width,RDW)、PLT、血清钙(Serum calcium,SC)、白蛋白(ALB)、急性胰腺炎严重程度床边指数评分(Bed-side index for severity in acute pancreatitis Scoring Syatem,BISAP);计算RDW/SC=RDW(%)/SC(mmol/L)、GLR=FPG(mmol/L)/LYM(109/L)。
2 结果
2.1 一般资料及临床指标 M-SAP组患者年龄、WBC、NEU、RDW、FPG、GLR、RDW/SC、BISAP评分、住院花销、住院时间均高于MAP组,LYM、ALB、SC低于MAP组(均P<0.05);而两组间性别、高血压病史比例、糖尿病病史比例、脂肪肝病比例、吸烟史比例、饮酒史比例、MONO、PLT、TG、HDL-C差异均无统计学意义(P>0.05)。371例AP患者中合并胸腔积液115例(40.0%),合并急性胰周液体聚集168例(45.3%),合并胰腺坏死70例(18.9%),合并急性肝损伤75例(20.2%)。见表1。
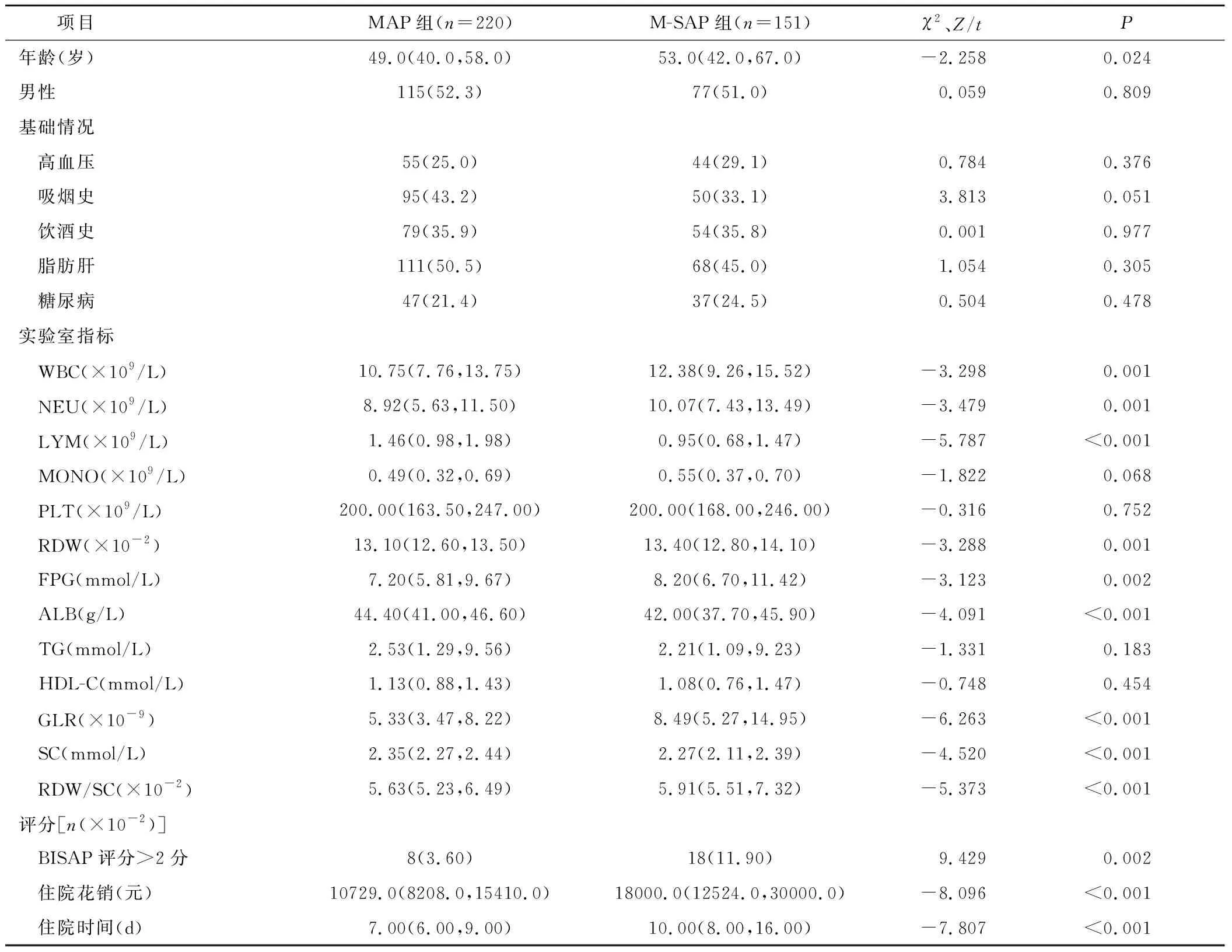
表1 两组主要基线指标比较[n(×10-2),M(P25,P75)]Table 1 Comparison of the main baseline indicators between the two groups
2.3 M-SAP的多因素Logistic回归分析 以是否发生M-SAP(是=1,否=0)为因变量,以GLR四分位数(Q1、Q2、Q3、Q4)、RDW/SC(四分位数q1、q2、q3、q4)为自变量纳入回归分析,在未校正及校正年龄、性别(男=1,女=0)、吸烟史(有=1,无=0)、饮酒史(有=1,无=0)、脂肪肝(有=1,无=0)、糖尿病(有=1,无=0)后,RDW/SC、GLR第3、第4四分位数组发生M-SAP的风险高于第1四分位数组(P<0.05),第2四分位数组与第1四分位数组差异无统计学意义(P>0.05);校正WBC、NEU、LYM、MONO、RDW、PLT、FPG、SC后,RDW/SC的第3、第4四分位数组发生M-SAP的风险仍高于第1四分位数组(P<0.05),而GLR的第2、3、第4四分位数组发生M-SAP的风险均高于第1四分位数组(P<0.05)。见表2、表3。

表2 GLR对发生M-SAP的多因素Logistic回归分析Table 2 Multi-factor logistic regression analysis of GLR on the occurrence of M-SAP
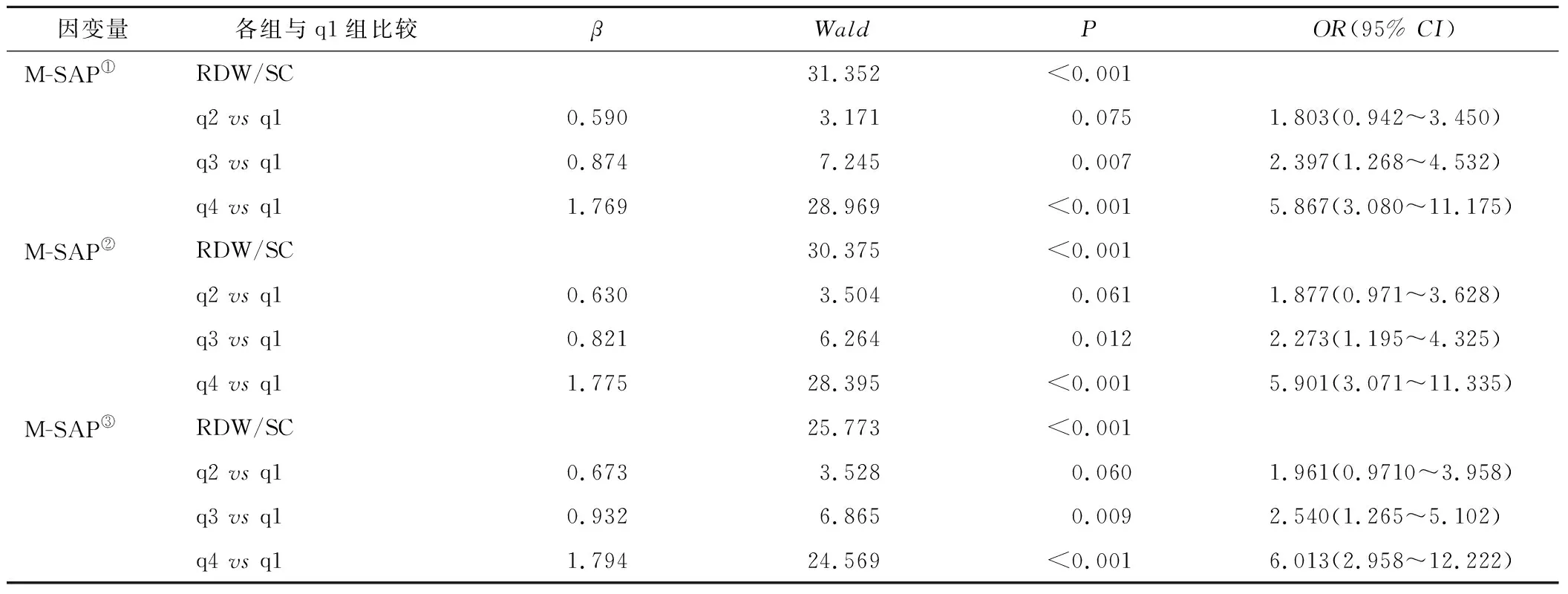
表3 RDW/SC对发生M-SAP的多因素Logistic回归分析Table 3 Multi-factor logistic regression analysis of RDW/SC on the occurrence of M-SAP
2.4 RDW/SC、GLR对M-SAP的预测价值 ROC曲线显示,RDW/SC曲线下面积为0.664,RDW/SC最佳截断值为5.8874×10-2,灵敏度为0.530,特异度为0.768,GLR曲线下面积0.693(95%CI:0.643~0.739),GLR的最佳截断值为6.9126×10-9,灵敏度为0.675,特异度为0.645,RDW/SC联合GLR曲线下面积为0.742,灵敏度为0.821,特异度为0.527,且二者联合预测M-SAP大于单独预测价值,差异均有统计学意义(P<0.05)。见表4、图1。
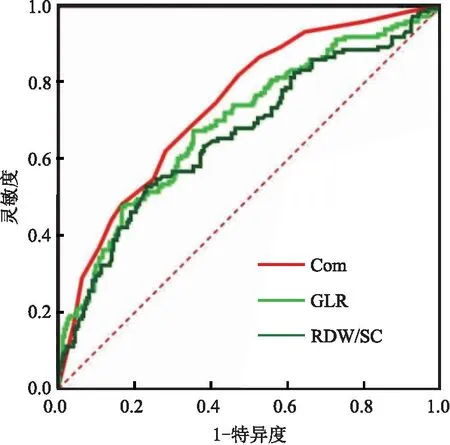
图1 GLR、RDW/SC、GLR联合RDW/SC预测M-SAP的 ROC曲线Figure 1 GLR, RDW/SC, GLR combined with RDW/SC ROC curves for predicting moderate-to-severe acute pancreatitis注:Com.GLR联合RDW/SC。

表4 预测M-SAP的ROC曲线结果Table 4 Predicted ROC curve results for M-SAP
2.5 RDW/SC、GLR与AP并发症的Logistic回归分析 将RDW/SC四分位数分组、GLR四分位数分组、分别为自变量纳入多因素Logistic回归分析,分别分析发生胸腔积液(Pleural effusion,PE)、急性胰周液体聚集(Acute peripancreatic fluid collection,APFC)、胰腺坏死(Infected pancreatic necrosis,IPN)、急性肝损伤(Acute liver injury,ALI)(因变量赋值:有=1,否=0)的影响因素,结果显示,q2、q3、q4组并发胸腔积液的发病风险高于q1组,q4组并发急性胰周液体积聚及胰腺坏死发病风险均高于q1组(P<0.05),q2、q3组均与q1组差异无统计学意义(P>0.05);Q4组并发胸腔积液及急性肝损伤发病风险均高于Q1组(P<0.05),Q2、Q3组均与Q1组差异无统计学意义(P>0.05);Q4、Q2组并发急性胰周液体积聚发病风险高于Q1组(P<0.05),Q3组与Q1组差异无统计学意义(P>0.05);GLR与并发胰腺坏死无关联(P>0.05),RDW/SC与并发急性肝损伤无关联(P>0.05)。见表5。
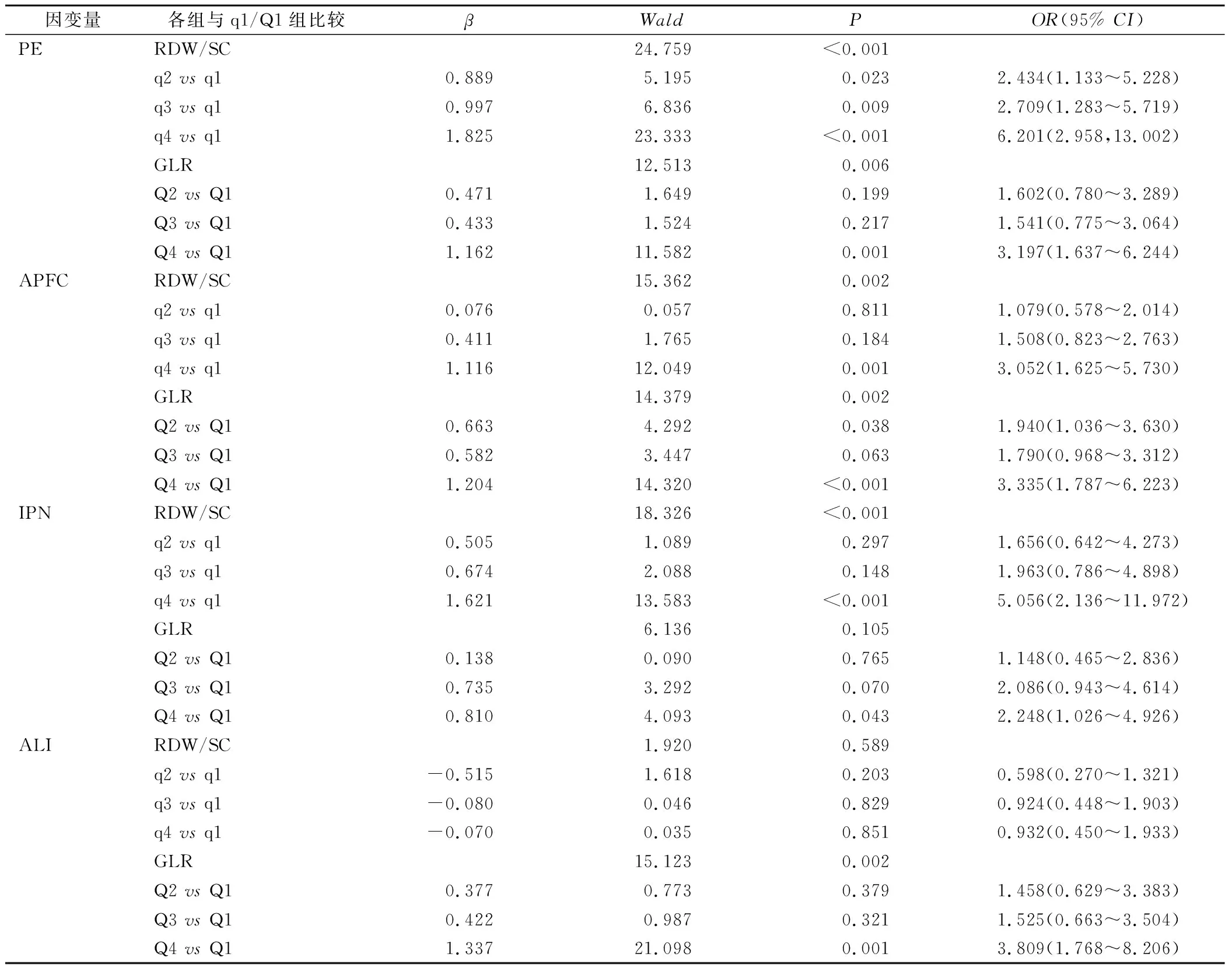
表5 GLR、RDW/SC对AP并发症的Logistic回归分析Table 5 Logistic regression analysis of GLR, RDW/SC on AP complications
3 讨论
急性胰腺炎病情进展迅速,产生的炎症风暴会影响全身多个系统,导致致命性的并发症,在日常生活中十分常见,给患者带来极大的经济和身体压力。因此早期正确诊断和评估AP显得尤为重要。目前公认的AP评分有急性急性胰腺炎严重程度估计指标(RANSON)评分、急性胰腺炎CT严重指数(CTSI)评分、BISAP评分、急性生理学慢性健康状况评分(Acute physiology and chronic health evaluation, APACHE)[7-8]等,经过临床的反复应用,被证实有着比较精准的实用价值,但也存在一些局限性,如项目繁多、时限长、花费高等,而GLR、RDW/SC作为一种新型的炎症指标被证明与多种疾病相关,其中也包括急性胰腺炎。
本研究通过比较MAP与M-SAP组的实验数据发现,GLR、RDW/SC在M-SAP组明显高于MAP组,且差异有统计学有意义,并且通过多因素logistic分析发现二者均为M-SAP发生的独立危险因素。RDW为红细胞宽度变异指数,反应红细胞的体积变化,最早应用于血液系统疾病[9]诊断,但近期大量的研究[10-15]证明,RDW与心脑血管病、呼吸系统疾病、血液系统疾病等相关,张晓芳等[16]研究发现RDW对SAP患者的预后价值优于APACHE和序贯器官衰竭(SOFA)评分,推测其相关的可能机制如下:AP时会激活机体的炎症系统,产生大量的炎症因子(TNF、IL-10等),会抑制红细胞成熟、改变红细胞半衰期[17]、抑制白蛋白生成造成贫血[18]、铁代谢紊乱,抑制造血功能[19],从而改变红细胞大小的异质性,故而RDW可作为炎症预测因子[20]。近期的一篇Meta[21]分析发现RDW作为对于预测AP的严重程度及死亡率具有一定的价值。Azita等[22]发现RDW预测AP死亡率的ROC面积为0.757,敏感度为0.67,特异度为0.90。以往的研究证明低钙血症经常预示着AP不良结局的发生,其原理可能与胰蛋白酶原的腺泡内激活可能导致自身消化产生游离脂肪酸,这与钙结合的皂化作用[23]有关。Mrata[24]及王先令等[25]研究发现将RDW与SC结合形成一种新的指标RDW/SC,预测重症AP,RDW/SC也展示出了不错的预测效能。
GLR越高,意味更高的空腹血糖和更低的淋巴细胞数,其反应炎症状态、免疫功能不全的状态。AP作为一种代谢性疾病,经常合并糖代谢及脂代谢的紊乱,有研究表明,更高的FPG与AP的严重程度相关,推测其可能的与下列因素相关:①高血糖及高血脂导致血液粘稠度增高,导致胰腺微循环障碍[26-27]。②高血糖导致胆囊排空障碍[28],oddis括约肌功能障碍等。而淋巴细胞是参与先天性和适应性免疫的重要白细胞群。它们占循环中总白细胞的20%~50%,由自然杀伤细胞、自然杀伤T细胞、先天淋巴细胞、T细胞和B细胞组成,则直接反应机体免疫状态,在AP时机体的各项免疫明显受到抑制。有相关研究[29-32]表明,GLR与胆囊癌、肺癌、胰腺癌、甲状腺癌的生存时间有一定预测价值,且张硕等[3]研究表明,GLR时AP并发ARDS的独立危险因素,对临床治疗有指导价值。GLR可以作为一种炎症预测因子,反应全身的糖代谢及免疫状态。
本研究发现,GLR、RDW/SC对于预测AP并发胸腔积液、急性胰周液体聚集均为独立预测因子。其中GLR是AP并发急性肝损伤的危险因子,推测其原因可能与AP时:①产生大量炎症因子[33]进入肝脏,直接导致肝脏损伤。②胰腺水肿堵塞胆管加剧肝脏损伤,炎症因子刺激,导致白蛋白的合成减少[34]等因素相关。
BISAP评分作为AP常用的测评标准之一,在临床中对于AP有着较好的灵敏度及特异度,本研究中通过相关分析发现AP患者RDW/SC GLR水平与BISAP评分呈正相关,说明AP患者病情越严重,RDW/SC、GLR水平越高。本研究中通过ROC曲线分析显示在预测M-SAP中,RDW/SC联合GLR预测能力高于单项总胆红素(TBIL)及单项RDW/SC,二者联合预测重症AP的AUC=0.742,敏感度=0.821,特异度=0.527,提示二者联合的预测M-SAP有较大价值。
4 结论
本研究结果提示,RDW/SC、GLR对于发生M-SAP有一定的预测价值,且经济、实用、有效、快速获得,有望成为M-SAP及其并发症简单有效的预测指标,二者联合应用可增高预测价值。然而本研究为单中心的回顾性研究,样本数量不足,尚需前瞻性、多中心、大样本的临床研究进一步完善。

