冠心病合并糖尿病病人行非体外循环下冠状动脉搭桥术的有效性和安全性
孟祥宽 王丕杉 金琪琳 王坡 房磊 曹向戎
摘要 目的:评估冠心病合并糖尿病病人行非体外循环下冠状动脉搭桥术(OPCABG)的有效性和安全性。方法:回顾性分析2016年4月—2021年5月北京市大兴区人民医院心脏中心心外科收治的298例冠心病病人的临床资料,根据是否合并糖尿病将其分为不合并糖尿病组(A组,193例)、合并糖尿病组(B组,105例)。两组均经围术期常规治疗,并行OPCABG。比较两组一般资料;比较手术前后两组凝血功能;比较两组围术期一般情况及术后并发症、二次插管率、二次开胸率及病死率。结果:B组高血压、高脂血症、心肌梗死病史占比高于A组,但差异无统计学意义(P>0.05),其他一般资料年龄、性别、体质指数(BMI)、心肌梗死病史、心力衰竭病史、脑血管病史、慢性阻塞性肺疾病(COPD)病史、左室射血分数(LVEF)、左室舒张末期内径(LVEDD)、左室收缩末期内径(LVESD)比较,差异均无统计学意义(P>0.05)。两组手术前后D-二聚体(D-D)水平、凝血酶时间(TT)、活化部分凝血酶时间(APTT)比较差异均无统计学意义(P>0.05)。B组住院时间长于A组(P<0.05);两组手术时间、搭桥吻合口数量、使用球囊反搏、术后24 h引流量、术后呼吸机使用时间比较,差异均无统计学意义(P>0.05)。B组肺部感染率高于A组(P<0.05);两组术后脑卒中、心律失常、切口愈合不良、肾功能异常发生率比较,差异均无统计学意义(P>0.05)。两组术后二次插管率、二次开胸率、病死率比较,差异均无统计学意义(P>0.05)。结论:尽管合并糖尿病可能延长冠心病病人住院时间、增加肺部感染风险,但并未导致OPCABG围术期相关风险增加,冠心病合并糖尿病病人经科学地控制病情后,仍可安全地进行OPCABG。
关键词 冠心病;糖尿病;非体外循环下冠状动脉搭桥术;并发症
doi:10.12102/j.issn.1672-1349.2024.01.032
冠心病是临床常见的心血管疾病,是非传染性疾病中主要致死疾病之一,多发于40岁以上中老年人群,糖尿病是冠心病的等危症之一,二者存在因果关系,糖代谢紊乱可增加心血管疾病发病及病死风险。有研究显示,超过75%的糖尿病病人死于并发冠心病[1-2]。近年来,随着国民油脂及精细糖类摄入量不断增加,冠心病及糖尿病的发病率均不断攀升,冠心病合并糖尿病病人已成为冠状动脉搭桥术的常见人群[3]。非体外循环下冠状动脉搭桥术(off-pump coronary artery bypass grafting,OPCABG)被认为是现阶段安全程度较高的一种常见冠状动脉搭桥术,可使高龄、高危病人明显获益[4]。然而,OPCABG对于合并糖尿病病人的预后及风险性研究相对缺乏,目前尚无统一定论。本研究通過回顾性分析在北京市大兴区人民医院行OPCABG的298例冠心病病人的一般资料,比较其中合并糖尿病及非糖尿病病人的基本资料、手术指标及术后风险相关指标,评估糖尿病是否会增加OPCABG的近期风险。
1 资料与方法
1.1 研究对象
回顾性分析2016年4月—2021年5月北京市大兴区人民医院心脏中心心外科收治的298例冠心病病人的临床资料,根据是否合并糖尿病将其分为不合并糖尿病组(A组,193例)、合并糖尿病组(B组,105例)。纳入标准:1)符合《临床冠心病诊断与治疗指南》[5]中冠心病的诊断标准,经实验室检查及冠状动脉造影证实;2)糖尿病诊断参照《现代糖尿病诊断治疗学》[6]中糖尿病的诊断标准,经血糖监测证实;3)有手术指征,行OPCABG;4)术前肌钙蛋白水平正常;5)临床资料完整。排除标准:1)有经皮冠状动脉介入术(percutaneous coronary intervention,PCI)史或体外循环冠状动脉旁路移植术(conventional pump coronary artery bypass grafting,CCABG)史;2)有心脏手术史;3)急性心肌梗死、先天性心脏病、合并瓣膜性心脏病;4)需长期透析的慢性肾脏病;5)无法控制的严重基础性疾病;6)恶性肿瘤病人。本研究获得医院伦理委员会批准。
1.2 方法
1.2.1 围术期治疗方案
1)术前均进行糖尿病筛查,针对已确诊的病人监测空腹血糖与餐后血糖,结合入院前控糖方案对血糖进行控制。血糖控制效果不理想的病人加用短效胰岛素,控制餐后2 h血糖<11.1 mmol/L。术后在拔除气管插管前,每2 h监测1次血糖,血糖控制效果不理想的病人加用短效胰岛素,根据血糖变化动态调整剂量,维持空腹血糖>5.6 mmol/L且<11.1 mmol/L。2)术后体温>38.5 ℃或并发肺部感染的病人,进行痰培养、血培养及药敏实验,采用针对性抗生素治疗。3)术前、术后7 d常规复查心脏彩超,术前2周戒烟。4)术前合并高血压的病人使用药物控制舒张压≤90 mmHg、收缩压≤150 mmHg。5)针对合并慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)、慢性支气管炎等呼吸系统疾病的病人,采用雾化吸入、给予抗生素等控制呼吸系统炎症。
1.2.2 手术方式
静脉加吸入复合麻醉,针对左心功能不全病人,放置Swan-Ganz导管对肺动脉压及心排血量进行监测。分别经一侧颈外静脉、桡动脉建立中心静脉、动脉通道。保持病人平卧体位,经左侧小腿踝部向大腿游离,取下长度足够的大隐静脉,常规缝合切口。于胸骨正中切口,纵向劈开胸骨,游离左侧乳内动脉,肝素化后离断乳内动脉远端,纱布包裹;以“I”形切开心包,悬吊心底部,显露前降支段靶血管区,采用心表固定器固定,切开冠状动脉,置入分流栓(1.5 mm),将左乳内动脉远端侧吻合至前降支段靶血管区,升主动脉经侧臂钳打孔,经6-0 prolene线行近端吻合。术毕用鱼精蛋白将肝素中和。按照冠状动脉病变程度从重到轻的原则进行吻合。止血后,在心包及纵膈处各放置一根引流管,采用钢丝固定6根胸骨,根据病人实际情况决定是否采用主动脉内球囊反搏。
1.3 观察指标
1.3.1 一般资料
比较两组年龄、性别、体质指数(body mass index,BMI)、高血压、高脂血症、心肌梗死病史、心力衰竭病史、脑血管病史、COPD病史、冠状动脉病变情况、心功能分级、左室射血分数(left ventricular ejection fraction,LVEF)、左室舒张末期内径(left ventricular end-diastolic volume diameter,LVEDD)、左室收缩末期内径(left ventricular end-systolic volume diameter,LVESD)。
1.3.2 凝血功能
术前、术后7 d取病人空腹静脉血5 mL,采用酶联免疫吸附法检测血浆D-二聚体(D-dimer,D-D),凝固法检测血浆凝血酶时间(thrombin time,TT)、活化部分凝血酶时间(activated partial thromboplastin time,APTT)。
1.3.3 围术期一般情况
比较两组手术时间、搭桥吻合口数量、使用球囊反搏、术后24 h引流量、术后呼吸机使用时间、住院时间。
1.3.4 术后并发症
比较两组住院期间脑卒中、心律失常、切口愈合不良、肺部感染及肾功能异常等并发症发生情况。
1.3.5 预后
术后二次插管率、二次开胸率、病死率。比较两组术后30 d内二次插管率、二次开胸率及病死率。
1.4 统计学处理
采用SPSS 21.0软件进行统计学分析。符合正态分布的定量资料以均数±标准差(x±s)表示,采用t检验;定性资料用例数和百分率表示,采用χ2檢验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组一般资料比较
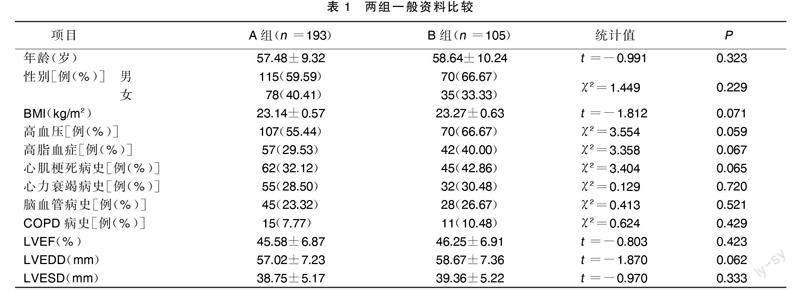
B组高血压、高脂血症、心肌梗死病史占比高于A组,但差异无统计学意义(P>0.05),其他一般资料年龄、性别、BMI、心肌梗死病史、心力衰竭病史、脑血管病史、COPD病史、LVEF、LVEDD、LVESD比较,差异均无统计学意义(P>0.05)。详见表1。
2.2 两组手术前后凝血功能比较
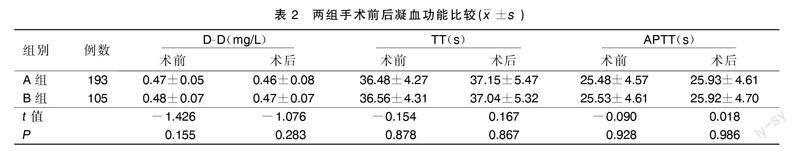
两组手术前后D-D、TT、APTT比较差异均无统计学意义(P>0.05)。详见表2。
2.3 两组围术期一般情况比较
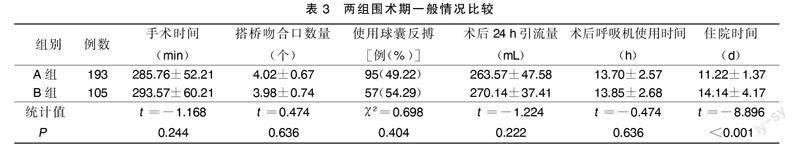
B组住院时间长于A组(P<0.05);两组手术时间、搭桥吻合口数量、使用球囊反搏、术后24 h引流量、术后呼吸机使用时间比较,差异均无统计学意义(P>0.05)。详见表3。
2.4 两组术后并发症发生情况比较
B组肺部感染率高于A组(P<0.05);两组术后脑卒中、心律失常、切口愈合不良、肾功能异常发生率比较,差异均无统计学意义(P>0.05)。详见表4。
2.5 两组预后情况比较
两组术后二次插管率、二次开胸率、病死率比较,差异均无统计学意义(P>0.05)。详见表5。
3 讨 论
冠心病是由冠状动脉粥样硬化引发的缺血性心脏病,以发病率高、发病急骤为主要特征,可诱发心律失常、二尖瓣脱垂、心力衰竭及心源性休克等危重症,严重威胁病人生命健康[7-8]。糖尿病病人在高血糖的作用下,血管内皮细胞缓慢损伤,皮下胶原外溢入血,血小板因而聚集、黏附,血管舒张频率降低,糖代谢紊乱导致糖基化终末产物增多,加速氧化应激反应,招募免疫细胞在损伤内皮处积聚,加剧血管内皮细胞损伤,加重冠状动脉粥样硬化发展;同时高血糖可引发心肌代谢、功能及结构改变,引发心肌细胞外基质重构,促进心肌组织纤维化,导致冠心病合并糖尿病病人病变较非糖尿病病人更严重且累及血管更多,更易诱发心肌梗死[9-10]。
CCABG是公认的最有效的治疗冠心病的手术方法之一,具有手术操作时间充裕、视野良好、血管吻合条件好等诸多优势,可有效提高病人生存率,改善病人心功能,同时远期预后良好。但其心脏停搏打破了机体正常生理平衡,可引发心肌代谢、功能及结构改变,促进心肌细胞外基质重构,导致心肌组织纤维化,增加合并糖尿病的冠心病病人术后并发症及病死风险[11]。OPCABG在不影响心脏搏动的前提下,直接为病人吻合移植血管,尽管手术难度较高,但可减轻CCABG术后应激反应,避免血糖大幅度升高、体内炎性因子增加,降低全身炎症反应综合征等风险,同时可降低心、脑、肾及肺等多个脏器损伤发生率[12]。
本研究结果显示,B组住院时间长于A组,肺部感染发生率高于A组,提示糖尿病可能延长冠心病OPCABG术后住院时间,增加病人院内肺部感染的风险。分析原因为:1)合并糖尿病的冠心病病人病情较为复杂,冠心病病史较长,多数病人术前合并全身性疾病(如糖尿病肾病、外周血管疾病),加剧术后炎症反应,延长恢复时间。耿旭等[13]研究发现,合并糖尿病的冠心病病人氧化应激水平高于单纯冠心病病人,且冠状动脉病变加重,随着冠状动脉病变支数增加,氧化应激水平升高。此外,冠心病合并糖尿病普遍存在于老年人群,身体机能退化,加之营养不良、长期高血糖及治疗不规范等导致免疫力降低,增加耐药菌属感染风险。有研究显示,老年冠心病合并糖尿病病人医院感染的发生率为10.67%,发生率较高[14]。此外,黄英等[15]在分析冠心病合并心力衰竭病人医院感染病原学特点及影响因素时发现,312例冠心病合并心力衰竭病人医院感染率为9.62%,以呼吸系统感染为主,且合并糖尿病是导致医院感染的影响因素。2)住院时间的延长、心脏手术有创性强、应用呼吸机时间长、有创操作多及术后低蛋白水平等因素,将进一步增加肺部感染风险。研究认为,住院时间是院内感染的独立危险因素[16-17]。因此,控制冠心病合并糖尿病病人住院时间对于降低院内感染率具有积极作用。此外,本研究中,两组手术前后凝血功能,围术期一般情况,术后脑卒中、心律失常、切口愈合不良、肾功能异常发生率,术后二次插管率、二次开胸率、病死率比较,差异均无统计学意义,提示在术前血糖控制效果达标的前提下行OPCABG手术,并不会导致围术期相关风险增加,对于合并糖尿病的冠心病病人仍然具有较高的安全性。
综上所述,尽管合并糖尿病可能延长冠心病病人住院时间、增加肺部感染风险,但并未增加OPCABG围术期相关风险,糖尿病病人经科学地控制病情后,仍可安全地进行OPCABG。本研究属于回顾性分析,并对入选样本进行严格筛选,尽可能将冠状动脉支架置入史、恶性肿瘤病人及术前合并严重基础性疾病的病人排除,但整体样本量较小,结果可能存在一定偏倚,今后仍需要大量临床数据佐证OPCABG应用于合并糖尿病的冠心病病人的安全性。
参考文献:
[1]ARNOLD S V,BHATT D L,BARSNESS G W,et al.Clinical management of stable coronary artery disease in patients with type 2 diabetes mellitus:a scientific statement from the American heart association[J].Circulation,2020,141(19):e779-e806.
[2]FERRANNINI G,MANCA M L,MAGNONI M,et al.Coronary artery disease and type 2 diabetes:a proteomic study[J].Diabetes Care,2020,43(4):843-851.
[3]GLOVACI D,FAN W J,WONG N D.Epidemiology of diabetes mellitus and cardiovascular disease[J].Current Cardiology Reports,2019,21(4):21.
[4]LORUSSO R,BARI G,DI MAURO M,et al.The eternal dilemma of OPCABG versus ONCABG continues:superior,equal,inferior or just different?[J].Journal of Cardiovascular Medicine,2022,23(8):559-560.
[5]颜红兵,马长生,霍勇.临床冠心病诊断与治疗指南[M].北京:人民卫生出版社,2010:15-16.
[6]马学毅.现代糖尿病诊断治疗学[M].北京:人民军医出版社,2007:19-20.
[7]CASE B C,WAKSMAN R.Coronary heart disease:have we reached a plateau in primary prevention?[J].Journal of the American Heart Association,2020,9(7):e04963.
[8]INGEBRIGTSEN T S,MAROTT J L,VESTBO J,et al.Coronary heart disease and heart failure in asthma,COPD and asthma-COPD overlap[J].BMJ Open Respiratory Research,2020,7(1):e000470.
[9]GOODARZI M O,ROTTER J I.Genetics insights in the relationship between type 2 diabetes and coronary heart disease[J].Circulation Research,2020,126(11):1526-1548.
[10]LEE J C,LYALL D G,WEE Y S.Coronary atherosclerosis and malignancies in diabetic patients[J].Cardiology,2021,146(6):737-738.
[11]KUWAHARA G,TASHIRO T.Current status of off-pump coronary artery bypass[J].Annals of Thoracic and Cardiovascular Surgery,2020,26(3):125-132.
[12]SUN L F,ZHOU M J,JI Y M,et al.Off-pump versus on-pump coronary artery bypass grafting for octogenarians:a meta-analysis involving 146 372 patients[J].Clinical Cardiology,2022,45(4):331-341.
[13]耿旭,周開恩,李倩,等.2型糖尿病合并冠心病病人冠状动脉病变程度和MDA及SOD的相关性研究[J].蚌埠医学院学报,2022,47(9):1214-1216.
[14]何淑珍,骆莉萍,阮丹.老年冠心病合并糖尿病患者医院感染的临床特点及预防对策[J].解放军预防医学杂志,2019,37(6):38-39;41.
[15]黄英,周英艳,吴琴,等.冠心病合并心力衰竭患者医院感染病原学特点及影响因素[J].中华医院感染学杂志,2019,29(18):2783-2786.
[16]段金旗,马丽琼,林艳,等.急诊科重症患者院内感染临床特征分析[J].中国病原生物学杂志,2020,15(1):99-102.
[17]张泽琼,谭淦珊,王述军,等.骨科创伤患者院内创面多重耐药菌感染的危险因素分析[J].中华创伤杂志,2021,37(8):726-732.
(收稿日期:2022-11-30)
(本文编辑郭怀印)
基金项目 北京市大兴区人民医院科研课题(No.42022138401)
引用信息 孟祥宽,王丕杉,金琪琳,等.冠心病合并糖尿病病人行非体外循环下冠状动脉搭桥术的有效性和安全性[J].中西医结合心脑血管病杂志,2024,22(1):168-171.

