血管内介入治疗肝脏破裂出血
常中飞 李强 刘凤永 段峰 王志军 张国栋 王茂强
·综述·
血管内介入治疗肝脏破裂出血
常中飞 李强 刘凤永 段峰 王志军 张国栋 王茂强
肝破裂分自发性和创伤性两种,自发性肝破裂是指无明确的外伤史而发生的破裂,创伤性肝破裂则是由腹部外伤所引起,其发生率在各种腹部损伤中约占15.0%~20.0%,单纯性肝外伤死亡率约为9%,合并多个脏器损伤和复杂性肝外伤的死亡率可高达50.0%[1-3]。近20年来,肝动脉栓塞术在治疗肝脏外伤方面逐渐受到重视,在循环稳定的肝脏外伤患者中,CT检查发现有9%的患者存在动脉期对比剂外溢,这部分患者中有81.0%需要行肝动脉栓塞或外科干预。另外,对于循环不稳定、预期外科止血困难或手术干预风险很高的患者,在实施维持生命体征稳定措施的同时进行急诊肝动脉栓塞术有其优势[4]。我们根据临床需要,对肝破裂伤的介入诊疗做长期、大量的临床工作,现将肝动脉介入治疗肝破裂伤的经验介绍如下:
肝破裂伤的病因及病理分型
按致伤原因肝创伤分为开放性损伤和闭合性损伤。开放性损伤一般有刀刺伤、火器伤等。刀刺伤相对较轻,病死率低。火器伤是由火药做动力发射的弹射物(弹丸、弹片、弹珠)所致的开放性损伤,在战伤中多见。腹部闭合性损伤以钝性损伤多见,主要因为撞击、挤压所致,常见于公路交通事故、建筑物塌方,偶见于高处跌落、体育运动伤或殴打伤。自发性肝破裂以肝细胞性肝癌破裂最多见,其次是肝血管瘤、转移肝肿瘤和肝囊肿等。
肝外伤早期病理生理改变以出血、失血性休克和胆汁性腹膜炎为主,后者不仅加重细胞外液的丢失,还影响正常的凝血机制,引起继发性出血和感染。肝脏损伤的病理改变因致伤性质不同而各异。刺伤和切伤造成的肝实质损伤一般较轻。枪弹和弹片往往造成贯穿伤或盲管伤,其损伤程度与损伤部位和弹头速度有密切关系,高速弹头沿弹道造成的损伤可使肝组织分离脱落。临床上闭合性肝外伤主要造成以下三种损伤:
一、肝包膜下血肿
肝实质的表面破裂,而肝包膜尚完整,则血液聚积在包膜下。血肿大小不等,有时可容2~4 L血液,若继发感染,则形成脓肿。
二、肝中央破裂
肝实质的中央部分损伤破裂,而肝包膜及浅层肝实质仍完整,常伴有肝血管和胆管的断裂,形成较大的肝内血肿和胆汁潴留,压迫组织造成广泛坏死。
三、肝真性破裂
肝实质和肝包膜均破裂,血液和胆汁直接流入腹腔,但损伤程度和病理改变差别很大,可分为:①肝实质挫裂伤:可为单处或多处裂伤,规则或不规则性或星芒状裂伤,单纯肝实质伤或合并肝内、肝后大血管伤等;②肝实质离断伤:离断远端的肝组织血运障碍,失去活力;③肝实质毁损伤:肝组织因严重损伤破裂或脱落至腹腔,失去肝的正常外形。坏死肝组织液化、感染,在腹内形成脓肿。
肝破裂出血的分类和分级
一、类型
根据肝损伤时腹壁的完整性,分为开放性损伤和闭合性损伤两大类。刀刺伤的戳口一般整齐,深浅不等。低速投射物如小口径枪弹的贯通伤或盲管伤,损伤基本局限于伤道周围。高速枪弹或弹片则可造成广泛的损伤甚至毁损。
钝性闭合伤有时仅引起肝包膜下血肿,但多数引起肝实质挫裂伤,严重者可造成离断伤或毁损伤。表浅的肝裂伤,出血容易自行停止,深在的中央型挫裂伤则可造成广泛肝组织坏死,且常伴肝动脉、门静脉、肝静脉和肝内胆管大分支的损伤,引起严重出血和胆汁性腹膜炎。张力很大的肝包膜下血肿突然破裂,则出现迟发性(距受伤数小时、数天甚至更长时间)急性腹痛和内出血。
二、分级
对于肝损伤的分级方法,目前尚无统一标准。1995年美国创伤外科协会提出的肝外伤分级法(表1)仍是目前欧美国家引用的标准[5]。
国内黄志强[1]提出了更简洁、实用的肝外伤分级:Ⅰ级,裂伤深度不超过3 cm;Ⅱ级,伤及肝动脉、门静脉、肝胆管的2~3级分支;Ⅲ级或中央区伤,伤及肝动脉、门静脉、肝总管或其一级分支合并伤。
表1 美国创伤外科协会(AAST,1994)肝脏外伤的分级
肝破裂出血的适应证和禁忌证
一、适应证
1.以止血为目的的指征
(1)非开放性、单纯性肝脏损伤,无休克或容易纠正的一过性休克(血流动力学稳定者,收缩压在90 mmHg以上,心率<100次/分,预测出血量不超过600 ml)。
(2)AAST分型为Ⅰ、Ⅱ、Ⅲ级,无活动出血,随诊过程中血肿不扩大的患者。
(3)虽然就诊时为Ⅳ级肝损伤,但经过急救后循环稳定、经重复CT检查确认创伤稳定、腹腔积血量未增加者。
(4)无明确腹膜炎体征,意识清楚能配合体检者。
(5)未发现其他内脏合并伤。
(6)对于存在基础病变(如肝癌)的自发性肝破裂,如果循环稳定或相对稳定,推荐首选肝动脉栓塞术止血。
(7)对无外科治疗条件或无手术指征的肝外伤患者,如果其他检查(如CT)提示肝动脉来源性出血,尽管循环不稳定,可在积极输液输血等治疗的同时实施介入止血治疗。
(8)存在假性动脉瘤或动静脉瘘。
(9)外科探查术后持续出血、再出血或外科止血失败、不适宜再次外科探察者。
2.以诊断为目的的适应证:目前应用渐少。
(1)其他检查方法不能明确出血部位和原因者。
(2)外科术前需要了解肝脏血管情况者。
二、禁忌证或不推荐适应证
对于救治急性大出血患者而言,介入止血无绝对禁忌证。对于生命体征极度不稳定、烦躁不安、不能配合治疗者,应先对症处理;不能排除弥散性凝血障碍或凝血机能低下造成的出血时,不推荐盲目做介入治疗;其他禁忌证包括存在血管造影禁忌的患者。
对于CT无对比剂外溢的高级别损伤(AAST≥Ⅳ级)患者,一般不推荐做肝动脉栓塞治疗。对于血管造影术未发现对比剂外溢的患者,亦不推荐做预防性或经验性栓塞术。对存在门静脉阻塞的患者,应慎重选择做肝动脉栓塞术;当存在完全性门静脉阻塞、侧支(包括门静脉侧支和供应肝脏的体循环侧支)建立不良时,不应做肝动脉栓塞术,可酌情用置入覆膜支架止血。
术前检查和术前准备[6]
一、诊断性腹腔穿刺
对诊断腹腔内脏器破裂,尤其是对实质性器官裂伤的价值很大。
二、影像学检查
1.CT 检查(图1):能更准确地判断肝损伤的部位和范围、腹腔积血量及是否继续出血,根据动态CT检查可评估肝脏伤情变化和转归。对于闭合性肝外伤,CT已成为目前选择非手术治疗的最有价值的诊断方法。
2.超声检查:是诊断腹部实质器官损伤的首选方法,能发现腹腔内积液(血),对肝包膜下血肿和肝内血肿的诊断也有帮助。急诊超检查对腹部外伤的敏感性为81.5%,特异性达99.7%。
3.X线检查及肝放射性核素扫描:由于CT的普及应用,X线检查及放射性核素扫描在诊断腹部外伤的应用方面逐渐减少。
4.实验室检查:监测定凝血指标,红细胞、血红蛋白和红细胞压积(观察动态变化,如有进行性贫血表现,提示有内出血)。
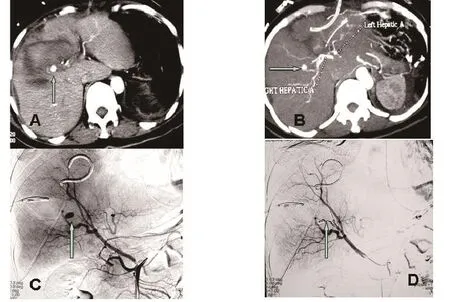
图1 患者男,42岁,车祸后行肝脏修补术后,引流管持续流出血性液体 A.CT增强扫描见肝脏动脉瘤形成(↑);B.CTA显示肝动脉瘤与肝右动脉的关系(→);C.血管造影显示肝右动脉自肠系膜上动脉发出,肝右动脉分支假性动脉瘤形成(↑);D.用微型钢丝圈栓塞肝右动脉分支后复查造影显示假性动脉瘤消瘦(↑)。介入术后未再出血
对手术设备的要求[7]
一、血管造影设备的要求
血管造影机应具备数字减影血管造影(digital subtraction angiography, DSA)的功能,摄影帧频>16帧/秒;不推荐用X线胃肠检查机做经导管动脉化学栓塞(transcatheter arterial chemoembolization,TACE)。应配备高压注射器。应配备可靠的X线防护器材,包括对患者和工作人员的射线防护等。
二、介入用器材和药品
TACE用穿刺针、动脉鞘、导丝、导管、微导丝、微导管等。常用栓塞材料如钢丝圈、明胶海绵、微型颗粒[如聚乙烯醇(PVA)]等,也有报道用胶类材料栓塞假性动脉瘤。
药品包括碘油、麻醉剂、镇静剂、镇痛药、止吐药、止血药物等。
三、导管室器材的配备
开展介入治疗的血管造影室或导管室(介入手术室)应配备多功能监护仪,在治疗过程中能进行心电、呼吸、血压、血氧饱和度监测;能够进行心、肺、脑抢救复苏,有氧气通道、麻醉机、除颤器、吸引器等必要的急救设备。
血管造影基本技术
一、全面系统的血管造影检查
方法和步骤同腹部内脏血管造影术,常规造影用4~5 Fr导管。
1.腹主动脉造影术:对不明原因的腹腔出血,应常规做腹主动脉造影,以全面观察腹腔内脏的动脉解剖、排除动脉瘤。如果在造影之前已经做过腹部CT检查(尤其是CTA),则可免除此检查。
2.针对肝脏创伤的内脏动脉造影术:选择性腹腔动脉造影术、选择性肝动脉造影术、选择性肠系膜上动脉造影术等。超选择性插管造影术是发现少量出血、精确定位出血位置的可靠方法,一般需用微型导管。
3.需要注意侧支参与肝脏供血:常见起源者有膈下动脉、胃左动脉、肾上腺动脉、网膜动脉等。对肝脏肿瘤破裂出血者尚需要注意胸廓内动脉参与供血;对合并有胸腹壁、下位肋骨损伤者,应该补充肋间动脉和腰动脉造影术。
4.间接法门静脉、肠系膜静脉造影:通过向肠系膜上动脉或脾动脉内注入对比剂显示门静脉系统,用于观察有无静脉狭窄或阻塞,但多不能直接观察静脉性出血。
二、血管造影表现
1.对比剂外溢:是活动性出血的直接征象,当出血速度>0.5 ml/min,在优质的DSA图像上可见对比剂从血管溢出,弥散至腹腔、胆道,或者滞留于肝实质、肝脏包膜下等。
2.血管中断、夹层形成。
3.肝脏轮廓不完整、染色缺失或染色不均匀。
4.血管受推压移位:肝内或肝包膜下血肿可引起血管推移、拉直或“抱球”样表现;囊肿、少血供型肿瘤可呈类似表现。
5.动-静脉瘘:肝内动静脉分支异常沟通,包括肝动脉-门静脉分支瘘、肝动脉-肝静脉瘘和混合型瘘,表现为动脉期静脉早期显影,是血管损伤的表现,但不一定是出血的部位。门静脉-肝静脉瘘较少见,病因可为外伤,也可能为先天性。
6.假性动脉瘤:动脉期显示与动脉相沟通的囊状结构,对比剂进入后排空延迟。当瘤腔完全为血栓充填、局部血管痉挛时可不显影。假性动脉瘤出血的特点是间歇性、出血凶猛,因此应尽可能选择在活动性出血时做血管造影检查。造影前CTA多能够显示假性动脉瘤。
7.无异常所见:当动脉出血量少、速度<0.5 ml/ min,或者非活动性出血、静脉性出血、微小血管渗血时,血管造影可能无异常表现。
肝动脉栓塞术
栓塞技术:造影明确出血部位或异常血管后,将导管超选择性插至异常血管的供血动脉释放栓塞剂,有条件者宜用微型导管,以提高治疗的成功率。由于肝内存在吻合或交通支,在栓塞动脉瘤和假性动脉瘤时应同时栓塞动脉瘤的远侧(输出)和近侧血管,单纯做近侧或主干栓塞可因远侧血管反流导致动脉瘤再通。对于微小血管出血或渗血,仅用明胶海绵既能获得优良的止血效果(图2),欧美学者用PVA止血的报道较多。对于较大的血管(如肝固有动脉、肝左右动脉等)破裂、动脉瘤或假性动脉瘤,宜选用以微型钢丝圈为主的复合式(钢丝圈+明胶海绵,钢丝圈+PVA)栓塞材料,以降低复发出血的机会[8-9]。

图2 患者男,36岁,肝脏闭合性损伤,经输血后循环稳定 A.CT增强扫描动脉期显示局灶性对比剂滞留(↑);B.选择性肝动脉造影显示肝右动脉分支紊乱、不规则、局灶性造影剂染色(↑);C.用明胶海绵做超选择性栓塞术后复查对比剂显示对比剂滞留消失(↑)
围术期处理
肝动脉栓塞术后的治疗一般由ICU负责。治疗原则包括卧床、24 h监测生命体征,补液维持水、电解质平衡,纠正贫血、酌情给以止血剂,禁食、酌情胃肠减压,保持引流管通畅;给予广谱抗生素5~7 d、镇痛、保肝等对症支持治疗。监测血生化指标和血常规变化;间隔3~5 d复查超声波、必要时复查CT。
注意事项
1.对于血管造影术未发现对比剂外溢的患者,不推荐做预防性或经验性栓塞术。
2.对于存在门静脉完全性阻塞患者,不宜做栓塞治疗。
3.尽可能做超选择性肝动脉分支栓塞、尽量保留正常分支;注意侧支参与出血的供血。
并发症[10-13]
有临床意义并发症发生率约10%~20%,包括严重缺血(肝坏死、胆囊坏死)、胆瘘及胆汁瘤(湖)形成、肝脓肿等。
需要外科干预的与肝动脉栓塞相关并发症较少。Misselbeck等(美国多中心资料)报道8年期间(1997—2005)诊疗707例肝脏外伤的经验,其中79例做血管造影术,40%(31例)需要做栓塞治疗。栓塞相关并发症发生率为11%(9例次):肝脏坏死19.4%、胆囊缺血19.4%、脓肿12.9%、胆汁瘘3.2%、肝衰竭3.2%。
栓塞术后肝坏死是值得关注的问题,文献报道最高达42%,可继发感染。严重肝坏死常需要外科切除。导致肝坏死的高危因素有:高级别性复杂性损伤合并出血,实施肝动脉主干或主要分支栓塞术后,外科修补术后,合并门静脉阻塞等。

图3 推荐肝脏闭合性创伤出血诊疗流程
肝动脉栓塞术后疗效评价
栓塞术后同一出血部位仍然持续出血或复发出血被视为治疗失败,但术后是否再做外科干预(切除、修补等)则不是评价栓塞治疗肝创伤的疗效依据,因为多数肝脏外伤患者的伤情比较复杂,栓塞仅为止血手段之一;对于腹腔感染、腹内高压[腹腔间隙综合征(intra-abdominal hypertension)]等需要外科干预。肝动脉栓塞术治疗肝外伤出血的技术成功率90%~100%,临床止血成功率达85%~100%。法国作者Letoublon等[13]报道9年期间(1999—2008)治疗肝脏闭合性损伤的经验,其中对23例做选择性肝动脉栓塞术,Ⅱ、Ⅲ、Ⅳ级损伤分别占3%、38%、59%。栓塞技术成功率100%。除了肝动脉出血以外,患者多存在其他严重损伤、采取了联合外科治疗。
小结
作为非手术治疗闭合性肝外伤的重要组成部分,肝动脉栓塞术在治疗肝脏外伤出血方面日渐受到重视,主要适用于CT增强扫描显示有活动性出血、患者循环相对稳定,其次是外科探查术后出血或外科止血失败的患者。对于循环不稳定、预期外科止血困难或手术干预风险很高的患者,在实施维持生命体征稳定措施的同时进行急诊肝动脉栓塞术有其优势。
对于闭合性肝外伤患者,血管造影术可以进一步明确出血的来源,发现血管损伤的征象(如动脉瘤、假性动脉瘤、动-静脉瘘、血管截断或夹层等);超选择性血管内栓塞术可能即刻控制出血,成功率可达85%~100%。用肝动脉栓塞术治疗肝脏外伤的主要并发症是肝脏缺血坏死,强调在栓塞术中尽可能保留正常分支。
1 黄志强,林言箴,祝学光,等.腹部外科学理论与实践[M].2版.北京: 科学出版社,2011: 947-968.
2 Chakraverty S, Flood K, Kessel D, et al. CIRSE guidelines: quality improvement guidelines for endovascular treatment of traumatic hemorrhage[J]. Cardiovasc Intervent Radiol, 2012,35(3):472-482.
3 吴志宏,史宪杰,刘雷,等.外伤性肝破裂164例的诊断及治疗[J/CD].中华临床医师杂志:电子版,2012,6(18):5647-5649.
4 赵永昌,陈士新,崔祥滨,等.肝动脉栓塞治疗外伤性肝破裂出血[J].临床放射学杂志 2011,30(7):1043-1045.
5 Moore EE, Cogbill TH, Jurkovich GJ, et, al. Organ injury scaling: spleen and liver(1994 revision)[J]. J Trauma, 1995,38(3):323-324.
6 严生基,赵新建.外伤性肝破裂介入治疗的研究现状[J].农垦医学,2011,33(5):441-443.
7 王茂强,段峰,阎洁羽,等.即时性TACE联合射频消融治疗巨大肝癌[J].中华医学杂志,2015,95(27):2170-2173.
8 张洪新,王执民,李超,等.外伤性肝破裂大出血金属弹簧圈栓塞止血一例[J].介入放射学杂志,2010,19(3):252-252.
9 郭晖,夏飞,占莉.选择性肝动脉栓塞治疗在闭合性肝损伤中的临床研究[J].中国普通外科学杂志,2013,22(7):21-22.
10 Misselbeck T, Teicher EJ, Cipolle MD, et al. Hepatic angioembolization in trauma patients: indications and complications. J Trauma[J],2009, 67(4):769-773.
11 Monnin V, Sengel C, Thony F, et al. Place of arterial embolization in severe blunt hepatic trauma: a multidisciplinary approach[J]. Cardiovasc Intervent Radiol, 2008,31(5):875-882.
12 Stassen NA, Bhullar I, Cheng JD, et al. Nonoperative management of blunt hepatic injury: an Eastern Association for the Surgery of Trauma practice management guideline[J]. J Trauma Acute Care Surg, 2012,73(5 Suppl 4):S288-293.
13 Letoublon C, Morra I, Chen Y, et al. Hepatic arterial embolization in the management of blunt hepatic trauma: indications and complications[J]. J Trauma 2011,70(5):1032-1036.
2014-9-13)
(本文编辑:王剑锋)
10.3877/cma.j.issn.2095-5782.2015.02.011
军队“十二五”重点课题(BWS11J028)
100043 首都医科大学石景山教学医院 北京市石景山医院(常中飞);100193 中国人民解放军309医院放射科(李强);100853 中国人民解放军总医院介入放射科(刘凤永、段峰、王志军、张国栋、王茂强)
王茂强,Email:wangmq@vip.sina.com
常中飞,李强,刘凤永,等. 血管内介入治疗肝脏破裂出血[J/CD].中华介入放射学:电子杂志, 2015, 3(2): 95-99.

