妊娠期糖尿病产妇分娩新生儿低血糖管理的最佳证据总结
王焕焕,程湘玮,王培红,丁颖,周英凤,张纹,熊彩霞,吕永利,屠凤鸣
(1.华中科技大学同济医学院附属协和医院 妇产科,湖北 武汉 430022;2.复旦大学 护理学院,上海200032)
新生儿低血糖的定义一直存在争议。 目前广泛采用的临床诊断标准是:不论胎龄和日龄,有无临床症状,新生儿全血葡萄糖<2.2 mmol/L 即可诊断为新生儿低血糖[1]。 血糖<2.6 mmol/L 是临床干预与治疗界限值。新生儿低血糖与诸多因素有关,其中妊娠期糖代谢异常是其重要因素之一。 2017 年,国际糖尿病联盟(International Diabetes Federation,IDF)估计全球已有16.2%的育龄期妇女在妊娠期间有不同程度的血糖升高, 而母亲处于妊娠期高血糖状态下分娩的婴儿多达2 130 万,其中86.4%为妊娠期糖尿病(gestational diabetes mellitus,GDM)[2]。 有研究表明,GDM 产妇分娩新生儿低血糖的发生率高达27%[3],随着人民生活水平的提高, 这一发生率还将不断攀升。值得注意的是,虽然在2 岁时,接受过低血糖治疗婴儿的神经发育与正常婴儿未显示有何差别[4],但一项随访研究结果显示,当他们处于4、5 岁时,接受过新生儿低血糖治疗的儿童, 其执行力和视觉运动功能等方面相对较差[5]。 因此,如何早期识别新生儿低血糖的发生并进行及时有效的纠正至关重要。 目前,预防新生儿低血糖的研究较少,对于新生儿低血糖管理的研究较多,主要以文献综述为主,诸多研究缺乏严谨性及科学性,以经验总结为主,研究结论可信度较低。我国于2014 年出版了妊娠合并糖尿病诊治指南[6],但其内容中涉及低血糖管理的内容较少,主要侧重于妊娠期糖尿病的诊断及血糖监测方面。对低血糖管理的证据表达也较笼统。 因此,我国缺乏针对GDM 产妇分娩新生儿低血糖管理的优质证据。本研究通过系统检索国内外新生儿低血糖预防及管理的相关研究, 运用循证的方式对证据进行检索、评价、汇总及总结,形成新生儿低血糖管理的最佳证据总结,为新生儿低血糖的规范管理提供借鉴。
1 资料与方法
1.1 循证问题构建 采取上海复旦大学JBI 循证护理合作中心开发的问题确立工具[7],构建出本次研究的循证问题。 即证据的目标应用人群:妊娠期糖尿病产妇分娩的新生儿、产妇及其重要照顾者。干预方法:新生儿低血糖的评估时机及流程;新生儿血糖的测量时机、频次及方法;新生儿低血糖的处理流程及方法。应用证据的专业人员:护士、助产士、护理管理者、医生、家属。 结局:新生儿低血糖识别率、低血糖处理后再次发生率、住院天数及低血糖导致入住新生儿监护室率,产妇及其主要照顾者认知度及满意度等,系统(构建出新生儿低血糖评估及处理流程, 更新新生儿低血糖护理流程, 植入新生儿入室评估信息系统,创建新生儿低血糖指导手册); 医务人员的知晓率及依从性。 证据应用场所:产房及产科病房。 证据类型:指南、证据总结、临床决策、推荐实践、系统评价。
1.2 证据检索 根据“6 S”证据金字塔模型进行证据检索[8]。 检索数据库范围为:UpToDate、BMJ Best Practice、 复旦大学 JBI 循证护理中心、JBI(Joanna Briggs Institute)循证卫生保健中心、美国医师协会期刊俱乐部 (American College of Physicians Journal Club,ACP Journal Club)、 英国国家临床优化研究所(The National Institute for Health and Care Excellence,NICE)、 美国国家临床指南中心 (National Guideline Clearinghouse,NGC)、新西兰指南组织(New Zealand Guidelines Group,NZGG)、 苏格兰校际指南网(Scottish Intercollegiate Guidelines Network,SIGN)、加拿大安大略注册护士协会(Registered Nurses’ Association of Ontario,RNAO)、 昆 士兰 卫生组织(Queensland Health,QLD)、加拿大糖尿病协会(Canadian Diabetes Association,CDA)、加拿大儿科协会(Canadian Paediatric Society,CPS)、美国糖尿病协会(American Diabetes Association,ADA)、世界卫生组织(World Health Organization,WHO)、 国际糖尿病联盟(International Diabetes Federation,IDF)、 儿科内分泌学会(Pediatric Endocrine Society,PES),中华医学会妇产科分会、Dynamed Plus、Cochrane Library、PubMed、EMBASE、Web of Science。 检索关于GDM 产妇分娩新生儿低血糖管理的相关证据。 英文检索词为:“pregnancy,gravidity/g ravid,conception,maternity”、“diabetes,hyperglycemia,insulin, resistance, glucose, intolerance”、 “infant,neonate/neonatal/neonatus,newborn”、“hypoglycemia”,中文检索词为:“妊娠、孕期、糖尿病、高血糖、胰岛素抵抗、葡萄糖耐受不良、新生儿、低血糖”。 检索时限为建库至 2019 年5 月25 日。
1.3 证据纳入及排除标准 纳入标准:研究对象为GDM 产妇分娩的新生儿;涉及到新生儿低血糖的评估、干预及管理的研究;研究类型为指南、证据总结、临床决策、推荐实践、系统评价。 当检索出的证据结论存在冲突时,则纳入标准遵循循证证据优先、高质量证据优先、最新发表证据优先、国内指南优先[9];研究语种为中文及英文。 排除标准:研究类型为专家建议、翻译指南、指南解读、摘要、讨论稿、草案和节选。
1.4 证据质量评价 对于指南类证据采用《临床指南研究与系统评价》[10](The Appraisal of Guidelines for Research and Evaluation Ⅱ, AGREE Ⅱ)进行评价。 临床决策及最佳实践的质量评价采取追溯原始文献的方法,对于系统评价、追溯的原始文献评价均采用JBI 循证护理中心对应的评价标准 (2017 版)进行评价[11]。 指南质量评价领域得分等于该领域中每个条目分数的总和, 并标准化为该领域可能的最高分数的百分比,公式(标准化总分)=(实际总分数-可能最低分数)/(可能最高分数-可能最低分数)×100%,分数高低与指南质量呈正相关。 根据各领域标准化总分具体情况来判断指南推荐级别[12]:A 级(6个领域得分均≥60%,可直接推荐);B 级(得分<60%且≥30%的领域数≥3 个,修改后可推荐);C 级(得分<30%的领域数≥3 个,暂不推荐)。
指南的质量评价由4 名受过专门循证培训且有循证医学背景的研究人员独立评价, 系统评价及原始文献的质量评价由2 名研究人员单独评价, 如果评价意见存在冲突,最终由循证小组商议后决定。
1.5 证据描述及汇总 本研究采用澳大利亚JBI 循证卫生保健中心证据级别推荐系统2014 版, 对所有纳入的证据进行级别划分,根据证据的有效性、可行性、适宜性和临床意义,结合JBI 证据推荐强度分级原则确定证据的推荐等级划分为A 级或B 级推荐[13]。
2 结果
2.1 纳入证据的一般资料 初步检索,共获得相关文献314 篇,经筛选最终纳入11 篇文献,其中临床决策 2 篇[14-15],证据总结 1 篇[16],指南 7 篇[6,17-22],系统评价 1 篇[23],具体见表1。
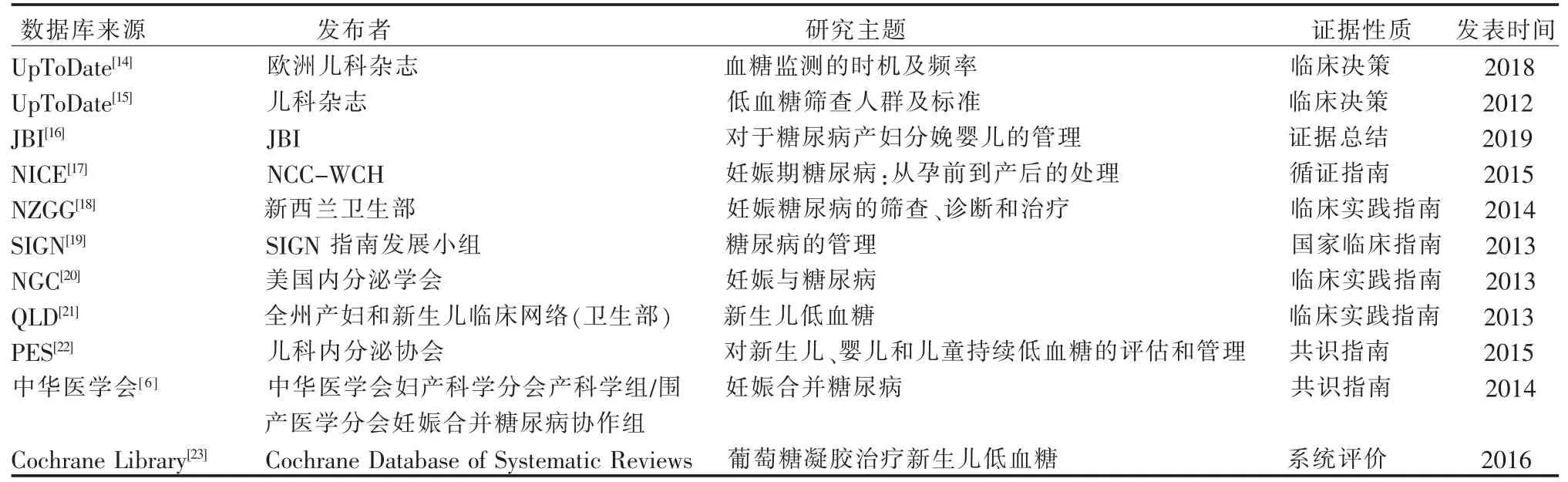
表1 纳入文献的一般资料
2.2 纳入研究质量评价结果
2.2.1 指南质量评价 本研究共纳入7 篇指南,指南具体来源见表1。纳入研究中,其中1 篇PES 发布指南[22]与UpToDate 数据库中证据对应原始文献相重叠[15],指南质量评价结果具体见表2。
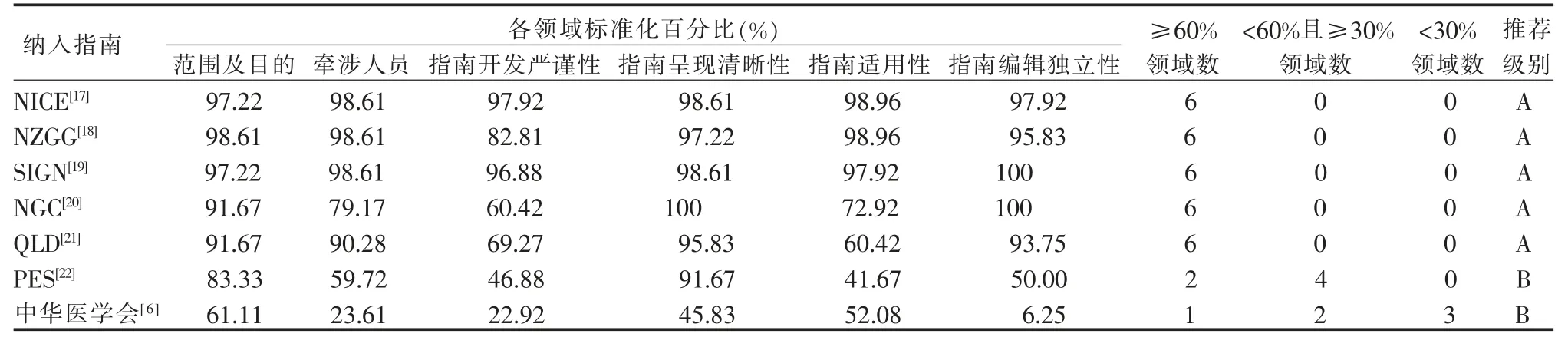
表2 本研究纳入指南的方法学质量评价
2.2.2 系统评价的质量评价 本研究共纳入1 篇系统评价来自Cochrane Library[23],该研究除了在条目1“是否提供了前期设计方案”的评价结果是“否”外,其他条目评价结果均为“是”,研究设计完整、整体质量较高,准予纳入。
2.2.3 随机对照试验的质量评价结果 本研究评价的2 篇随机对照试验均来源于UpToDate 数据库中获取证据所对应原始来源文献。Weston 等[24]的研究,除条目2“是否做到了分配隐藏? ”及条目7“除了验证的干预措施外,各组接受的其他措施是否相同? ”评价结果为“不清楚”;条目8“随访是否完整,如不完整是否采取措施处理失访? ”评价结果为“否”之外,其余条目均为“是”。Beardsall 等[25]的研究除条目2“是否做到了分配隐藏? ”、条目5“是否对干预者实施了盲法? ”、条目6“是否对结果测评者实施了盲法? ”评价结果为“不清楚”;条目4“是否对研究对象实施了盲法? ”为“不适用”,条目8“随访是否完整,如不完整是否采取措施处理失访?”评价结果为“否”之外,其余条目均为“是”。
2.2.4 专家共识/专家意见的质量评价结果 本研究共纳入1 篇专家共识,1 篇综述。 专家共识来源于UpToDate 数据库中获取证据所对应原始来源文献,该项Adamkin 等[26]的研究,除条目2“观点是否来源该领域有影响力的专家? ”、条目4“陈述的结论是不是基于分析的结果?观点的表达是否具有逻辑性”评价结果为“不清楚”及条目6“所提出的观点与以往文献是否有不一致的地方”评价结果为“否”之外,其余条目评价均为“是”。 1 篇综述来源于证据总结对应原始文献Middleton 等[27]的研究,除条目2“观点是否来源该领域有影响力的专家? ”评价结果为“不清楚”,其余条目评价均为“是”。
2.3 最佳证据总结及分析 通过对妊娠期糖尿病产妇分娩的新生儿低血糖相关证据的汇总, 共归纳为低血糖的预防、 血糖监测、 低血糖治疗及转科时机、出院及随访、健康教育及系统支持5 个方面,最终形成了20 条最佳证据,具体见表3。

表3 新生儿低血糖管理的最佳证据总结
第 1、第 2、第 3、第 4 条证据表述了低血糖的观察及评估,阐述了低血糖的高发人群,除妊娠期糖尿病产妇分娩的新生儿之外, 如果合并或单独具有其他高危因素,应进行重点关注。 对于新生儿低血糖的临床表现虽不具有特异性及灵敏性,但仍然值得医护人员重点关注。 除此之外,证据表明新生儿的体温和血糖之间具有密切关系, 维持新生儿体温有助于减少新生儿血糖消耗。 对于新生儿的意识水平、 体温等因素进行密切观察与记录有助于预防及发现新生儿低血糖的发生。 第5 条证据认为早期并且频繁的哺乳 (无论来自乳房还是乳房表达) 对于刺激泌乳或降低新生儿低血糖风险,均具有积极意义。
第6、 第7 条证据主要表述了检测工具的选择, 对于血糖检测应选取具有质量保证的方法,如基于病房的葡萄糖电极型血糖仪、 实验室分析、间质测量葡萄糖的传感器等。使用测量间质葡萄糖浓度的传感器进行连续血糖监测是可靠的,安全且可耐受,而血糖仪测得的血糖具有较大变异性,且精度不如其他2 种监测方法,对于血糖仪测量结果为低血糖的新生儿应需实验室结果等方式再次辅证。但床边血糖仪仍为目前临床最常用工具。 因此,血糖仪的选择应为葡萄糖氧化酶电极型血糖仪,进行定期校正及保养,使用人员定期培训等方式提高测量质量。 第8、第9 条证据表述了检测时机,新生儿应于第1 次喂养后进行血糖检测,并于1 h 内完成测量。 对于出生后 24 h 内、48 h 内及 48 h 均具有不同的测量时机及频次。而如果新生儿出现任何不适或无法轻易解释的临床症状出现时,也应立即进行血糖测量。
第10、第11、第12 条证据根据新生儿血糖浓度测量数值范围进行细化, 对于不同血糖值的新生儿进行不同的处理。对于不能经口进食、异常临床指征等特殊情况应行管饲等措施进行特殊处理。 这些证据均强调了低血糖积极治疗的重要性, 表明一旦出现不能通过喂养快速纠正的低血糖或出现低血糖导致的异常临床指征, 应尽快静脉输注葡萄糖或使用葡萄糖凝胶,尽早纠正低血糖状态。葡萄糖凝胶只需将凝胶涂于新生儿脸颊内侧然后进行正常喂养即可,作为一种无创性的治疗方式,具有方便快捷、经济有效的优点,值得推广。
第13 条证据则明确了哪些特殊情况下需入住新生儿监护室或进行转科治疗, 为产科的医护人员对于新生儿低血糖的治疗、 转科时机及护理提供一定参考。
第14 条证据表述了对于有低血糖风险的新生儿,血糖浓度值根据是否已满48 h 为界限来判定是否可以出院或转入社区医院。第15 条证据建议根据新生儿潜在病因及具体治疗情况来判断是否需要长期随访。
第16 条证据建议应为有低血糖新生儿的父母和照顾者提供知情及讨论的机会, 应提供口头和书面信息, 健康指导作为一线医护人员的工作重点内容之一, 对于医护患良好关系的建立及患者的健康有至关重要的作用。 第 17、第 18、第 19、第 20 条证据主要包含GDM 产妇分娩医院的选择、 妇产科医院或病区的书面文件要求、 对于GDM 产妇分娩新生儿低血糖文书或档案以及护理记录单的完善等提出一定要求, 对产科应具备的系统支持提供一定的参考。
3 结论
本研究总结了目前关于GDM 产妇分娩新生儿低血糖管理的最佳证据, 为相关科室护士及管理者提供一定的循证依据。 本研究证据的应用应在FAME 原则的基础上结合自身条件、 环境及患者的倾向及意愿进行充分考虑。 本研究纳入的证据多来源于国外研究, 研究过程中纳入样本在医疗环境、 价值观等各方面可能与我国存在一定差异性, 故证据的应用中应充分考虑文化及地域差异性, 建议证据实践者对低血糖的新生儿进行全面的评价,如是否为足月儿、母乳喂养情况、有无并发症等情况, 根据每个新生儿情况制定个性化的血糖管理计划,最终将最佳证据应用于临床,使低血糖新生儿获益。

