妊娠糖尿病孕妇脐动脉血流S/D值与胎儿宫内窘迫发生的关系▲
卫洛红 刘永莉
(河北省石家庄市妇产医院产科,石家庄市 050000,电子邮箱:hjb5gu@163.com)
脐血管是胎儿与胎盘之间的唯一通道,当脐血管血流量异常时胎盘功能异常,导致胎儿生长发育障碍[1]。正常情况下,随着孕周延长胎盘逐渐成熟,胎盘血流阻力逐渐降低,血流量升高,此时子宫胎盘血液循环表现为高阻力、高流量征象,增加了宫内窘迫的发生风险[2]。寻找能有效地预测胎儿宫内窘迫的发生的指标对胎儿预后的评估具有重要意义。脐动脉血流S/D值是一种无创性指标,可用于评估胎儿宫内状况[3],其中S为脐动脉收缩期最大血流速度,D为舒张期末血流速度。妊娠糖尿病(gestational diabetes mellitus,GDM)在孕妇中较为常见,GDM患者表现为不同程度的糖耐量异常,进而导致糖代谢异常;GDM的发生会导致孕妇围生期并发症发生风险升高,并且常常伴随有新生儿呼吸窘迫等一系列不良事件的发生[4]。胎儿宫内窘迫是由多种高危因素(胎儿自身因素、孕妇因素、胎盘因素等)所导致,可使胎儿在子宫内出现酸中毒或者缺氧,进而改变胎儿心率,导致孕妇机体代谢反应异常,危及胎儿生命。本研究通过分析GDM孕妇脐动脉血流S/D值波动情况与胎儿宫内窘迫发生的关系,为早期预测胎儿宫内窘迫的发生提供参考,以改善母婴结局。
1 资料与方法
1.1 临床资料 选取2017年12月至2018年12月我院收治的45例GDM孕妇作为GDM组,年龄25~35(28.50±3.25)岁,孕周38~41(39.50±1.50)周,产次1次23例,产次≥2次22例。GDM组纳入标准:(1)清晨空腹血糖≥5.1 mmol/L;(2)口服葡萄糖耐量试验显示空腹血糖≥5.1 mmol/L或服糖后1h血糖≥10.0 mmol/L或服糖后2 h血糖≥8.5 mmol/L。满足以上两项中的一项即可纳入。另选取同期于我院行常规产检的40例非GDM孕妇作为非GDM组,年龄23~35(27.65±4.34)岁,孕周37~42(39.25±2.25)周,产次1次20例,产次≥2次20例。非GDM组纳入标准:无妊娠高血压、妊娠心脏病等妊娠并发症。两组孕妇均排除:多胎妊娠者、前置胎盘、瘢痕子宫者、胎盘早剥者、胎位异常者、心肺功能不全者、凝血功能障碍者、精神障碍者、沟通障碍者。两组孕妇的年龄、孕周、产次比较,差异均无统计学意义(均P>0.05),具有可比性。所有产妇及产妇家属均对本研究知情,并签署知情同意书,本研究经我院医学伦理委员会批准。
1.2 方法
1.2.1 脐动脉血流S/D值的测定:两组孕妇均在第37孕周进行彩色多普勒超声检查。取孕妇左侧卧位或者平卧位,使用迈瑞生物医疗电子股份有限公司的DC-N2S型彩色多普勒超声检查仪和腹部凸阵探头(3.5 MHz)进行脐动脉血流探查,经彩色信号引导放置彩色多普勒取样容积,保持声束与血流之间的夹角在0°~30°之间,在此过程中指导孕妇平稳呼吸,避免呼吸干扰检查结果,进而获得收缩期最大血流峰值(S)和舒张期最小血流峰值(D),取10个峰谷一致的频谱图,计算脐动脉血流S/D值。
1.2.2 胎儿宫内窘迫判断标准[5]:分别在第37~38孕周、38+~39孕周、39+~40孕周、40+~41孕周、41+~42孕周监测胎儿胎心,符合以下要求则为胎儿宫内窘迫:(1)出生前可疑窘迫症状,胎心≥160次/min或者≤120次/min,且持续时间≥1 min;(2)出生时出现胎心重度变异减速或频繁晚期减速、羊水Ⅲ度、缩宫素激惹试验显示阳性等。
1.3 统计学分析 采用SPSS 20.0软件进行统计学分析。符合正态分布的计量资料以(x±s)表示,两组间比较采用两独立样本t检验或t′检验;计数资料以例数和百分比表示,两组间比较采用χ2检验或Fisher确切概率法;采用线性回归分析脐动脉血流S/D值与胎儿宫内窘迫发生率的关系。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组孕妇脐动脉血流S/D值的比较 GDM组、非GDM组孕妇的脐动脉血流S/D值分别为(2.88±0.86)、(2.03±0.28),GDM组孕妇的脐动脉血流S/D值高于非GDM组(t′=6.267,P<0.001)。
2.2 两组孕妇胎儿宫内窘迫发生率的比较 GDM组孕妇胎儿宫内窘迫总发生率高于非GDM组(P<0.05),其中脐动脉血流S/D值在2.81~2.90、2.91~3.0区间时,GDM组孕妇胎儿宫内窘迫发生率高于非GDM组孕妇(均P<0.05)。GDM组孕妇胎儿宫内窘迫多发于脐动脉血流S/D值在2.71~3.0区间时,非GDM组孕妇胎儿宫内窘迫多发于脐动脉血流S/D值>2.81时。见表1。
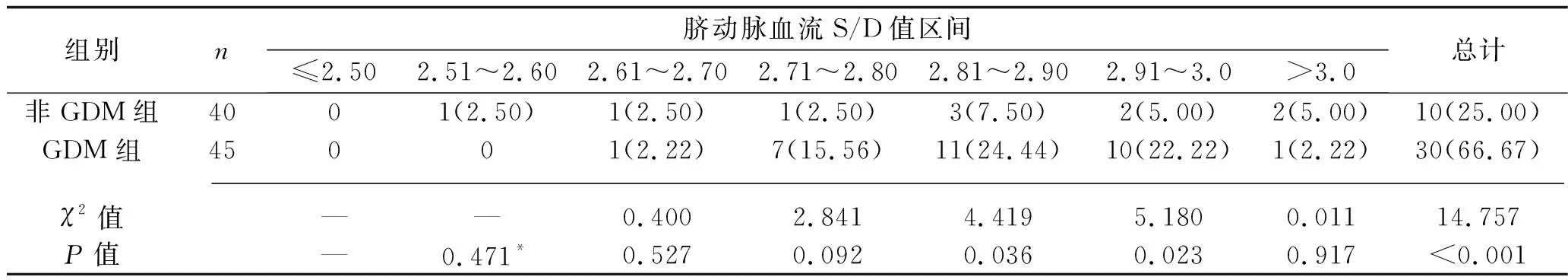
表1 不同脐动脉血流S/D值区间两组孕妇胎儿宫内窘迫发生率的比较[n(%)]
2.3 两组脐动脉血流S/D值与胎儿宫内窘迫发生率的线性回归分析 两组孕妇脐动脉血流S/D值与胎儿宫内窘迫发生率均呈线性相关(均P<0.05)。见表3。

表2 脐动脉血流S/D值与胎儿宫内窘迫发生率的线性回归分析
3 讨 论
脐动脉血流量可反映胎盘功能,当脐动脉血流量异常时影响胎儿正常生长发育[6]。在正常妊娠状态下,胎盘随孕周不断延长而发育成熟,子宫胎盘血循环表现为高阻力、高流量,较易引发胎儿窘迫[7]。GDM是临床上常见的妊娠并发症,主要是指患者首次出现的不同程度糖耐量异常,其发生会增加孕妇围生期并发症的发生风险,严重威胁母婴健康[8]。随着胎盘的不断成熟,胎儿吸收机体营养素的能力不断增强,而脐带为连接母体的重要枢纽,可直接影响胎儿的生长,GDM发生后血糖升高会直接损伤脐动脉内皮细胞,增加脐动脉血流阻力[9]。胎盘外周阻力的测定多使用胎儿脐动脉血流阻力指数值、搏动指数值、S/D值,其中S/D值是最为常用的测定胎儿与胎盘之间血循环情况的重要无创性多普勒超声指数[10-12]。目前研究认为,多种因素均可影响脐动脉血流S/D值的波动,包括孕周、体位、胎儿心率等[13-14]。另外,血管痉挛、妊娠并发症、高血液黏稠度等也会影响脐动脉血流阻力,进而影响脐动脉血流S/D值[15]。临床研究显示,胎儿发育不良、胎盘血管痉挛等多表现为脐动脉血流S/D值异常升高,且随着脐动脉血流S/D值的不断升高,胎儿宫内窘迫的发生风险升高[16-18]。研究发现,脐动脉血流S/D值越高,胎儿缺氧缺血程度越严重,胎儿窘迫、胎死宫内的风险系数显著增加[18-19]。目前越来越多的学者将胎儿脐动脉血流S/D值用于胎儿监测。李慎等[20]认为脐动脉血流S/D值可用于胎儿宫内缺氧的诊断,马永琴等[21]发现脐动脉血流S/D值联合胎心监测可有效地诊断胎儿宫内窘迫。
本研究结果显示,GDM组孕妇的脐动脉血流S/D值高于非GDM组(P<0.05),提示脐动脉血流S/D值升高与GDM的发生有关,这可能是因为GDM可引发脐血管痉挛,增加血管阻力,进而升高S/D值。研究显示,GDM产妇胎儿宫内窘迫发生率与脐动脉血流S/D值呈现线性相关[22]。在本研究中,GDM组孕妇胎儿宫内窘迫总发生率高于非GDM组(P<0.05),其中当脐动脉血流S/D值在2.81~2.90、2.91~3.0区间时,GDM组孕妇胎儿宫内窘迫发生率均高于非GDM组孕妇(均P<0.05)。GDM组孕妇胎儿宫内窘迫多发于脐动脉血流S/D值在2.71~3.0区间时,非GDM组孕妇胎儿宫内窘迫多发于脐动脉血流S/D值>2.81时,说明脐动脉血流S/D值与胎儿宫内窘迫发生相关,且两组孕妇脐动脉血流S/D值与胎儿宫内窘迫发生率均呈线性相关(均P<0.05),提示临床上可依据脐动脉血流S/D值预测胎儿宫内窘迫的发生,但本研究样本量较少,因此该结论还需进行后续研究证实。
综上所述,GDM孕妇的脐动脉血流S/D值和胎儿宫内窘迫发生率均升高,且两者呈线性相关,脐动脉血流S/D值或可作为胎儿宫内窘迫的评价指标。

