椎体成形术对椎体骨质疏松骨折患者腰椎功能及并发症的影响
王翔
摘 要:目的 探讨椎体成形术对椎体骨质疏松骨折患者腰椎功能及并发症的影响。方法 选择2018年2月~2021年8月核工业四一七医院收治的200例椎体骨质疏松骨折患者为研究对象,根据电脑随机盲选法,分为观察组和对照组,每组100例。对照组实施切开复位内固定术治疗,观察组实施椎体成形术治疗。分别于术前、术后30 d,比较两组腰椎Oswetry功能障碍指数(ODI评分)、日本骨科协会腰椎评估量表(JOA);比较两组康复指标、手术指标及并发症发生情况。结果 术后30 d,两组ODI评分均降低,且观察组低于对照组,差异有统计学意义(P<0.05);两组JOA评分的主观症状、临床体征、日常活动受限维度评分均升高,且观察组高于对照组,差异有统计学意义(P<0.05);术后24 h,两组椎体前缘高度均升高,且观察组高于对照组,差异有统计学意义(P<0.05);两组椎体Cobb角、椎体压缩率、简易视觉模拟疼痛评分量表(VAS)均下降,且观察组低于对照组,差异有统计学意义(P<0.05);观察组手术时间、透视时间、骨折愈合时间短于对照组,差异有统计学意义(P<0.05);观察组椎体骨水泥使用量低于对照组,差异有统计学意义(P<0.05);观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。结论 椎体骨质疏松骨折患者应用椎体成形术治疗,可调节椎体骨密度,部分恢复椎体高度,减轻椎体压迫、疼痛症状,缩短腰椎康复时间,改善腰椎功能,且并发症发生率低。
关键词:椎体骨折;骨质疏松;椎体成形术;腰椎功能;并发症
中图分类号:R687.3 文献标识码:A 文章编号:1009-8011(2022)-5-0038-04
骨质疏松(Osteoporosis)是骨科常见的疾病,以骨量低下、骨微结构损坏为主要特征[1]。骨质疏松可引起骨脆性增加,加大骨折风险。椎体骨质疏松性骨折在临床发病率可达50%~70%,多见于高龄女性患者[2]。保守治疗椎体骨质疏松骨折虽可取得一定疗效,但需患者长期卧床,易诱发下肢静脉血栓、褥疮等合并症。手术为椎体骨质疏松骨折的常用治疗方案。既往使用的切开复位内固定术是一种成熟的骨折治疗术式,复位效果理想,但该术式手术创面大,术后患者痛感强烈,且术后并发症发生风险较高[3]。椎体成形术是一种微创治疗术式,主要通过人工向椎体注入骨水泥,达到强化椎体目的[5]。但既往相关报道较少。基于此,本研究探讨椎体骨质疏松骨折患者应用椎体成形术对患者腰椎功能及并发症的影响。现报告如下。
1 资料与方法
1.1 一般资料
选择2018年2月~2021年8月核工业四一七医院收治的200例椎体骨质疏松骨折患者为研究对象,根据电脑随机盲选法,分为观察组和对照组,每组100例。对照组中男48例,女52例;年龄43~82岁,平均年龄(57.39±5.29)岁;骨质疏松病程3个月~4年,平均病程(2.11±0.59)年。骨折节段:T11段18例,T12段23例,L1段40例,L2段19例;体质量55~65 kg,平均体质量(59.15±2.11) kg。观察组中男55例,女45例;年龄45~83岁,平均年龄(57.41±5.02)岁;骨质疏松病程2个月~5年,平均病程(2.07±0.62)年;骨折节段:T11段20例,T12段25例,L1段37例,L2段18例。体质量54~68 kg,平均体质量(58.97±2.47)kg。两组体质量、骨折节段、骨质疏松病程等资料经比较,差异无统计学意义(P>0.05),具有可比性。所有患者均自愿参与研究并签署知情同意书,本研究经核工业四一七医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①经X线摄片,确诊为骨质疏松性椎体骨折[4];②单节段骨折。
排除标准:①合并其他原因引起的椎体骨折者;②陈旧性骨折者;③明确的手术禁忌证者;④合并凝血异常者。
1.3 方法
对照组患者实施切开复位内固定术治疗。患者取俯卧体位,实施全身麻醉。C型臂透视确定骨折椎体序列,并作体表标记。常规消毒铺巾,经椎体棘突中央作一10 cm纵形切口,经两侧肌肉间隙进入(Wiltse入路),显露椎弓根进针点(“人”字棘)。骨折椎体及上下椎体依次打入6枚导针,在C臂机透视监测下调整进钉方向,以斜向10~15°为宜,拧入椎弓根螺钉,进钉长度以4.5~5.0 cm。进钉完成后,安装钉棒系统,C臂透视引导下逐渐撑开椎体间隙,直至理想复位状态。放置引流管,缝合切口,包扎伤口。术后48 h拔出引流管,指导卧床腰背肌功能锻炼,术后第1 d复查X线片,术后第5 d戴腰部支具下地行走活动。
观察组患者实施椎体成形术治疗。患者取俯卧位,实施局部+静脉强化麻醉。C型臂透视确定骨折椎体序列、两侧椎弓根体表投影,并作体表标记。常规消毒铺巾,经右侧椎弓根入路,棘突连线平行椎弓根上缘旁开4~5 cm,取7 mm切口,穿刺针与椎体矢状面呈约40°夹角穿刺,C臂引导下透视穿刺深度逐渐至骨折椎体前方1/3处。放置针芯,沿针芯置入通道,骨水泥搅拌至拉丝期注入推杆内,在C臂机透视引导下逐渐注入骨折椎体,至骨水泥弥散至椎体后缘时停止。再次透视检查,确认骨水泥弥散及硬化情况。取出工作套管,退出穿刺针。术后指导卧床腰背肌功能锻炼,术后第1 d复查X线片,此后即可戴腰围下地行走活动。
1.4 观察指标
①腰椎功能:术前、术后14 d,使用腰椎Oswetry功能障礙指数(ODI评分)、日本骨科协会腰椎评估量表(JOA)[5]评估。ODI评分共6个条目,对应0~5分,最高分30分,分数高则腰椎功能障碍严重。JOA量表由主观症状(9分)、临床体征(6分)、日常活动受限(14分)三个维度组成,最高分29分,分数高则腰椎功能良好。
②康复指标:术前、术后24 h,对两组患者进行X线摄片,在图像处理系统上测量两组椎体前缘高度、椎体Cobb角,计算椎体压缩率。同时使用简易视觉模拟疼痛评分量表(VAS)评估疼痛程度。VAS量表最高分10分,分数高则疼痛剧烈。
③手术指标:记录两组手术时间、椎体骨水泥使用量、透视时间、骨折愈合时间。
④并发症发生率:包括伤口感染、下肢深静脉血栓、神经损伤等。并发症发生率=(伤口感染+下肢深静脉血栓+神经损伤)例数/总例数×100%。
1.5 统计学分析
采用SPSS 21.0统计软件对数据进行分析,符合正态分布的计量资料用(x±s)表示,两组间比较采用t检验比较;计数资料用[n(%)]表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者腰椎功能比较
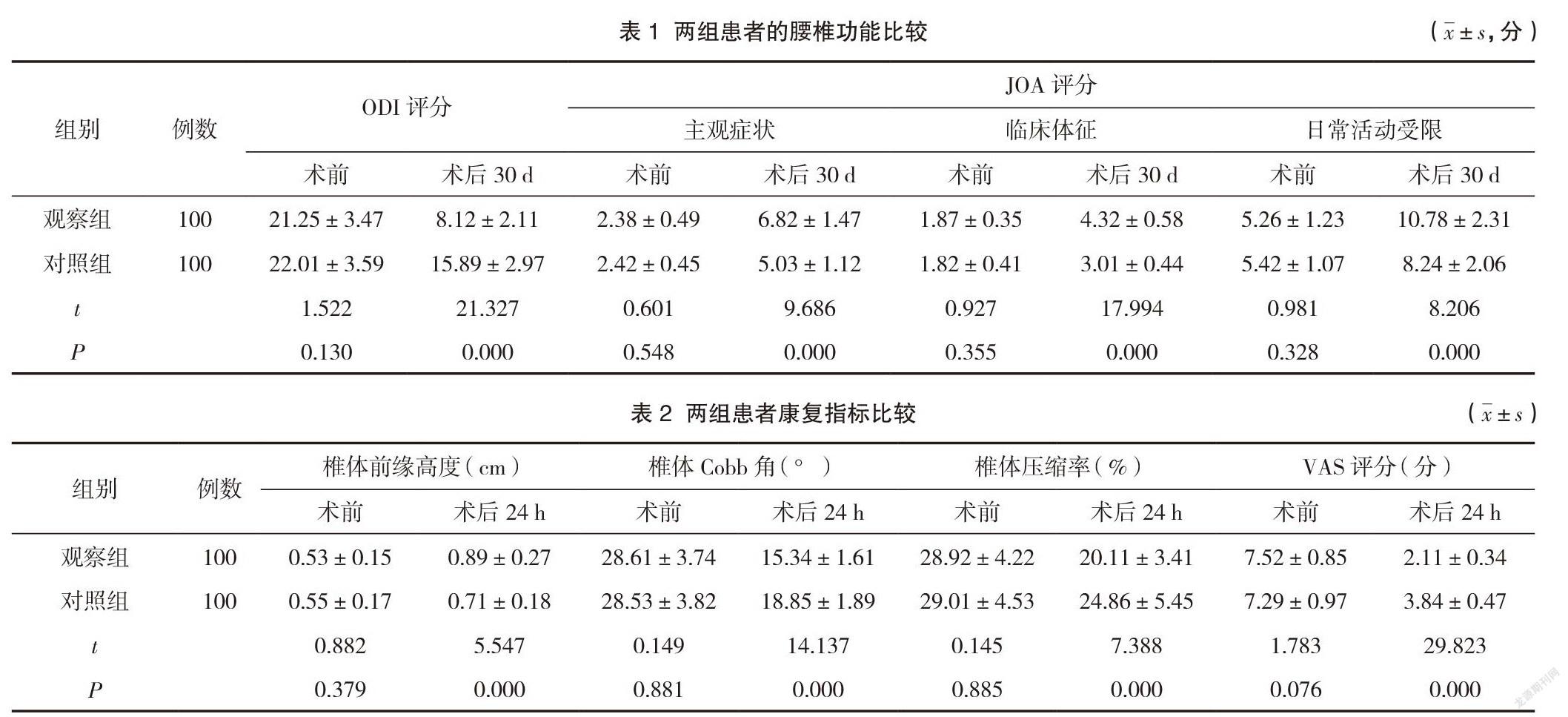
术后30 d,两组ODI评分均较术前降低,且观察组低于对照组,差异有统计学意义(P<0.05);两组JOA评分的主观症状、临床体征、日常活动受限维度评分均较术前升高,且观察组高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者康复指标比较
术后24 h,两组椎体前缘高度均较术前升高,且观察组高于对照组,差异有统计学意义(P<0.05);两组椎体Cobb角、椎体压缩率、VAS评分均较术前下降,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者手术指标比较
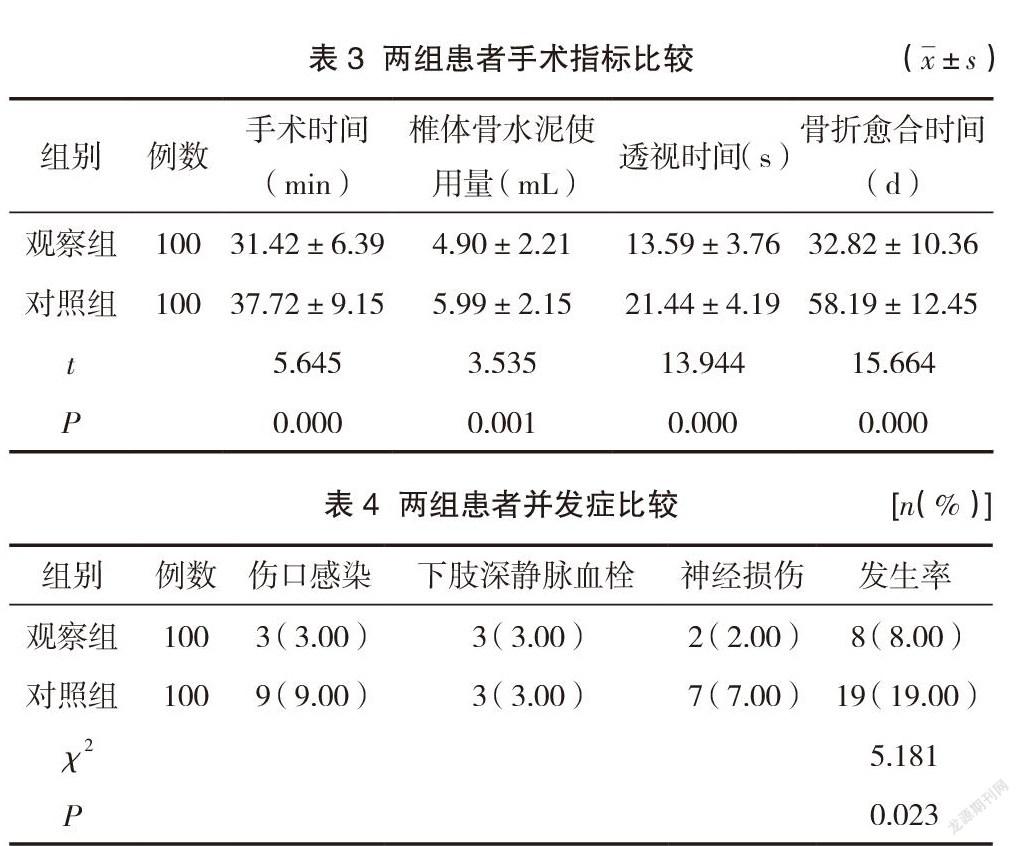
观察组手术时间、透视时间、骨折愈合时间短于对照组,差异有统计学意义(P<0.05);观察组椎体骨水泥使用量低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 两组患者并发症比较
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表4。
3 讨论
女性绝经后雌激素分泌量降低,对破骨细胞的抑制效果减弱,破骨细胞表现活跃,骨细胞代谢加快,骨量下降且骨流失率增加,骨骼间隙加大,骨质疏松即形成。此外,高龄可引起性激素水平降低,在刺激破骨细胞活性的同时,还可抑制成骨细胞活性,引起骨量减少。同时,衰老也可引起器官功能衰退,机体对营养物质的吸收能力减弱,体内维生素D含量减少,致使机体出现负钙平衡,最终引起骨量下降、骨质催化,出现骨质疏松性骨折。骨质疏松性骨折发生后若治疗不及时,可直接影响患者日常生活,严重者可引起瘫痪[6]。因此,确定骨质疏松性骨折的最佳治疗方案,成为临床关注的重点。
腰椎功能障碍是椎体骨质疏松骨折的典型症状,而腰椎功能障碍可进一步引起患者日常生活能力受限,生活质量降低。ODI评分、JOA评分系统是临床常用的腰椎功能评价量表,具有较高的信度和效度。在本研究中,观察组ODI评分低于对照组,观察组JOA评分的主观症状、临床体征、日常活动受限维度评分均显著高于对照组(P<0.05),提示椎体成形术对改善椎体骨质疏松骨折患者腰椎功能具有积极作用。分析原因,切开复位内固定术虽能复位骨折端,但切开操作造成的手术切口大,加大术中出血风险,而出血可能影响医生操作视野,进而引起椎体正常的组织、椎弓根及椎板损伤,从而影响腰椎功能康复[7]。椎体成形术在影像学系统介导下,经皮作一微形切口,经安全通道注入黏稠度较高的骨水泥,部分恢复椎体高度,纠正脊柱后突畸形,缓解患者的疼痛,从而有效的改善腰椎功能。此外,经椎弓根穿刺入路,更有利于骨水泥弥散,可避免因视野不清反复穿刺,在减少放射暴露的同时,减轻腰椎二次损伤,更好的保护腰椎功能。
在本研究中,观察组椎体前缘高度高于对照组,椎体Cobb角、椎体压缩率、VAS评分均显著低于对照组(P<0.05),与既往研究[8]类似。提示椎体成形术可调节椎体成形术椎体状态,改善伤椎角度,纠正椎体压缩状态,减轻因骨折引起的椎体疼痛。分析原因,经椎体注入骨水泥可增强腰椎的生物力学性能,提高椎体前柱、中柱稳定性,提升椎体的机械强度,避免骨折端受到外力刺激而出现微小移动,进而更好的恢复椎体高度,纠正伤椎角度,还可减少因椎体移动而产生的痛觉神经刺激,减轻患者术后痛感。同时,骨质疏松可引起椎体骨间隙增宽,而骨水泥注入后顺延骨间隙弥散至骨折周围,经硬化后可对椎体形成支撑,有效预防椎体塌陷,这也是观察组患者椎体前缘高度恢复理想的重要原因之一。此外,骨水泥在骨腔内发挥聚合反应时,其热能温度可达55~93 ℃,
该温度可在一定程度上抑制炎性细胞因子活性,从而有效减轻伤椎炎症反应,为椎体解剖结构的恢复创造条件。在本研究中,观察组并发症发生率显著低于对照组(P<0.05),相较于切开复位内固定术,椎体成形术具有较高的安全性,预后较为理想。分析原因可能为,椎体成形术所选择的注射靶点靠近伤椎中心,可远离腰椎静脉孔隙,保护骨折裂隙,使得骨水泥向外弥散时,压力呈逐渐减弱趋势,从而避免椎旁渗漏。而椎体成形术造成的手术创伤更小,在C臂机引导下,能实现精确的手术操作,避免损伤椎旁神经及周围血管。
综上所述,椎体骨质疏松骨折患者应用椎体成形术治疗,可调节椎体骨密度,部分恢复椎体正常高度,减轻椎体压迫,缩短腰椎康复时间,改善腰椎功能,且并发症发生率低。
参考文献
[1]康昭河,李增春,周宇,等.老年经皮穿刺椎體成形术治疗骨质疏松性胸腰段压缩骨折的效果[J].中国老年学杂志,2021,41(8):1655-1657.
[2]李健,蒋毅,左如俊,等.经椎体后上缘入路椎体后凸成形术治疗腰椎骨质疏松性椎体压缩骨折的临床疗效[J].中国脊柱脊髓杂志,2021,31(3):222-229.
[3]闵楠,张啟维,王强,等.90岁及以上老年人脊柱椎体压缩骨折经椎体成形术治疗后疗效分析[J].中华老年医学杂志,2021,40(6):770-773.
[4]中国康复医学会骨质疏松预防与康复专业委员会.骨质疏松性椎体压缩骨折诊治专家共识(2021版)[J].中华医学杂志,2021, 101(41):3371-3379.
[5]林璐璐,孙宁,王雪蕊,等.膝关节骨性关节炎常用评价量表的比较与分析[J].中国疼痛医学杂志,2018,(2).135-139.
[6]尹鹏,朱世琪,张耀申,等.经皮可弯曲椎体后凸成形术治疗骨质疏松性椎体压缩骨折的临床效果[J].中华外科杂志,2021,59(6):458-463.
[7]郑博隆,郝定均,林斌,等.”天玑”骨科手术机器人辅助与徒手穿刺椎体成形术治疗上胸椎骨质疏松性椎体压缩骨折的疗效比较[J].中华创伤骨科杂志,2021,23(1):20-26.
[8]李庆达,高林,惠华,等.经皮椎体成形术Ⅰ期治疗急性多节段老年骨质疏松性胸腰椎压缩骨折[J].中华创伤杂志,2021,37(4):318-325.
1688500511302

